Токсический алкогольный гепатит мкб 10 код
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Названия
Название: Алкогольный гепатит.
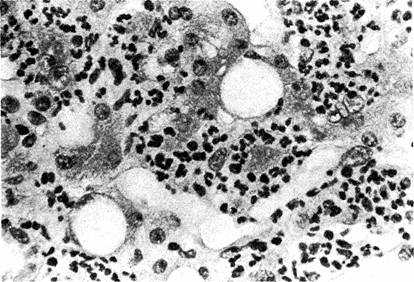
Гистологическое строение печени при алкогольном гепатите
Описание
Алкогольный гепатит. Патологические изменения печени, характеризующиеся признаками воспаления, жировой дистрофии, фиброза, причиной которых является токсическое воздействие на орган метаболитов алкоголя. При продолжении действия этиологического фактора изменения печени переходят в цирроз – необратимое повреждение. Тяжесть заболевания определяется как дозой, так и качеством и длительностью приема спиртного. Гепатит может протекать в острой или хронической форме. Лечение повреждения печени направлено на отказ от алкоголя, обеспечение достаточно калорийной и питательной диеты, нормализацию функционального состояния печени.
Дополнительные факты
Алкогольный гепатит – заболевание, являющееся одним из основных проявлений алкогольной болезни печени, которое в гастроэнтерологии наряду с алкогольным фиброзом относится к предвестникам или начальным проявлениям цирроза печени. Прием алкоголя сопровождается его метаболизацией в печени до ацетальдегида, обладающего свойством повреждать гепатоциты (печеночные клетки). Каскад химических реакций, запускаемых в организме данным веществом, становится причиной гипоксии гепатоцитов, а в итоге – их гибели. В результате токсического алкогольного повреждения печени в ее ткани развивается диффузный воспалительный процесс. Как правило, это хроническое заболевание, которое развивается через пять-семь лет регулярного применения спиртного.
Причины
Причиной заболевания является длительное злоупотребление алкоголем. У мужчин повреждение печени может развиться при употреблении 50-80 грамм алкоголя в сутки, у женщин – 30-40 грамм, у подростков – 15-20. Скорость развития и прогрессирования заболевания определяется количеством, частотой алкоголизации, качеством употребляемых напитков, индивидуальными особенностями организма, продолжительностью злоупотребления.
Вероятность развития алкогольного повреждения печени выше у лиц, имеющих генетические особенности ферментов, метаболизирующих алкоголь, у перенесших вирусный гепатит пациентов, а также при исходном дефиците питания.
Симптомы
Данная патология может иметь персистирующее либо прогрессирующее течение. Персистирующее течение является относительно стабильной формой заболевания, при этом в условиях прекращения употребления спиртного повреждение клеток печени обратимо. Продолжение алкоголизации приводит к переходу в прогрессирующую форму.
Прогрессирующая форма (разделяется на легкую, среднюю и тяжелую степени по активности) характеризуется мелкоочаговым некротическим поражением печени, которое часто переходит в цирроз. Своевременное лечение данной формы приводит к стабилизации процесса, остаточные явления сохраняются.
В зависимости от течения выделяют острый и хронический алкогольный гепатит. Острое течение характеризуется острым прогрессирующим поражением печени. Около 70% случаев длительного злоупотребления вызывает именно острый гепатит, который в 4% случаев крайне быстро переходит в цирроз. Данная форма может протекать в следующих вариантах: латентном, желтушном, холестатическом и фульминантном. Тяжелые варианты острого алкогольного гепатита чаще развиваются на фоне имеющегося цирроза после тяжелого запоя.
Латентный вариант течения не имеет характерной симптоматики. Пациенты ощущают некоторую тяжесть в подреберье справа, легкую тошноту. Выявляется данный вариант обычно по результатам лабораторных исследований (повышение трансаминаз). Постановка окончательного диагноза требует биопсии.
Желтушный вариант течения является наиболее частым. Характерными признаками являются жалобы на выраженную слабость, анорексию, боль в области правого подреберья, диарею, тошноту, рвоту, снижение веса, пожелтение кожных покровов, склер. Возможно повышение температуры тела. Печень увеличена, гладкая (при циррозе – бугристая), при пальпации болезненна. Обнаружение таких симптомов, как спленомегалия, асцит, пальмарная эритема (покраснение ладоней), телеангиэктазии, свидетельствует об имеющемся фоновом циррозе.
Холестатический вариант алкогольного гепатита встречается реже, его характерными признаками являются интенсивный кожный зуд, обесцвечивание кала, желтуха, потемнение мочи. Данный вариант имеет затяжное течение.
Фульминантный вариант характеризуется быстрым прогрессированием гепаторенального, геморрагического синдрома, выраженного изменения лабораторных маркеров. На фоне печеночной комы, гепаторенального синдрома исход может быть летальным.
Гипербилирубинемия. Горький привкус во рту. Жажда. Истощение. Кал желтого цвета. Кал зеленого цвета. Кал серовато-белого цвета. Лейкоцитоз. Понос (диарея). Потеря веса. Рвота. Тошнота. Тремор.
Диагностика
Диагностика имеет определенные трудности. Легкое течение заболевания может не сопровождаться никакими специфическими симптомами, и заподозрить его можно только при обнаружении изменений лабораторных показателей.
Лабораторными признаками острой формы являются лейкоцитоз, реже – лейкопения (при токсическом воздействии алкоголя на костный мозг), В12-дефицитная анемия, ускоренная СОЭ, а также повышение маркеров повреждения печени. Ультразвуковое исследование печени выявляет увеличение ее размеров, неоднородность структуры, контуры ровные. Магнитно-резонансная томография (МРТ печени) определяет коллатеральный печеночный кровоток, сопутствующее повреждение поджелудочной железы.
При хронической форме ультразвуковое исследование печени выявляет незначительное либо умеренное увеличение печени, повышение ее эхогенности, однородность структуры. Лабораторные показатели изменены умеренно. Биопсия печени при алкогольном повреждении позволяет выявить специфические признаки воспаления, фиброза, некроза. Выраженность повреждения зависит от формы заболевания и его длительности.
Выявление в ходе проведенного обследования признаков повреждения печени должно сочетаться с анамнестическими данными, указывающими на длительное употребление алкоголя, а также наличие зависимости, злоупотребления. Это затруднительно, поскольку не всегда врач владеет полной информацией о пациенте. Именно поэтому для сбора полного анамнеза должны быть привлечены родственники, поскольку пациенты зачастую значительно приуменьшают количество употребляемых спиртных напитков.
Также выявляются характерные внешние признаки алкогольной болезни (алкоголизма): одутловатость лица, тремор рук, языка, век, атрофия мышц плечевого пояса, контрактуру Дюпюитрена (фиброзное изменение ладонных сухожилий, приводящее к их укорочению и сгибательной деформации кисти), поражение периферической нервной системы, других органов-мишеней (почек, сердца, поджелудочной железы, центральной нервной системы).
Лечение
Терапия данного заболевания должна быть комплексной. Основными направлениями лечения является устранение повреждающего фактора, назначение соответствующей диеты, проведение медикаментозной терапии. Любая форма алкогольного гепатита в первую очередь требует прекращения действия этиологического фактора – спиртного. Без отказа от алкоголя прогрессирование повреждения неизбежно. При легких формах этого уже достаточно для обратного развития изменений в печени.
Алкогольный гепатит сопровождается у большинства пациентов дефицитом питания. Чем тяжелее повреждение печени, тем более выражена трофическая недостаточность. Рекомендуется энергетическая ценность суточного рациона около 2000 калорий. Содержание белка должно составлять 1 г на килограмм массы. Обязательно достаточное поступление витаминов, ненасыщенных жирных кислот. В случае анорексии назначается зондовое энтеральное или парентеральное питание. Инфузии аминокислот уменьшают белковый катаболизм (расходование внутритканевых запасов белка), улучшает метаболизм тканей головного мозга.
Лекарственная терапия включает назначение препаратов эссенциальных фосфолипидов, которые уменьшают жировое изменение печени, обладают антиоксидантным эффектом, замедляют фиброз печени, ускоряют регенерацию ее клеток. Также при алкогольном повреждении, особенно холестатической форме, назначаются препараты урсодезоксихолевой кислоты, обладающие цитопротективным эффектом. С целью достижения антиоксидантного эффекта, блокирования выработки ацетальдегида, повреждения клеточных мембран назначаются силимаринсодержащие гепатопротекторы.
Лечение острой формы включает проведение дезинтоксикационной терапии, введения плазмозамещающих растворов, коррекцию электролитных нарушений. При тяжелом течении с синдромом печеночно-клеточной недостаточности применяются глюкокортикостероиды. Лечение хронической формы проводится с учетом степени повреждения печени. Наличие фиброза требует полного отказа от алкоголя. Медикаментозная терапия включает назначение препаратов, воздействующих на процесс фиброза, γ-интерферона, глицина.
Профилактика
Основой профилактики алкогольного гепатита является ограничение употребления алкоголя, с целью предупреждения прогрессирования имеющихся повреждений печени – полный отказ. У пациентов с легким и средней степени тяжести алкогольного гепатита при полном прекращении действия ацетальдегида прогноз хороший – возможно полное восстановление функций печени. В настоящее время с целью лечения данной патологии применяются высокоэффективные препараты, которые позволяют излечить заболевание либо стабилизировать состояние пациента на длительное время, предотвращая переход в цирроз печени. Однако лечение должен проводить гастроэнтеролог совместно с психотерапевтом и наркологом, поскольку решающим фактором является отказ от алкоголя, но лишь треть пациентов, услышав о диагнозе «алкогольный гепатит», самостоятельно прекращают употреблять спиртные напитки.
Источник
Рубрика МКБ-10: K70.1
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K70-K77 Болезни печени / K70 Алкогольная болезнь печени
Определение и общие сведения[править]
Алкогольный гепатит развивается у 10-40 % злоупотребляющих алкоголем пациентов. Выделяют острый и хронический алкогольный гепатит, различающиеся выраженностью и скоростью развития клинических проявлений; в ряде случаев четкую границу между этими формами провести невозможно.
Острый алкогольный гепатит может протекать в латентной, желтушной, холестатической и фульминантной (молниеносной) форме. Необходимо помнить, что острый алкогольный гепатит, как правило, возникает после запоя на фоне уже существующего цирроза печени. Последнее резко ухудшает жизненный прогноз пациента.
Этиология и патогенез[править]
Клинические проявления[править]
Клинические признаки алкогольного гепатита варьируют от полного отсутствия каких-либо симптомов до классической картины тяжелой быстропрогрессирующей печеночной недостаточности.
Пациенты предъявляют жалобы на слабость, отсутствие аппетита, тошноту и рвоту, нарушение ритма сна и бодрствования, повышение температуры тела, кровоточивость, иногда кожный зуд. Патогномоничных физикальных признаков алкогольного гепатита нет. Наиболее часто при осмотре пациента можно выявить желтушность кожи и слизистых, яркие множественные телеангиэктазии, гепатомегалию (на стадии цирроза — спленомегалию и асцит), гинекомастию, контрактуру Дюпюитрена, периферическую полинейропатию. Для тяжелых форм алкогольного гепатита характерна выраженная желтуха и клинически манифестная печеночная энцефалопатия.
Алкогольный гепатит: Диагностика[править]
Лабораторные показатели
Для алкогольного гепатита характерны макроцитарная анемия, лейкоцитоз со сдвигом формулы влево. Изредка наблюдается лейкопения, которая исчезает при прекращении приема алкоголя. Приблизительно у 10% больных отмечается тромбоцитопения, причиной которой служит либо прямое токсическое действие алкоголя на продукцию мегакариоцитов, либо гиперспленизм. В биохимических тестах обычно повышено значение АСТ, однако редко более чем в 10 раз. Изменяется соотношение АСТ и АЛТ в пользу первого показателя вследствие ингибирующего влияния алкоголя на синтез АЛТ. К характерным признакам алкогольного повреждения печени относится повышение активности γ-ГТ, снижающейся на фоне абстиненции. У 60-90% больных повышен сывороточный билирубин; десятикратное и более увеличение этого показателя в комбинации с удлинением протромбинового времени (увеличением протромбинового индекса) свидетельствует о тяжелом алкогольном гепатите с риском летального исхода более чем в 50% случаев. Даже в отсутствие цирроза печени у 50-75% больных алкогольным гепатитом отмечается снижение сывороточного альбумина при умеренном повышении уровня гамма-глобулинов сыворотки крови.
Гистологическое исследование выявляет гепатоциты в состоянии баллонной и жировой дистрофии; практически обязательное присутствие последней послужило поводом для введения термина «алкогольный стеатогепатит». В цитоплазме гепатоцитов выявляют алкогольный гиалин (тельца Мэллори), который представляет собой эозинофильные включения, состоящие из конденсированных промежуточных микрофиламентов цитоскелета. Тельца Мэллори характерны для алкогольного повреждения печени, но могут встречаться и при ее болезнях (неалкогольный стеатогепатит, лекарственные поражения, болезнь Вильсона). У больных имеется в той или иной степени выраженный перивенулярный и перисинусоидальный фиброз, локализованный преимущественно вокруг центральных вен, очаговая инфильтрация нейтрофилами с некрозом гепатоцитов в зоне инфильтрации.
Ультрасонография в сложных случаях позволяет дифференцировать алкогольный гепатит от билиарной обструкции (важно для больных с желтухой), выявить субклиническую форму асцита. Компьютерная томография с внутривенным контрастированием и магнитнорезо-нансная томография позволяют выявить степень развития коллатерального печеночного кровотока и сопутствующую патологию поджелудочной железы.
Дифференциальный диагноз[править]
Необходимо проводить с различными формами холестаза другой этиологии, лекарственными и вирусными гепатитами. С этой целью в первую очередь необходим тщательный сбор анамнеза и исследование типичных для АБП (алкогольной болезни печени) серологических маркеров (γ-ГТ (Гамма-глутамилтрансфераза), IgA, углеводдефицитный трансферрин и др.). Характерная гистологическая картина алкогольного гепатита представляет определенные трудности для дифференциального диагноза с неалкогольным стеатогепатитом.
Алкогольный гепатит: Лечение[править]
Полная абстиненция — непременное условие лечения.
В случае анорексии необходимо обеспечить пациенту полноценное питание с достаточным количеством углеводов, протеинов и жиров, чтобы предупредить эндогенный катаболизм белков и обеспечить полноценный глюконеогенез для предотвращения гипогликемии. Калорийность суточного рациона должна рассчитываться исходя из 40 ккал/кг массы тела и 1,5-2 г белка на кг массы тела (при отсутствии печеночной энцефалопатии доза белка подбирается индивидуально в зависимости от его переносимости). Показано назначение витаминов, особенно фолиевой кислоты и витаминов группы В, микроэлементов (цинк, селен).
Глюкокортикостероиды назначаются больным тяжелым алкогольным гепатитом с нарушением функции печени, т.е. при индексе Мэддрея > 32 (см. прогноз) и/или наличием спонтанной печеночной энцефалопатии. У таких пациентов применение кортикостероидов позволяет улучшить краткосрочный жизненный прогноз.
Схемы фармакотерапии:
Метилпреднизолон внутрь 32 мг/день (или эквивалентные дозы преднизолона) в течение 4-6 нед с постепенным снижением дозы и ее отменой.
Длительные курсы лечения кортикостероидами нецелесообразны.
При отсутствии снижения уровня сывороточного билирубина более чем на 25% от исходного на 6-9-й день терапии кортикостероидами назначается:
Пентоксифиллин внутрь 400 мг 3 р/ день 4-6 нед.
Рассматривается возможность комбинации кортикостероидов и пентоксифиллина:
Адеметионин в/м или в/в 40-800 мг/день в течение 2-3 нед с последующим назначением внутрь 800-1600 мг/день в течение 1-6 мес.
Эссенциалъные фосфолипиды в/в струйно медленно или капельно 500-2000 мг/день в течение 2-3 нед с последующим назначением внутрь 1800-2700 мг/день в течение 3-6 мес.
При холестатической форме алкогольного гепатита:
УДХК (урсодеоксихолевая кислота) 15 мг/кг массы/день 3 р/день, курс лечения от 3 до 12 месяцев.
Лечение отечно-асцитического синдрома
— Заместительная терапия внутривенными инфузиями 10% или 20%-ного раствора альбумина; доза и длительность введения препарата устанавливается индивидуально в зависимости от клинического состояния и уровня сывороточного альбумина. Средняя разовая доза — 200 мл.
— Мочегонные препараты в индивидуально подобранной дозе до достижения положительного диуреза (в среднем + 200-300 мл в сутки):
Профилактика[править]
Прочее[править]
Прогноз
Для определения краткосрочного прогноза предложено определение индекса (дискриминантной функции, DF) Мэддрея. DF = 4.6 х (протромбиновое время пациента в секундах — контрольное протромбиновое время в секундах) + общий билирубин в мг/дл. При индексе Мэддрея менее 32 прогноз относительно благоприятный. Если индекс Мэддрея > 32, то вероятность летального исхода в период текущей госпитализации > 50%. Продолжение приема алкоголя приводит к формированию цирроза печени или его декомпенсации, что обусловливает неблагоприятный прогноз.
Источники (ссылки)[править]
Рациональная фармакотерапия в гепатологии [Электронный ресурс] / Ивашкин В.Т., Буеверов А.О., Богомолов П.О., Маевская М.В. и др. / Под общей ред. В.Т. Ивашкина, А.О. Буеверова — М. : Литтерра, 2009. — (Серия руководств для практикующих врачей. Т. 19). — https://www.rosmedlib.ru/book/ISBN9785904090111.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Расторопши пятнистой плодов экстракт
- Фосфолипиды
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Токсический гепатит.
Токсический гепатит
Описание
Токсический гепатит — это острое поражение печени, развивающееся на 2–5-е сутки после интоксикации и характеризующееся увеличением печени, ее болезненностью при пальпации, нарастающей желтухой кожи. Степень выраженности этих изменений зависит от тяжести интоксикации.
Симптомы
Поражение печени возникает, как правило, через 5–90 дней после начала приема препарата. На метаболизм лекарственного средства оказывает функциональное влияние состояние печени. Острый токсический гепатит возникает на 5–8 день после начала приема лекарственного препарата.
Больные жалуются на снижение аппетита, горечь во рту, тупую боль в правом подреберье, усиливающуюся после острой и жирной пищи, неустойчивый стул. Боль в правом подреберье может носить приступообразный характер с иррадиацией в правую лопатку и руку. Отмечается иктеричность склер, реже желтушность кожных покровов, умеренное увеличение печени, болезненность ее при пальпации, положительные симптомы раздражения желчного пузыря. Нередко наблюдается дискинезия желчного пузыря.
Хронический токсический гепатит протекает бессимптомно, без острых проявлений, кроме тупых болей в правом подреберье, умеренной желтухой, слабой интоксикацией. Течение хронического токсического гепатита обычно доброкачественное, и после устранения вредного фактора возможно полное выздоровление, однако в некоторых случаях отмечается развитие цирроза печени.
Высокая температура тела. Гипогликемия. Горький привкус во рту. Жажда. Кал желтого цвета. Кал зеленого цвета. Отсутствие аппетита. Понос (диарея). Постоянная жажда. Потеря веса. Привкус во рту. Рвота. Слабость. Судороги. Тошнота.
Токсический гепатит
Причины
Большинство случаев токсического повреждения печени, связанные с медикаментозной терапией, могут вызывать как острые так и хронические токсические поражения печени. В большинстве случаев печень становится единственным органом-мишенью в таких случаях, так как является органом, непосредственно реагирующим в виде побочных эффектов на препарат.
Продолжительность приема лекарственных препаратов до развития токсических реакций колеблется в широких пределах. В настоящее время насчитывается несколько тысяч препаратов, способных вызвать поражение печени. Отчасти это вызвано тем, что произошла либерализация доступа населения к медикаментам, отпускаемым без рецепта. Около 50% побочных реакций являются следствием ошибок в назначениях врачей.
Некоторые препараты независимо от дозы оказывают повреждающее действие на печень только у некоторых лиц, что связано с индивидуальной непереносимостью. К ним могут относиться аллергические реакции, гиперчувствительность. Лекарственная непереносимость почти нехарактерна для детей, в то время как подобные реакции часто возникают у лиц пожилого возраста у женщин, особенно во время беременности.
Лечение
Главным условием выздоровления является отмена препаратов, вызвавших гепатит, устранение других причин токсически воздействующих на печень, что приводит к обратному развитию патологических изменений.
В случаях острого токсического гепатита лечение проводят в стационаре. При поступлении яда внутрь — промывание желудка. В первые сутки после отравления показано сочетание методов форсированного диуреза с использованием диуретиков (мочевина, маннитол, фуросемид). При наличии симптомов интоксикации — гемодиализ или замещение крови. Липотропные средства — внутривенно, капельно 30 мл 20% раствора холина хлорида вместе с 600 мл 5% раствора глюкозы, витамины группы В, витамин Е внутримышечно по 1 мл 4–6 раз в сутки в комплексе с витамином С, в качестве антиоксидантных средств. Трасилол, контрикал, кокарбоксилаэа, тутаминовая кислота. Применяются гепатопротекторы, детоксикационные средства.
При хроническом токсическом поражении печени легкой степени — лечебное питание, витаминотерапия, желчегонные средства, дуоденальное зондирование. Вливание в/в глюкозы, липотролные средства (холина хлорид, метионин, липамид). Лечение в амбулаторных условиях. При выраженных формах или обострении хронического гепатита применяют сирепар, прогепар, гепалон. Лечение в стационаре.
При печеночной недостаточности нередко возникает экстренное показание для трансплантации печени.
Источник


