Вирусные гепатиты осложнения и исходы
Осложнения
вирусного гепатита:
1)
синдром холестаза — возникает при
атипичном течении ВГА, характеризуется
стойкой холестатической желтухой и
зудом.
2)
массивный некроз печени (молниеносный
гепатит, фульминатная форма вирусного
гепатита) — чаще возникает при гепатите
В, D и Е, обычно первый признак — печеночная
энцефалопатия, часто с развитием глубокой
комы. Характерны быстрое уменьшение
печени, нарастание уровня билирубина,
оглушенность, дезориентация, сонливость,
асцит, отеки. Часто развивается отек
головного мозга; в терминальной фазе
заболевания возможны сдавление ствола
мозга, желудочно-кишечные кровотечения,
сепсис, дыхательная недостаточность,
шок и ОПН .
Лечение:
трансплантация печени.
3)
панкреатит, миокардит, атипичная
пневмония, апластическая анемия,
поперечный миелит и нейропатия.
4)
острая печеночная недостаточность
(энцефалопатия) — см. вопрос 9.7.
Критерии
выписки при вирусных гепатитах:
а)
отсутствие жалоб, желтухи, уменьшение
печени до нормальных размеров или четко
выраженная тенденция к их сокращению
б)
отсутствие желчных пигментов в моче,
нормализация уровня билирубина в крови.
Допускается
выписка при повышении активности
аминотрансфераз (в 2-3 раза) или при
увеличении печени на 1-2 см.
После
выписки все переболевшие подлежат
обязательной диспансеризации.
Цирроз
печени вирусной этиологии является
исходом 40-60% случаев хронического
гепатита вирусной этиологии с высокой
степенью активности, составляющего
50-55% всех больных ХАГ или, значительно
реже, исходом хронического гепатита с
низкой степенью активности и развивается
в среднем в течение 5 лет у 0,8-1% больных,
перенесших симптоматическую или
безжелтушную форму острого вирусного
гепатита типа В или С (хронический
гепатит с высокой степенью активности
типа С составляет 21% всех больных
хроническим гепатитом). Присоединение
D-вирусной инфекции к хроническому
гепатиту В вирусной этиологии или
В-вирусоносительству в 20% случаев
вызывает фульминантный вирусный гепатит
с переходом в быстротекущий цирроз с
неблагоприятным исходом.
В
настоящее время выделен вирус гепатита
G, который подобно вирусу С дает хронизацию
процесса в печени, а исходом хронического
вирусного гепатита G может быть цирроз
печени. В редких случаях постгепатитный
цирроз развивается непосредственно
после острого вирусного гепатита, минуя
стадию хронического гепатита. Цирроз
печени диагностируют в интервале от 3
до 28 лет после перенесенного острого
вирусного гепатита, часто через 10-20 лет.
При сохранении гистоморфологических
признаков активного хронического
гепатита на фоне цирротической перестройки
ткани печени устанавливают диагноз
активного цирроза печени. У 2/3 больных
развивается макронодулярный цирроз
печени. Для вирусной этиологии цирроза
печени характерно длительное, на
протяжении ряда лет, латентное течение.
Патологический процесс персистирует
без выраженной активности, часто
обострения самостоятельно купируются.
Спленомегалия и диспротеинемия
(гипергаммаглобулинемия) выражены в
большей степени, а гипераминотрансфераземия
— умеренно по сравнению с активным
хроническим гепатитом. Исключения
составляют случаи фульминантного
обострения цирроза печени в начальных
стадиях, когда заболевание манифестирует
тяжелой печеночно-клеточной желтухой,
часто с холестазом, резко выраженным
повышением активности аминотрансфераз
и часто резистентно к глюкокортикоидам.
Крайне
неблагоприятно протекает вирусный
цирроз печени с выраженным холестатическим
компонентом (в прошлом «холангиолитический»
вариант цирроза). Гипераминотрансфераземия
и гиперглобулинемия, внутрипеченочный
холестаз являются проявлением высокой
активности патологического процесса,
последний не обнаруживает тенденции к
обратному развитию и плохо поддается
лекарственной терапии.
Неблагоприятным,
но сравнительно редким вариантом течения
является циррозом печени с высокой
мезенхимально-воспалительной активностью
в терминальном периоде на стадии
паренхиматозной и/или сосудистой
декомпенсации.
У
большинства больных начало заболевания
постепенное, появляются неспецифические
жалобы на общую слабость, снижение
работоспособности, боли в правом
подреберье, тошноту, метеоризм, потерю
в массе тела. Эти нарушения нарастают
в периоды обострения одновременно с
увеличением активности аминотрансфераз
крови и развитием умеренной желтухи.
При обострении возможны усиление
геморрагического синдрома в виде
кровоточивости, артралгии, увеличение
количества кожных телеангиэктазий. На
неблагоприятное течение заболевания
указывает резистентная желтуха,
значительная диспротеинемия с
гипоальбуминемией и гипергаммаглобулинемией,
выраженная аминотрансфераземия.
Стечением времени у большинства больных
отмечается постепенное снижение
биохимических показателей, отражающих
воспалительную активность с тенденцией
к нормализации аминотрансфераземии.
При этом появляются признаки
гепатоцеллюлярной недостаточности и
развивается декомпенсация портальной
гипертензии. Варикозное расширение вен
пищевода и кардии развивается у больных
вирусным циррозом печени чаще и раньше,
а асцит позже и реже, чем у больных
алкогольным циррозом. Средняя
продолжительность жизни с момента
установления диагноза — около 10-15 лет,
однако нередко больные живут значительно
дольше.
О
вирусной В-этиологии цирроза печени
свидетельствуют положительная реакция
крови на HBsAg, HBeAg (у 20% больных) и анти-НВс
IgM, анти-НВе и анти- НВс, выявление в
биопсированной ткани печени методом
иммунофлюоресценции очаговых скоплений
гепатоцитов, содержащих HBcAg в ядрах и
HBsAg в цитоплазме, наличие ступенчатых
и мостовидных некрозов с воспалительной
инфильтрацией в периферических отделах
псевдодолек и отсутствие выраженной
жировой дистрофии гепатоцитов,
свойственной алкогольным циррозам.
Отсутствие серологических и тканевых
маркеров вируса В отнюдь не исключает
вирусной природы цирроза печени. Цирроз
печени вследствие острого вирусного
гепатита С (серонегативный) по аналогии
с острым вирусным гепатитом С и активном
хроническим гепатитом С можно заподозрить
при исключении других этиологических
факторов, особенно у больных с медленной
эволюцией и умеренной активностью
патологического процесса, переходящего
на протяжении нескольких лет в неактивную
стадию. В отличие от цирроза типа В при
этой форме нет преобладания мужчин,
число лиц мужского и женского пола
примерно одинаково. При этом в крови
серологически определяется специфическая
HCV — РНК и антитела к ней.
При
вирусном циррозе повышение активности
АлАТ, гипергаммаглобулинемия и подъем
показателя тимоловой пробы выражены в
большей степени, а активность ГГТП
повышена значительно реже и меньше, чем
при алкогольном, осадочные пробы
положительны у 80% больных, в сыворотке
крови умеренно повышена концентрация
IgG, а при алкогольном циррозе повышается
преимущественно IgA.
Традиционные
современные принципы лечения цирроза
печени вирусной этиологии включают:
интерферонизацию
(альфа2-интерферон,
предпочтительно интрон или лаферон в
сочетании с ламивудином (зеффикс) при
В и рибавирином (ребетол) при С-вирусной
инфекции, и иммуномодуляцию (тималин,
Т-активин, тимоген, вилозен, нуклеинат
натрия по схеме: 1 раз в день 3 дня подряд,
затем 1 раз в нед. 2 раза, всего 5 инъекций
на курс);лактулозу
(дюфалак) из расчета 1-1,5 г на 1 кг массы
тела больного в течение 15-30 дней с
переходом на поддерживающие дозы,
уменьшенные в 2-3 раза;гепатопротекторы-антиоксиданты:
силимаринсодержащие
(симепар — силимарин в сочетании с
витаминами группы В), легалон, карсил,
силибор в увеличенной в 3 раза
терапевтической дозе, гепабене
(силимарин и фумария) по 2 капе. 3 раза
вдень, 1-2 мес;при
отсутствии холестаза препаратами
выбора может быть эссенциале в/в и
перорально 1-2 мес;
витамины,
микроэлементы — антиоксиданты (токоферол,
альвитил, мультитабс, юникап, триовит,
намацит);мочегонные:
антагонисты альдостерона — спиронолактоны
в сочетании с тиазидными производными
(по индивидуальной схеме);препараты,
влияющие надетоксическую функцию
печени: цитраргинин, орницетил (доза
индивидуальная и зависит от тяжести
течения заболевания).
Существует
мнение, что при циррозе печени редко
имеет место репликация вируса, потому
малые дозы а2-интерферона
(по 1 млн ME 15-30 дней) назначают не с целью
подавления репликации, а для восстановления
иммунного статуса пациента
Соседние файлы в предмете Инфекционные болезни
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Заражение вирусом гепатита приводит к тяжелым осложнениям, которых трудно избежать из-за сложностей диагностики болезни на начальном этапе развития. Последствия гепатита С грозят поражением печени, сбоем работы органа и перерождением его ткани. Если вирусный гепатит не обнаружить до проявления последствий, патология станет хронической.

Причины патологии
Вероятность летального исхода от последствий вирусного гепатита достигает 15—50%.
Источником вируса являются гепатотропные и негепатотропные бактерии. Заражение гепатитами А и Е происходит бытовым путем, через воду, из-за пренебрежения правилами гигиены. Вид А называют «болезнью грязных рук». Люди, страдающие заболеванием этой формы опасны для окружающих, и их нужно изолировать на время лечения. Гепатиты В, С, D и G передаются с кровью, половым путем, через нестерильные медицинские инструменты. Заразиться можно в тату-салоне или салоне красоты, случайно уколовшись иголкой, после проведенной манипуляции зараженному человеку, при беспорядочной половой жизни. Наиболее опасен гепатит С, поскольку эта форма тяжело переносится пациентами и провоцирует серьезные осложнения.
Если у человека слабый иммунитет, организм не способен противостоять патогенным микроорганизмам, и развивается гепатит. Провоцирующие факторы:
- злоупотребление алкоголем;
- никотиновая зависимость;
- употребление наркотических веществ;
- контакт с отравляющими веществами.
Вернуться к оглавлению
Клиническая картина
 Состояние общей слабости наблюдается из-за сильной интоксикации организма.
Состояние общей слабости наблюдается из-за сильной интоксикации организма.
Чтобы предупредить осложнения гепатита В или другой формы, нужно как можно раньше обнаружить заражение и начать лечение. Следует проконсультироваться с врачом и пройти обследование, если наблюдаются такие признаки, как:
- повышенная утомляемость;
- нарушение пищеварения;
- проблемы со сном;
- апатия;
- боли в животе;
- тошнота, рвота;
- потемнение мочи и осветление кала;
- желтуха.
Если у пациента кожа и склеры стали желтыми, значит, болезнь отступает. Хроническое заболевание зачастую протекает без выраженной симптоматики, из-за чего сложно поставить диагноз. Для определения вирусного поражения проводится анализ крови, УЗИ, биопсия. Люди с заболеванием формы С не опасны для окружающих, так как этот вид вируса не передается бытовым путем. Но близкий контакт должен быть максимально защищенным.
Вернуться к оглавлению
Какие могут быть последствия?
Ранние осложнения
Опасные последствия вирусного гепатита ― цирроз печени и карцинома. Эти патологии наблюдаются после перенесенного заболевания чаще всего.
В зависимости от вида вируса наблюдаются следующие последствия:
- Форма А. Грозит печеночной недостаточностью или комой, возможен летальный исход.
- Гепатит В. Перенесенный вирус осложняется гемморагическим синдромом, сильной интоксикацией и печеночной энцефалопатией.
- Вирус С. Приводит к ухудшению желчетока и аутоиммунным патологиям. У мужчин осложнения после этого вируса наблюдаются чаще и протекают более тяжело, чем у женщин. У представительниц прекрасного пола гепатит С осложняется заболеваниями суставов.
- Форма D. Негативно отражается на работе выделительной системы. Возможно развитие цирроза или почечной недостаточности.
- Гепатит Е. Приводит к печеночной коме.
Вернуться к оглавлению
Поздние последствия
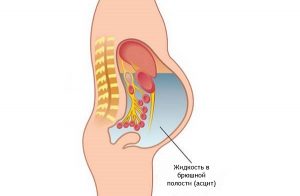 Серьезное и опасное осложнение заболевания печени.
Серьезное и опасное осложнение заболевания печени.
Если в качестве осложнения гепатита С развился цирроз, вероятность летального исхода в течение 5 лет составляет 50%. Перерождение ткани печени тесно связано с употреблением алкоголя. При исключении спиртного отмечается положительная динамика в состоянии пациента. Цирроз подавляет защитные функции организма. Продолжительное воспаление приводит к истощению клеток печени и их замещению фиброзной тканью. Внешне это проявляется желтухой, зудом кожи, слабостью.
Из-за вирусного гепатита страдает весь организм. При обнаружении в крови вируса в дальнейшем можно ожидать следующих заболеваний:
- Нарушение оттока желчи. Проявляется болью в правом подреберье после употребления кофе, кондитерских изделий, газированных напитков.
- Воспаление желчного пузыря и протоков. Сопровождается болью в боку, отдающей с лопатку и плечо.
- Печеночная энецефалопатия. Происходит поражение головного мозга. Пациент жалуется на ухудшение памяти, рассеяние внимания, отсутствие концентрации внимания.
- Асцит. В брюшине скапливается жидкость.
- Хронический вирусный гепатит. Патологию невозможно вылечить. Кожа пациента приобретает серый или желтый цвет.
- Астеновегетативные нарушения. Наблюдается повышенная утомляемость, ухудшение аппетита и сна, фантомные боли.
Вернуться к оглавлению
Какое назначается лечение?
Эффективность терапии и срок выздоровления зависит от того, насколько быстро был обнаружен вирус в крови. В рамках борьбы с вирусным поражением организма пациенту делают следующие назначения:
-
 Чтобы восполнить силы, доктор рекомендует придерживатся плана лечения.
Чтобы восполнить силы, доктор рекомендует придерживатся плана лечения.Постельный режим. В лежачем положении к печени поступает больше крови.
- Диета. Прописывает стол № 5 и полный отказ от алкоголя.
- Медикаментозная терапия. Для предупреждения осложнений применяется противовирусное средство «Интерферон-альфа». В качестве дополнения применяют спазмолитики, средства для устранения интоксикации. В тяжелых случаях применяют кортикостероиды.
- Укрепление иммунитета. Для поддержания сил организма назначают витаминные комплексы и иммуномодуляторы.
Вернуться к оглавлению
Реакция организма на терапию
Последствия лечения гепатита С посредством «Интерферона»:
- потеря концентрации;
- апатичное состояние;
- аллергия;
- ломкость волос и ногтей;
- симптомы ОРЗ.
Вернуться к оглавлению
Как избежать заражения?
В рамках профилактики вирусного поражения печени и последующих осложнений рекомендуется отказаться от вредных привычек, употребления наркотических веществ и беспорядочной половой жизни. Следует правильно питаться и укреплять иммунитет. Важно избегать контакта с людьми, больными гепатитом А, всегда соблюдать правила гигиены, не пить сырую воду из водопровода. Следует пользоваться услугами клиник и салонов красоты с хорошей репутацией. Нельзя трогать найденные иголки от шприцев.
Источник
Этиология. В настоящее время уже доказано существование семи относящихся к различным группам вирусов, которые являются возбудителями одноименных вирусных гепатитов (ВГ): A, B, C, D, E, F, G
Особенности вирусов – возбудителей вирусных гепатитов
| Особенности | A | B | C | D | E |
| Групповая принадлежность | Пикорна-вирус (энтеровирус 72) | Гепадна-вирус | Флави-вирус | Рибозин (дефектный вирус) | Калици-вирус |
| Нуклеиновая кислота вируса | РНК | ДНК | РНК | РНК | РНК |
| Устойчивость при кипячении | погибает через 5 мин | 30–40 мин | 30–40 мин | 3–5 мин | 3–5 мин |
| Место репликации вируса | в протоплазме пораженной клетки | в ядре | в протоплазме | в ядре | в протоплазме |
| Связь с онкологическими заболеваниями | – | + | + | + | – |
</div>HFV u HGV только начинают изучаться, и имеющиеся данные пока противоречивы.
Эпидемиология. Все вирусные гепатиты являются антропонозами (источник инфекции — исключительно человек). При ВГА и ВГЕ максимум заразительности приходится на последние дни инкубационного периода и первые дни преджелтушного периода, механизм передачи фекально-оральный (чаще факторами передачи являются вода и пища). При ВГВ и ВГС больные заразны все время, пока в крови у них присутствует вирус (при хроническом течении годами), основной путь передачи — парентеральный (через кровь), при ВГВ регистрируются также вертикальный и половой пути. Для гепатитов А и Е характерна летне-осенняя сезонность. Иммунитет после перенесенного заболевания пожизненный типоспецифичесикй.
Патогенез. Основные патогенетические особенности ВГ обусловлены нарушением функции гепатоцитов главной мишени вирусов. Механизм повреждения гепатоцитов различен при ВГ различной этиологии. При ВГА происходит непосредственное воздействие вируса, проникшего в клетку, размножение вируса приводит к ее гибели. В случаях ВГВ главная роль принадлежит иммунным реакциям иммунный цитолиз с участием Т-лимфоцитов-киллеров, в дальнейшем антителозависимый иммунный цитолиз, аутоиммунные реакции. При ВГС многие механизмы сходны с таковыми при ВГВ, но HCV способен, в отличие от HBV, и сам вызывать цитопатогенное действие, подобно HAV. Кроме того, велика роль аутоиммунных реакций, а вот антителозависимый иммунный цитолиз выражен слабее. Вирус гепатита D оказывает прямое цитопатогенное действие, иммунное воспаление слабо выражено, что и объясняет отсутствие эффекта от применения иммуносупрессивных препаратов. При ВГЕ, как и при ВГА, преобладает непосредственное цитопатогенное действие вируса на клетку, но холестазы и железистая трансформация клеток встречаются чаще.
Желтуха, один из наиболее ярких симптомов ВГ, обусловлена тем, что при повреждении гепатоцита нарушается разделение его функций (в норме через билиарный полюс клетки в желчные канальцы выделяются различные компоненты желчи, через синусоидальный продукты метаболизма в кровь и лимфу), все продукты поступают непосредственно в кровь. Нарушается отток желчи, возникает отек печеночной паренхимы.
Очищение организма от возбудителя происходит благодаря действию специфических противовирусных антител, но HBV, HCV, HDV могут длительное время (пожизненно) сохраняться в гепатоците.
Клиническая классификация:
| острый (до 3 мес) | ||
| По длительности | затяжной (до 6 мес) | |
| хронический (свыше 6 мес)* | ||
| бессимптомные формы | носительство* | |
| По выраженности | субклиническое течение | |
| клинических проявлений | манифестные формы | безжелтушные |
| желтушные | ||
| циклическое | ||
| По характеру течения | ациклическое | с обострениями |
| с рецидивами* | ||
| легкое течение | ||
| среднетяжелое | ||
| По тяжести течения | тяжелое | |
| фульминантные формы | ранние (возникают в первые 2–3 недели болезни) | |
| поздние (на 7–8 неделе) | ||
| По характеру патологического | с преобладанием цитолитического синдрома | |
| процесса в печени | с преобладанием холестатического синдрома | |
| холестатические формы |
* кроме гепатитов А и Е
Клиника. Для вирусных гепатитов характерна цикличность течения. Выделяют следующие периоды: инкубационный, преджелтушный, желтушный (период нарастания, разгара и угасания желтухи), реконвалесценции и остаточных явлений.
Инкубационный период при ВГА составляет 7-50 дней, ВГВ — 1,5-6 мес., ВГС — до 14 нед., ВГЕ — 14-50 дней.
Преджелтушный период имеет несколько вариантов течения.
1) Астено-вегетативный (встречается при всех ВГ).
2) Диспептический (снижение аппетита, тошнота, рвота, дискомфорт в животе; встречается при всех ВГ, но чаще при ВГА и ВГЕ, т.к. именно для этих гепатитов характерна энтеральная фаза).
3) Артралгический (характерен для ВГВ, ВГС, ВГD). Боли в суставах при этом не сопровождаются их деформацией, признаками воспаления.
4) Псевдогриппозный или гриппоподобный (характерен для ВГА и ВГЕ). Лихорадка держится не более 23 дней, катаральные симптомы отсутствуют.
5) Аллергический (бывает, хотя и редко, при ВГВ, ВГС, ВГD). При этом появляются зудящие уртикарные высыпания, может повышаться температура.
Чаще всего встречается смешанный вариант, когда сочетаются признаки двух-трех вариантов.
Желтушный период наступает тогда, когда уровень билирубина в 1,52 раза превышает норму. Но обычно за 12 дня до этого больные обращают внимание на изменение цвета мочи (темнеет) и кала (светлеет). Снижение аппетита, утомляемость типичные проявления этого периода. Могут возникать боли в животе, свидетельствующие в большей степени о холецистите, дискинезии желчевыводящих путей, панкреатите. В разгаре болезни четко определяются увеличение печени и селезенки. Артериальное давление имеет тенденцию к снижению, нередко выявляется брадикардия. С момента мочевого криза (количество мочи увеличивается, она светлеет) желтуха начинает уменьшаться.
Следует помнить об особенностях различных ВГ, помогающих распознать этиологию болезни еще до проведения специальных методов исследования.
Вирусный гепатит А:
· болеют преимущественно дети и люди молодого возраста;
· заболевание может возникать в виде вспышек;
· максимум заболеваемости приходится на конец лета осень; обычно заболевание начинается остро;
· у большинства больных в преджелтушном периоде наблюдается кратковременная (13 дня) лихорадка без катаральных явлений;
· с момента появления желтухи состояние обычно улучшается;
· в большинстве случаев заболевание протекает легко;
· хронизация, рецидивы не характерны.
Вирусный гепатит В:
· имеются указания на перенесенные в прошлом (за 1,56 мес до данного заболевания) операции, парентеральные манипуляции;
· заболевание обычно возникает в виде единичных случаев, но следует помнить о возможности групповых заболеваний среди наркоманов, у половых партнеров;
· заболевание развивается постепенно, медленно;
· преджелтушный период чаще протекает по типу артралгического, диспептического, выраженного астено-вегетативного синдромов без лихорадки;
· с момента появления желтухи самочувствие не только не улучшается, но часто ухудшается, интоксикация может сохраняться до мочевого криза;
· в преджелтушном и желтушном периодах возможны различные аллергические проявления;
· заболевание чаще протекает в среднетяжелой форме;
· возможны затяжное течение, переход в хроническую форму, носительство.
Вирусный гепатит С:
· заболевание чаще возникает у лиц, перенесших переливание крови или ее компонентов, реципиентов органов и тканей, наркоманов, ВИЧ-инфицированных;
· начинается очень постепенно, часто без четко выраженного преджелтушного периода;
· протекает преимущественно в виде легких форм, тем не менее, в большинстве случаев дает хронизацию (эта особенность послужила основанием для того, чтобы ВГС называть “ласковый убийца”);
· на фоне “легкого течения” у больных могут выявляться значительно увеличенные печень и селезенка, не соответствующие по своим размерам и плотности ни тяжести течения, ни остроте процесса;
· HCV-инфекция иногда распознается лишь тогда, когда у больного уже сформировался цирроз печени;
· заболевание нередко протекает с периодическими ферментативными обострениями, которые обычно не распознаются клинически.
Дельта гепатит:
· группы риска те же, что ВГВ, особое внимание имеющим маркеры ВГВ; у 60% больных еще в преджелтушном периоде возникает лихорадка, сохраняющаяся и в желтушном периоде;
· часто появляются боли в правом подреберье;
· если заболевание протекает по типу коинфекции, то протекает достаточно тяжело, но заканчивается чаще полным очищением организма от возбудителя; если по типу суперинфекции то характерны обострения, рецидивы, хронизация;
· применение кортикостероидов отягощает течение заболевания.
Вирусный гепатит Е:
· особую группу риска представляют лица, посещавшие страны Азии, Африки, Южной Америки. (В 1996 году были вспышки и в Украине!);
· типичен взрывной характер эпидемий, связанных с определенными источниками водоснабжения;
· заболевают преимущественно люди молодого возраста (1518 лет);
· заболевание начинается остро, как при ВГА, но самочувствие после снижения температуры и появления желтухи не улучшается;
· у большинства больных еще в преджелтушном периоде появляется выраженный болевой синдром (боль локализуется в правом подреберье и эпигастральной области), он сохраняется и при появлении желтухи;
· вирус поражает не только гепатоциты, но и почечную ткань, поэтому гепатит нередко сочетается с гломерулонефритом;
· у беременных очень тяжелое течение с высокой летальностью (от 30 до 60%);
· наблюдается двухфазное повышение активности трансфераз, что не имеет, как правило, клинического отображения;
· кортикостероиды отягощают течение ВГЕ.
Осложнения и исходы вирусных гепатитов. Острая печеночная энцефалопатия, острая почечная недостаточность, ДВС-синдром. Исходами вирусных гепатитов В, С, D могут быть хронический гепатит (при В и D — 10-15%, при С — 50-80%), цирроз печени, рак печени.
Лабораторная диагностика. Обычные клинические анализы крови, мочи, кала каких-либо специфических изменений не выявляют. В крови могут наблюдаться лейкопения и относительный лимфоцитоз. В моче при развитии желтухи становится положительной реакция на желчные пигменты. В разгаре болезни кал может приобретать серую окраску, а реакция на стеркобилин становится отрицательной. Особая роль при обследовании принадлежит биохимическим методам обследования.
Дата добавления: 2015-04-12; просмотров: 3365; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8684 — | 8224 — или читать все…
Читайте также:
Источник