Вирусные гепатиты при вич инфекций реферат
Âèðóñíîå çàáîëåâàíèå èììóííîé ñèñòåìû ÷åëîâåêà, ïðèâîäÿùåå ê îñëàáëåíèþ èììóííîé çàùèòû îò èíôåêöèé. Ñòàòèñòèêà ðàñïðîñòðàíåíèÿ èíôåêöèè. Ïðèçíàêè ïðîãðåññèðîâàíèÿ ÂÈ×. Ñòîéêîñòü âèðóñà ãåïàòèòà Â. Ïîáî÷íûå ýôôåêòû îò ââåäåííûõ êîìáèíàöèé ïðåïàðàòîâ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ðåôåðàò
ÂÈ×, ÑÏÈÄ, ãåïàòèòû  è Ñ
Âûïîëíèëà:
Ñòóäåíòêà ÑàìÃÓ
Äàâûäîâà Óëüÿíà Âëàäèìèðîâíà
Ïðîâåðèëà:
Äçóáàéëî À.Â.
2014 ãîä.
Ñîäåðæàíèå
âèðóñíûé çàáîëåâàíèå ãåïàòèò èììóííûé
1. ×òî åñòü ÂÈ×. Åãî ïðîèñõîæäåíèå. Ðàñïðîñòðàíåíèå è ïåðåäà÷à
2. Èñòîðèÿ ÑÏÈÄà. Ñõîæåñòü ñ ÂÈ×. Ãðóïïà ðèñêà
3. Ãåïàòèò Â. Ïåðâîå çàìå÷àíèå. Ñòîéêîñòü âèðóñà
4. Ãåïàòèò Ñ
1. ×òî åñòü ÂÈ×. Åãî ïðîèñõîæäåíèå. Ðàñïðîñòðàíåíèå è ïåðåäà÷à
ÂÈ× èíôåêöèÿ — ýòî ìåäëåííî ðàçâèâàþùååñÿ âèðóñíîå çàáîëåâàíèå èììóííîé ñèñòåìû, ïðèâîäÿùåå ê îñëàáëåíèþ èììóííîé çàùèòû îò èíôåêöèé (ò.å. îðãàíèçì îñëàáåâàåò íàñòîëüêî, ÷òî ÷åëîâåê âñëåäñòâèå ñìîæåò óìåðåòü äàæå îò ïðîñòîé ïðîñòóäû çà ñ÷åò äåôèöèòà èììóíèòåòà). ÂÈ× ðàñïðîñòðàíÿåòñÿ î÷åíü áûñòðî, à ëåêàðñòâî îò íåãî äî ñèõ ïîð íå íàéäåíî. Ê íàñòîÿùåìó âðåìåíè èçâåñòíî, ÷òî ýòîò âèðóñ ðîäîì èç Çàïàäíîé Àôðèêè. Ñòàòèñòèêà ðàñïðîñòðàíåíèÿ èíôåêöèè óæàñàåò — íà äàííûé ìîìåíò â ìèðå óæå áîëåå 50 ìëí. ÷åëîâåê èíôèöèðîâàíû ÂÈ×. Ñàì îí áûë îòêðûò â 1983ã., õîòÿ åãî ñèìïòîìû áûëè èçâåñòíû äâóìÿ ãîäàìè ðàíåå.
ÂÈ× ïåðåäàåòñÿ ÷åðåç êðîâü, ñïåðìó è ìàòåðèíñêîå ìîëîêî, ïðè ýòîì íå ñóùåñòâóåò îïàñíîñòè çàðàæåíèÿ ÷åðåç ñëþíè, ïîò, ñëåçû è èñïðàæíåíèÿ. Òàê, íåîáõîäèìîå äëÿ çàðàæåíèÿ êîëè÷åñòâî âèðóñà ñîäåðæèòñÿ â êàïëå êðîâè, êîòîðàÿ óìåùàåòñÿ íà êîíöå øâåéíîé èãëû, à îáúåì ñëþíû, â êîòîðîì áóäåò ñîäåðæàòüñÿ òàêîå æå êîëè÷åñòâî âèðóñà, ñîñòàâèò 4 ëèòðà. Ñëåäîâàòåëüíî, êðîâü — áûñòðåéøèé ïåðåíîñ÷èê ÂÈ× ïî îðãàíèçìó.
Èììóíèòåò îñëàáåâàåò ïîñòåïåííî. ×åëîâåê, æèâóùèé ñ ÂÈ×, ìîæåò âûãëÿäåòü è ÷óâñòâîâàòü ñåáÿ õîðîøî íà ïðîòÿæåíèè ìíîãèõ ëåò è äàæå íå çíàòü, ÷òî îí èíôèöèðîâàí. Îäíàêî âèðóñ ðàçðóøàåò âñå áîëüøå êëåòîê èììóííîé ñèñòåìû. Êîãäà êîëè÷åñòâî êëåòîê ñíèæàåòñÿ íèæå êðèòè÷åñêîãî óðîâíÿ, ÷åëîâåê ñòàíîâèòñÿ óÿçâèì äëÿ áîëåçíåé, â òîì ÷èñëå òåõ, ê êîòîðûì ÷åëîâåê ñ íîðìàëüíûì èììóíèòåòîì íåâîñïðèèì÷èâ (êàê áûëî ñêàçàíî âûøå-ìîæíî ñåðüåçíî çàáîëåòü äàæå îò ëåãêîé ïðîñòóäû).
Ðàííèå ïðèçíàêè ïðîãðåññèðîâàíèÿ ÂÈ×:
Ïîñòîÿííàÿ ïîâûøåííàÿ òåìïåðàòóðà òåëà, èçëèøíÿÿ ïîòëèâîñòü âî âðåìÿ ñíà è îòäûõà, ðåçêîå ïîõóäàíèå, âíóòðåííåå íåäîìîãàíèå (íåäîñòàòîê ñèë), ãåðïåñ, îïîÿñûâàþùèé âåðõíþþ ÷àñòü òåëà ëèøàé è ò.ä.
Ñóùåñòâóåò íåñêîëüêî ïóòåé çàðàæåíèÿ ÂÈ× èíôåêöèåé:
— íåçàùèùåííûé (áåç ïðåçåðâàòèâà) ïîëîâîé àêò (80 %);
— ñîâìåñòíîå èñïîëüçîâàíèå øïðèöåâ, èãë (5-10 %);
— ïåðåëèâàíèå çàðàæåííîé êðîâè (5-10 ïðîöåíòîâ);
— ïåðåäà÷à âèðóñà îò çàðàæåííîé ìàòåðè ðåáåíêó: âî âðåìÿ áåðåìåííîñòè, ðîäîâ è ïðè êîðìëåíèè ãðóäüþ (5-10 ïðîöåíòîâ).
2. Èñòîðèÿ ÑÏÈÄà. Ñõîæåñòü ñ ÂÈ×. Ãðóïïà ðèñêà
ÑÏÈÄ — (Ñèíäðîì ïðèîáðåò¸ííîãî èììóííîãî äåôèöèòà) — ñîñòîÿíèå, ðàçâèâàþùååñÿ íà ôîíå ÂÈ×-èíôåêöèè, èíûìè ñëîâàìè: ïîñëåäíÿÿ ñòàäèÿ ðàçâèòèÿ èíôåêöèè ÂÈ×.
Îêîëî 30 ëåò íàçàä â ìèðå íà÷àëàñü ýïèäåìèÿ ñàìîãî ñòðàøíîãî è íåïîíÿòíîãî âèðóñà — ÑÏÈÄà. Åãî çàðàçíîñòü, ñòðåìèòåëüíîå ðàñïðîñòðàíåíèå è íåèçëå÷èìîñòü ïîäàðèëè çàáîëåâàíèþ ñëàâó «÷óìû ÕÕ âåêà». Îí ÿâëÿåòñÿ ñìåðòåëüíîé áîëåçíüþ, ñðåäñòâ äëÿ ëå÷åíèÿ êîòîðîé â íàñòîÿùåå âðåìÿ íå ñóùåñòâóåò.  ïóòÿõ çàðàæåíèÿ ÂÈ× è ÑÏÈÄ àáñîëþòíî ñõîæè: áîëåçíè ïåðåäàþòñÿ ïðè ïîëîâûõ êîíòàêòàõ (îñîáåííî ãîìîñåêñóàëüíûõ); îò èíôèöèðîâàííîé ìàòåðè ê ðåáåíêó, à òàê æå ÷åðåç áðèòâåííûå ïðèáîðû, êîëþùå-ðåæóùèå ïðåäìåòû, çóáíûå ùåòêè è âñåãî ïðî÷åãî. Ãðóïïà ðèñêà: ìåä. ïåðñîíàë, íàðêîìàíû, ãîìîñåêñóàëèñòû è æåíùèíû ëåãêîãî ïîâåäåíèÿ.
Ïåðèîäû âûæèâàåìîñòè áåç ëå÷åíèÿ:
Ñ ÂÈ×: îò 9 äî 11 ëåò.
Ñî ÑÏÈÄîì: îò 6 äî 19 ìåñÿöåâ.
Îäíèì èç ïîñòðàäàâøèõ è ñêîí÷àâøèõñÿ îò ÑÏÈÄà ÿâëÿëñÿ Ôðåääè Ìåðêüþðè.  ïîñëåäíèå äâà äíÿ æèçíè îí íå ìîã ãîâîðèòü è íè÷åãî íå âèäåë.
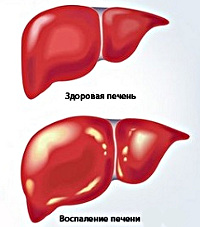
Ãåïàòèò  — çàáîëåâàíèå, âîçáóäèòåëåì êîòîðîãî ÿâëÿåòñÿ âèðóñ ïå÷åíè ó ÷åëîâåêà è æèâîòíûõ. Âèðóñ îòëè÷àåòñÿ âûñîêîé óñòîé÷èâîñòüþ ê ëþáîé òåìïåðàòóðå, ìíîãîêðàòíîìó çàìîðàæèâàíèþ è îòòàèâàíèþ, äëèòåëüíîìó âîçäåéñòâèþ êèñëîòû.  ñûâîðîòêå êðîâè âèðóñ ñîõðàíÿåòñÿ â òå÷åíèå 6 ìåñÿöåâ, à â ñóõîé ïëàçìå äàæå äî 25 ëåò. Åùå â 1888 ãîäó ïîÿâèëîñü ïåðâîå çàìå÷àíèå î æåëòóõå (ýòî è åñòü ãåïàòèò Â), ýïèäåìèÿ êîòîðîé ïðîÿâëÿëàñü åùå ñ äðåâíèõ âðåìåí. Îíà òåñíî ñâÿçàíà ñ öèððîçîì ïå÷åíè. ×åðåç ãîä áîëåçíè áûëî äàíî íàçâàíèå «áîëåçíü Áîòêèíà» — òîãî, êòî âïåðâûå îòêðûë æåëòóõó. Íà ñåãîäíÿøíèé äåíü îòêðûòî áîëåå 9 âèäîâ ãåïàòèòà; ñïèñîê êîòîðîãî ïðîäîëæàåò ðàñòè. Âðåìÿ ñ ìîìåíòà çàðàæåíèÿ äî ïîÿâëåíèå ñèìïòîìîâ ñîñòàâëÿåò 12 íåäåëü, íî ìîæåò êîëåáàòüñÿ äî 6 ìåñÿöåâ, ÷òî ãîâîðèò î íåçàìåòíîì è êîâàðíîì ïðîòåêàíèè âèðóñà. Îáíàðóæåíèå ïðîÿâëÿåòñÿ òîëüêî íåäîìîãàíèåì è ñíèæåíèåì ðàáîòîñïîñîáíîñòè. Ñëåäóåò îáðàòèòü âíèìàíèå íà òî, ÷òî ÷åì ìåíüøå âîçðàñò çàáîëåâøåãî, òåì ìåíüøå âåðîÿòíîñòü ïîëíîãî âûçäîðîâëåíèÿ. Íàïðèìåð, 95% âçðîñëûõ ëþäåé ïðè ëå÷åíèè âûçäîðîâåþò, à íîâîðîæäåííûå-òîëüêî 5%.
3. Ãåïàòèò Â. Ïåðâîå çàìå÷àíèå. Ñòîéêîñòü âèðóñà
Ãåïàòèò  ÷àùå âñòðå÷àåòñÿ ó âçðîñëîãî íàñåëåíèÿ (âîçðàñòíàÿ ãðóïïà 20-50 ëåò). Ñíèæåíèå çàáîëåâàåìîñòè ó äåòåé â ðàçâèòûõ ñòðàíàõ óäàëîñü äîáèòüñÿ ñ ïîìîùüþ ðåãóëÿðíîé âàêöèíàöèè. Çàðàçèòüñÿ ìîæíî â ñàëîíàõ ïèðñèíãà è òàòó, ïàðèêìàõåðñêèõ, îò ëèö, óïîòðåáëÿþùèõ íàðêîòèêè è äàæå â ìåä. ó÷ðåæäåíèÿõ.
Ïåðåíîñ âèðóñà îñóùåñòâëÿåòñÿ ñ êðîâüþ èëè äðóãèìè áèîëîãè÷åñêèìè æèäêîñòÿìè çàðàæåííîãî, ïîïàäàþùèìè â êðîâü çäîðîâîãî ÷åëîâåêà. Ýòî ïðîèñõîäèò ïðè ñîâìåñòíîì èñïîëüçîâàíèè êîëþùå-ðåæóùèõ ïðåäìåòîâ, îäíîãî øïðèöà íà íåñêîëüêî ëþäåé, ïîëîâûì ïóòåì è ò.ä. Èçâåñòíû ñëó÷àè çàðàæåíèÿ îò ïåðåëèâàíèÿ êðîâè, ñîäåðæàùåé ãåïàòèò Â. Åñëè ðàíåå çàðàæåííûé ÷åëîâåê âûçäîðîâåë, òî ïîâòîðíîå çàðàæåíèå ïðàêòè÷åñêè íåâîçìîæíî. Ëå÷åíèå îò ãåïàòèòà  ïðîõîäèò î÷åíü ñëîæíî. Äî ñèõ ïîð ýôôåêòèâíûõ ëåêàðñòâ íå ñóùåñòâóåò. Ïðåïàðàòû äåéñòâóþò òîëüêî â 30-40% ñëó÷àåâ.
4. Ãåïàòèò Ñ
Ãåïàòèò Ñ — íàèáîëåå òÿæåëàÿ ôîðìà âèðóñíîãî ãåïàòèòà. Åãî ïåðâîíà÷àëüíîå íàçâàíèå-«ãåïàòèò íè À, íè ». Îòêðûòèå âèðóñà ïðèõîäèòñÿ íà 1989 ãîä. Ïðè çàðàæåíèè ãåïàòèò íàïîìèíàåò ãðèïï; ñ ÷åëîâåêîì ïðîèñõîäèò ñëåäóþùåå:
1. Ïîâûøåíèå òåìïåðàòóðû òåëà.
2. Ãîëîâíàÿ áîëü.
3. Îáùåå íåäîìîãàíèå.
4. Ëîìîòà ìûøö òåëà è áîëè â ñóñòàâàõ.
5. Êîæíàÿ ñûïü.
×åðåç íåñêîëüêî äíåé ïîñëå ýòîãî:
1. Ïðîïàäàíèå àïïåòèòà.
2. Áîëü ïîä ïðàâîé ñòîðîíîé ðåáåð.
3. Òîøíîòà è ðâîòà è äð.
Ëå÷èòñÿ ãåïàòèò Ñ îò 16 äî 72 íåäåëü.  íåêîòîðûõ ñëó÷àÿõ âûëå÷åííûõ ïàöèåíòîâ íàáëþäàþòñÿ ïîáî÷íûå ýôôåêòû îò ââåäåííûõ êîìáèíàöèé ïðåïàðàòîâ. Ïî îöåíêàì ýêñïåðòîâ, â ìèðå ãåïàòèòîì Ñ áîëüíû 180 ìëí ÷åëîâåê. Ýòî áîëüøå íàñåëåíèÿ Ðîññèè.
Ðàçìåùåíî íà Allbest.ru
…
Источник
ВИЧ-инфекция и вирусные гепатиты В и С представляют собой серьезную социальную и медицинскую проблему, это связано с тем, что такие патологии могут приводить к стойкой утрате трудоспособности, а также требуют проведения лечения на протяжении длительного времени. При этом такие патологии ведут к возникновению угрозы для жизни.
ВИЧ-инфекция и гемоконтактные (парентеральные) вирусные гепатиты В и С принадлежат к категории хронических патологий. Указанные патологии завершаются развитием синдрома приобретенного иммунодефицита и гепатоцеллюлярной карциномы. Гепатовирусы В и С поражают паренхиму печени, что ведет к нарушению функционирования железы.
По этой причине профилактика гепатитов и ВИЧ представляет серьезную проблему, которая решается на государственном уровне.
Прежде чем ознакомиться со способами и методами проведения профилактики вирусных гепатитов и ВИЧ инфекции следует изучить способы распространения патологий.
Группы риска и способы заражения гепатовирусами и ВИЧ
К числу наиболее опасных с точки зрения распространения инфекции биологических жидкостей относятся кровь, сперма, вагинальный секрет и слюна.
Вирусы выявляются в цереброспинальной, перикардиальной, синовиальной, плевральной, перитонеальной, амниотической и других биологических жидкостях. Препараты крови также в очень редких случаях могут являться источниками распространения вирусных частиц.
Передача вирусной инфекции может осуществляться при проникновении в кровь любой из указанных жидкостей при повреждении кожных покровов или через слизистые, помимо этого инфицирование может происходить при попадании брызг биологических жидкостей на конъюнктиву глаз.
Основные группы риска заражения гепатовирусами и ВИЧ являются:
- лица, ведущие беспорядочную половую жизнь;
- люди, проживающие совместно с инфицированным человеком;
- лица, осуществляющие половые контакты с инфицированными партнерами;
- наркоманы, использующие инъекционные формы наркотических средств;
- дети, рожденные от инфицированных матерей;
- гомосексуалисты;
- больные, получающие переливание крови;
- медицинские работники, которые в процессе трудовой деятельности контактируют с инфицированными больными или контактирующие с биологическими жидкостями, полученными от инфицированных пациентов.
Существует три основных пути распространения инфекции:
- Контактный.
- Вертикальный – передача вируса от матери к ребенку в период беременности, кормления грудью или в момент родоразрешения.
- Парентеральный при проведении хирургических манипуляций, переливаний крови, а также при контакте поврежденных слизистых и кожных покровов.
Одной из наиболее высоких вероятностей заражения инфекциями существует у медицинских работников. Вероятность инфицирования разными типами гепатовирусами является неодинаковой. Принято считать, что вероятность заражения вирусом С ниже, по сравнению с гепатитом В. Это связано с тем, что для развития инфекции, вызванной гепатовирусом С, требуется проникновение в организм большего количества вирусов по сравнению с вирусом В.
Наиболее подвержены инфицированию медицинские работники, оказывающие помощь ВИЧ-инфицированным и больным, имеющим инфекцию гепатовирусами. Поэтому инфекцию можно считать профессиональным заболеванием у работников таких учреждений.
Такими медработниками являются:
- средний медицинский персонал – процедурные медицинские сестры.
- Оперирующие хирурги и операционные сестры в стационаре медучреждения.
- Акушеры-гинекологи.
- Патологоанатомы.
На вероятность заражения инфекцией оказывает влияние целый ряд факторов, наиболее распространенные среди них следующие:
- степень нарушения целостности кожного покрова;
- стадия ВИЧ-инфекции у больного;
- получение больным антиретровирусной терапии;
- присутствие в организме больного резистентных штаммов ВИЧ.
Вероятность заражения повышается при уколе иглой в вену, чем при осуществлении внутримышечного укола.
Симптоматика, при которой требуется проведение профилактики
Профилактика требуется при выявлении в организме ломоты в суставах, постоянной слабости, головных болей, появляющихся регулярно, возникновение постоянных позывов к рвоте и приступов тошноты, а также болезненных ощущений в области живота, зуда и высыпаний на кожных покровах.
Профилактика парентеральных гепатитов и ВИЧ инфекции назначается при получении плохих показателей анализа крови на наличие антител к вирусной инфекции.
Меры профилактики передачи парентеральных гепатитов и ВИЧ инфекции применяются при выявлении у пациента потемнения мочи, осветление каловых масс и пожелтение склеры глаз и кожного покрова.
Проведение экстренной профилактики гепатита и ВИЧ требуется при развитии воспалительного процесса до последней стадии, для которой характерно наличие следующих симптомов:
- От легких повреждений и надавливаний происходит формирование синяков на кожном покрове.
- В брюшине фиксируется формирование водянистых образований.
- Отечность нижних конечностей.
Помимо этого симптомом прогрессирования патологии может являться полное нарушение режима сна.
Типы применяемой профилактики
Для предупреждения распространения инфекции применяются два вида профилактики заражения – специфическая и неспецифическая.
В свою очередь специфические профилактические мероприятия можно разделить на плановые и экстренные. Плановые мероприятия осуществляются в соответствии с приказом министерства здравоохранения.
Плановая вакцинация является обязательной процедурой осуществляемой в любой больнице и медицинской организации для предупреждения распространения вирусных гепатитов и СПИДа.
Специфическая плановая вакцинация
Плановая вакцинация является обязательной процедурой для всех студентов, обучающихся в учебных учреждениях медицинского направления.
Вакцинирование осуществляется в амбулаторных условиях при помощи использования иммуногглобулина, имеющего высокую концентрацию антител к HBV и специально разработанной вакцины.
Применение специальной вакцины позволяет создать у человека защитный барьер способный защищать на протяжении длительного периода времени и не влияет на состояние организма.
Заболеть после проведения вакцинации невозможно, это обеспечивается отсутствием ядра вируса в составе сыворотки, поэтому передачи вирусной ДНК не происходит.
Специфическую профилактику проводят в три этапа, главным требованием при проведении процедур является соблюдение временного интервала между этапами. Общая схема, являющаяся наиболее распространенной, предполагает второе введение вакцины через месяц после первого, а третье спустя 6 месяцев. Вакцинация считается полностью законченной только после получения последней дозы вакцины.
Неспецифическая профилактика инфицирования гепатовирусами и ВИЧ
Неспецифическая профилактика инфицирования представляет собой соблюдение санитарных и эпидемиологических норма и правил при осуществлении трудовой деятельности и общения в быту.
Основной мерой предупреждения распространения инфекционного процесса является использование при манипуляциях одноразовых инструментов.
Помимо этого всем людям, относящимся к группам риска, рекомендуется периодически проводить обследование на наличие в организме маркеров, свидетельствующих о наличии инфекционного процесса.
При осуществлении работ следует обязательно проводить качественную дезинфекцию и стерилизацию инструментов, а также поверхностей и материалов в соответствии с требованиями СанПиНа. В процессе проведения плановой дезинфекции следует строго соблюдать ее режим и технологию.
Медицинскому персоналу предписывается после каждого пациента проводить качественное мытье рук и смену перчаток. Применение в процессе трудовой деятельности защитных очков и влагоотталкивающего халата обеспечивает максимальную безопасность и предупреждает распространение инфекционного процесса.
Осуществление экстренной профилактики
В том случае если произошло инфицирование, требуется проведение экстренной профилактики парентеральных гепатитов и ВИЧ.
Даже в том случае, если ранее проводилась вакцинация, вероятность заражения является достаточно высокой.
В течение двух суток после непосредственного контакта с инфекцией требуется сдать все требуемые анализы на определение вируса в организме и провести вакцинирование, состоящее из трех этапов.
Первый этап вакцинации проводится сразу после выявления наличия вируса, второй осуществляется спустя одну неделю, третий через три недели после контакта с инфекцией.
Обязательным условием успешного проведения процедуры является повторное вакцинирование через год. Вывод об успешности проведенной экстренной вакцинации можно сделать только после проведения ревакцинации по результатам проведенных анализов на наличие антигенов к вирусу.
Проведение экстренной вакцинации у людей, у которых был близкий половой контакт с зараженным человеком или если инфекция проникла через повреждения кожного покрова, осуществляется в течение 48 часов после предполагаемого контакта.
Вакцинация проводится при помощи той же вакцины что и плановая прививка, но по другой схеме.
Не следует недооценивать комплексное воздействие на организм гепатовирусов и СПИДа. В том случае, если у больного на фоне ослабления иммунных функций проявляется воспалительный процесс в печени, спровоцированный гепатовирусами В и С, то следует строго соблюдать все указания врача в отношении проведения терапевтических мероприятий.
Совместное наличие этих патологий в организме значительно осложняет процесс проведения терапевтических мероприятий, а профилактические меры, направленные против парентеральных форм гепатита и ВИЧ-инфекции не дают ожидаемого лечебного эффекта.
Больному следует помнить о том, что воспаление печени является излечимой патологией, а наличие в организме СПИДа при проведении правильных и эффективных терапевтических действий не мешает жить человеку на протяжении длительного времени.
Профилактика профзаражения гепатовирусами и ВИЧ-инфекцией у медработников
Сотрудники медицинских учреждений находятся в группе риска по распространению инфекций.
Малейший порез или повреждение кожного покрова, попадание биологических жидкостей больного на поврежденную поверхность тела может спровоцировать проникновение инфекции в организм.
Наиболее часто от инфекционного заражения страдают работники клинических лабораторий, гинекологи, стоматологи, хирурги и урологи.
Для предупреждения возможного инфицирования и профилактики возникновения профзаболеваний следует выполнять следующие правила:
- В работе должны использоваться только одноразовые материалы.
- Требуется проводить регулярный контроль наличия в крови антител к вирусной инфекции.
- Следует осуществлять качественную стерилизацию применяемого инструментария и обработку рабочих поверхностей в медицинских учреждениях. Также следует качественно стерилизовать скальпели, ножницы и иной инструментарий многоразового применения, это связано с тем, что эти предметы могут являться отличными переносчиками гепатовирусов и ВИЧ.
- При проведении дезинфекции следует строго соблюдать правила приготовления растворов и график проведения процедур.
Если имеется контакты с пациентами из групп риска, например, осужденными или с людьми нетрадиционной ориентации, то требуется проведение сбора анамнеза и сдача специальных анализов на выявление наличия в организме антител к вирусной инфекции.
Постконтактное наблюдение за пострадавшим
Человек после аварийного контакта с инфицированным объектом должен находиться под наблюдением на протяжении 12 месяцев.
Лабораторные исследования на наличие антител в крови при выявлении аварийной ситуации проводится через три, шесть и двенадцать месяцев.
Пострадавший предупреждается о необходимости на протяжении всего этого срока соблюдать меры предосторожности для предупреждения возможной передачи инфекции другим лицам.
Основным способом защиты здоровья медицинских работников при аварийном контакте с риском распространения инфекционного процесса являются профилактические меры, включающие использование антиретровирусных средств.
В случае аварийного контакта с инфицированным человеком рекомендуется:
- В случае появления повреждения кожного покрова и появления кровотечения его следует останавливать только по истечении нескольких секунд. В том случае если кровотечение отсутствует нужно выдавить кровь и кожу обработать 70% раствором спирта и 5% раствором йода.
- При попадании инфицированного материала на кожные покровы лица и другие открытые участки требуется вымыть кожный покров с мылом и протереть кожу 70% спиртом. Глаза следует обработать путем промывания 0,01% раствором перманганата калия. В случае попадания зараженного материала в ротовую полость ее нужно прополоскать 70% раствором спирта и при этом глотать спирт запрещено.
После проведения первичной обработки осуществляется химиопрофилактика антиретровирусными средствами. Такими препаратами являются Эфавиренз, Зидовудин и Ламивудин.
Помимо этого может применяться любая схема высокоактивной антиретровирусной терапии с применением других средств, в зависимости от обеспеченности ими медицинского учреждения.
Источник