Болевой синдром при хроническом гепатите
Синдромы
при заболеваниях печени. Хронические
гепатиты.
Основные
заболевания печени
1.
Диффузные поражения печени
Гепатит
острый
хронический-—
диффузный воспалительный процесс в
печени, длящийся более 6 месяцев без
тенденции к улучшению
Цирроз-хроническое
диффузное заболевание с поражением
гепатоцитов, фиброзом и перестройкой
архитектоники печени с образованием
регенераторных узлов, портальной
гипертензии, печеночной недостаточности.Фиброз
Жировая
дистрофия печени,стеатогепатитБолезни
накопления
Болевой
Растяжение
глиссоновой капсулыВоздействие
воспаления (некроза) на сосуды, желчные
протоки, капсулу печениПатология
желчного пузыря
Цитолитический(«малой
печеночной недостаточности»)
— Клинические и лабораторные последствия
некроза (лизиса) гепатоцитов или
повышения проницаемости их мембран.Снижение
массы телаГеморрагический
диатез«Печеночный»
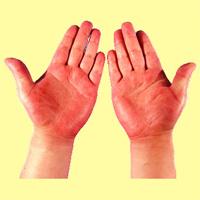
запах, «печеночный» язык, «печеночные»
ладониСосудистые
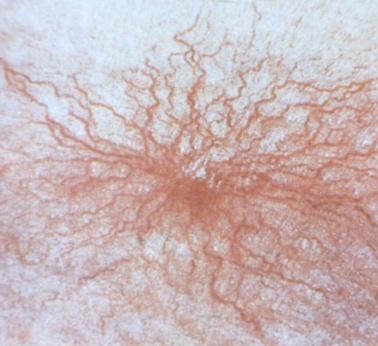
звездочкиИзменение
оволосения, гинекомастия
Повышение
в крови:
Билирубина
(прямого, непрямого)Индикаторных
ферментов- АЛТ,АСТ,ЛДГ (общей и ЛДГ-4,
ЛДГ-5)Органоспецифических
ферментов- альдолазы, сорбитдегидрогеназыВитамина
В 12Железа
Степени
гиперферментемии
Легкая
менее 3-кратного превышения нормыУмеренная
до 10-кратного превышения нормыТяжелая
более 10-кратного превышения нормы
Синдром
печеночно-клеточной недостаточности
Следствие
снижения детоксикационной функции
печени
Повышение в крови
концентрации:
Аммиака
Циклических
ароматических азотистых соединенийБактериальных
токсинов
Следствие
снижения синтетической функции
гепатоцитов
Уменьшение в крови
концентрации:
Альбуминов
Протромбина,
V,VIII
факторов свертывания кровиХолестерина
Холинэстеразы
Следствие
снижения регулирующей функции (г.о.
дезинтегрирующей)
Повышение
в крови концентрации:
Вазоактивных
веществГормонов
Иммуновоспалительный
Повышение
температурыСлабость
Артралгии
Диспепсия
Васкулиты
(кожные, легочные)Спленомегалия
Лимфаденопатия
Следствие:
Интоксикации
Нарушения
пищеваренияПортальной
гипертензии
Ускорение
СОЭПовышение
альфа2- и гамма-глобулинов ,гиперпротеинемия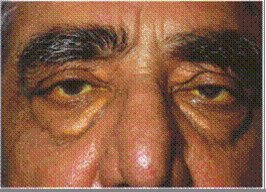
Повышение
иммуноголобулиновLE-клетки,
АТ к ДНК, гладкомышечным, митохондриальным
антигенамСнижение титра
комплемента,тест
бласттрансформации лимфоцитов, реакция
торможения миграции лейкоцитов
Холестатический
Желтушность кожи
и слизистых,Коричнево-бурая окраска
кожи – «грязная» кожа (повышение
уровня билирубина сыворотки крови выше
20 мкмоль/л)Кожный
зуд,РасчесыКсантелазмы
,КсантомыПотемнение
мочи, посветление кала
прямой билирубин
холестерин,
липопротеинов, желчных кислот
щелочная фосфатаза
g-ГТ
Астеновегетативный
синдром
Быстрая
утомляемостьСлабость
Снижение
работоспособностиЭмоциональная
неустойчивость, нервозностьНарушения
сна
Диспепсический
синдром
Тошнота
Плохой
аппетитТяжесть
в эпигастрии, отрыжка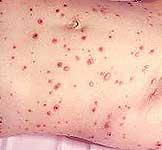
Чувство
горечи во ртуУпорное
вздутие животаЗапоры
Геморрагический
синдром
Кровоточивость
десенНосовые
кровотеченияГеморрагии
на коже
Портальной
гипертензии
Синдром
гиперспленизма Анемия
Анемия
Тромбоцитопения
Лейкопения
Клинические
признаки Ц-ЛС и «малой» П-КН
Повышение
температуры телаИктеричность
Телеангиоэктазии
«Печеночные
« ладониГинекомастия
Изменение
типа оволосенияАменорея
Атрофия
яичек
Источник
Хронический гепатит – воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
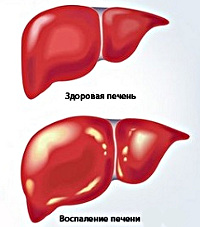
Хронический гепатит
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Причины и патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени. Но специалисты выделяют некоторые особенности патогенеза в зависимости от этиологических факторов.
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Спровоцировать развитие патологии может нерациональное питание, злоупотребление алкоголем, неправильный образ жизни, инфекционные заболевания, малярия, эндокардит, различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Симптомы хронического гепатита
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа. На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Аутоиммунный хронический гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Нередко применяют витамины в инъекциях: В1, В6, В12. Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены.
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены.
Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Источник
Справочники
Учебники
Интерактив
Гинеколог спрашивает молодую девушку:
— Какой у вашего мужа резус?
Девушка краснеет:
— Не знаю. Наверное, сантиметров 15.
Алфавитный указатель справочника практикующего врача:
А
Б
В
Г
Д
Ж
И
К
Л
М
Н
О
П
Р
С
Т
У
Ф
Х
Ц
Э
Я
Хронический гепатит — диффузный воспалительный процесс в печени, продолжающийся более 6 месяцев. Чаще заболевание встречается у мужчин. Хронический гепатит может возникать в любом возрасте, но чаще у пожилых лиц.
Классификация
По этиологии:
1) вирусный;
2) лекарственный;
3) токсический;
4) алкогольный;
5) генетически детерминированный.
По морфологии:
1) агрессивный;
2) персистирующий;
3) лобулярный;
4) холестатический.
По клинике:
1) хронический активный вирусный гепатит;
2) аутоиммунный;
3) персистирующий;
4) лобулярный.
По активности процесса:
1) активный (степень активности незначительная, умеренная, выраженная, резко выраженная);
2) неактивный.
По функциональному состоянию печени:
1) компенсированный;
2) декомпенсированный.
Этиология
В большинстве случаев хронический гепатит развивается при поражении печени такими гепатотропными вирусами, как вирусы гепатита В, С и О. Существуют и другие факторы, приводящие к развитию хронического гепатита: алкоголизм, наркомания, а также длительное применение лекарственных препаратов, обладающих выраженным токсическим влиянием на печень.
Также в развитии заболевания играют немаловажную роль производственные вредности: интоксикации хлорированными углеводородами (применяются при дезинфекции и дезинсекции, при дегельминтизации, в обувной промышленности и т. д.), хлорированными нафталинами и дифени-лами (заменителями смолы, каучука и воска), солями тяжелых металлов. Развитию хронического аутоиммунного гепатита способствует наличие наследственной предрасположенности. По большей части данный вид гепатита поражает женщин в возрасте 10—30 лет. В довольно редких случаях хронический гепатит развивается при нарушении обмена веществ в организме.
Хронический вирусный гепатит
Хронический вирусный гепатит составляет 80 % всех случаев заболевания хроническим гепатитом.
Вирусы гепатита способны проникать в организм человека разнообразными путями: с зараженной кровью при различных инъекциях, половым путем. Передача вируса возможна от матери ребенку во внутриутробном периоде, через инфицированную слюну, при повреждении сосудов во время нанесения татуировок, при прокалывании мочек ушей и т. д.
Развитие вирусного гепатита при поражении вирусами возможно в случае их длительного персистирования в организме больного. Вирус гепатита В содержит в своем составе молекулу ДНК, т. е. является ДНК-содержащим вирусом. Развитие данного вируса в организме протекает в 2 стадии. Первая стадия — стадия репликации — характеризуется тем, что генетический материал вирусной клетки и гепатоцита (клетка печени) существуют отдельно друг от друга.
Клетки иммунной системы распознают антигены вируса и начинают вырабатывать специфические антитела, которые и поражают клетки печени (вплоть до их некроза). Затем наступает вторая стадия развития вируса — стадия интеграции. В ее процессе геном вирусной клетки встраивается в геном гепатоцита На этой стадии добиться элиминации вируса из пораженного организма, в отличие от первой стадии, уже невозможно.
В результате стадии интеграции возможен переход заболевания в хроническую форму, что связано с развитием иммунологической толерантности к вирусу гепатита В. Вирус гепатита повреждает мембрану гепатоцита, при этом высвобождается мембранный липопротеид, приводящий Т-лимфоциты в активное состояние. Т-лимфоциты «атакуют» гепатоциты, которые являются чужеродными для организма вследствие внедрения в них вирусного генома.
Вирус гепатита С является РНК-содержащим. Его генетический материал не может встраиваться в геном гепатоцитов. Длительная персистенция вируса гепатита С в организме возможна благодаря постоянно происходящим его мутациям, вследствие чего он «ускользает» от воздействия иммунных сил организма. Кроме этого, вирус гепатита С стимулирует выработку пептидов, которые блокируют Т-киллеры и Т-хелперы. Эти механизмы способствуют переходу заболевания в хроническую форму.
Клиника
Активный хронический гепатит характеризуется болевым, астеновегетативным, диспепсическим, холестатическим синдромами, синдромом «малой печеночной недостаточности». Болевой синдром характеризуется наличием болей в правом подреберье ноющего характера. Усиление интенсивности боли происходит в результате повышения физической нагрузки, при погрешностях в диете, употреблении алкогольных напитков. Больных может беспокоить не боль, а чувство тяжести в правом подреберье, которое не имеет зависимости от вышеперечисленных факторов. Возникновение болевого синдрома связано с тем, что в результате воспалительных изменений печени происходят ее инфильтрация и увеличение. Это ведет к растяжению глиссоновой капсулы, в которой расположены нервные окончания.
Астеновегетативный синдром включает такие симптомы, как слабость, утомляемость, апатия, повышение температуры тела. Такие симптомы, как снижение аппетита, тошнота, рвота, нарушения стула, характерны для диспепсического синдрома. Он возникает в результате развития дисбиоза кишечника Синдром холестаза развивается в результате застоя желчи во внутрипеченочных желчных протоках, что приводит к желтушному окрашиванию кожи и слизистых, кожному зуду, потемнению мочи, кал становится ахоличным.
Синдром «малой печеночной недостаточности» включает в себя ряд симптомов: это повышенная сонливость, кровоточивость десен, появление внутрикожных кровоизлияний. При объективном обследовании отмечают увеличение печени, ее болезненность и плотную консистенцию. Иногда наблюдается небольшое увеличение селезенки. При осмотре отмечают эритему подошв и ладоней, наличие сосудистых звездочек на спинке носа, на груди, в области яремной вырезки и локтевых суставов.
Диагностика
Диагностика включает в себя лабораторные и инструментальные методы исследования. В общем анализе крови наблюдаются увеличение СОЭ, что свидетельствует о наличии процесса воспаления. При биохимическом анализе выявляются следующие изменения: появление АлТ, АсТ, ЛДГ5 (цитолитический синдром), появление С-реактивного белка, диспротеинемия, увеличение количества иммуноглобулинов сыворотки (мезенхимально-воспалительный синдром); снижение альбумина, белков свертывающей системы крови (протромбина, проконвертина), холестерина. Снижается активность холиэстеразы — синдром «малой печеночной недостаточности»; повышается количество конъюгированного билирубина, ЩФ и других ферментов — синдром холестаза. В анализах мочи отмечаются появление билирубина, увеличение количества уробилиногена. Специфическим анализом для постановки диагноза вирусного гепатита является обнаружение в крови маркеров гепатотропных вирусов. К инструментальным методам диагностики относятся УЗИ печени, компьютерная и магниторезонансная томография, сцинтиграфия, биопсия печени.
Хронический вирусный гепатит характеризуется волнообразным течением с периодами ремиссии и обострения.
Лечение необходимо начинать с соблюдения правильной диеты и избежания значительных физических нагрузок. Прием алкоголя строго запрещен. В фазу репликации вируса назначают а-интерферон внутримышечно в дозе 3—5 МЕ в сутки 3 раза в неделю. Продолжительность приема препарата при хроническом гепатите В составляет не менее 6 месяцев, при гепатите С и D — 12 месяцев.
Необходимо назначение препаратов, которые нарушают синтез вирусных аминокислот (например, рибавирина). Также назначаются гепатопротекторы типа эссенциале, витамин В12.
Хронический алкогольный гепатит
Печень является органом, в котором происходит окисление этанола, входящего в состав алкогольных напитков. При его окислении образуется ацетальдегид, оказывающий токсическое действие на печень. Оно обусловлено тем, что ацетальдегид связывается с белками печени и изменяет их ферментативную активность, происходит повреждение структурных белков, а также белков регуляторов. Эти процессы приводят к изменению структуры печени и появлению в ней алкогольного гиалина, который носит название телец Мелори. Появление данных телец приводит к тому, что в этот участок печени устремляется большое количество лейкоцитов, вызывающих воспалительную инфильтрацию, цитолиз гепатоцитов и усиленную продукцию коллагена.
Кроме этого, алкогольный гиалин вызывает развитие реакций иммунной системы в печени и других органах. Степень поражения печени при данном виде гепатита зависит от количества принимаемого алкоголя, от особенностей ферментных систем печени в организме, характера питания, одновременного воздействия на печень лекарственных веществ и т. д. Высокий риск развития алкогольного гепатита существует при ежедневном употреблении 80 г этанола на протяжении 5—8 лет.
Клиника
Алкогольный гепатит характеризуется теми же синдромами, что и хронический вирусный гепатит. Для алкогольного гепатита характерно более выраженное увеличение размеров печени, что связано с ее интенсивным фиброзом.
У мужчин часто отмечаются гинекомастия, оволосение по женскому типу — гипогонадизм.
При общем осмотре выявляются признаки алкогольной болезни: покраснение носа, одутловатое лицо, мешки под глазами, отек век, на начальных стадиях отмечаются увеличение веса, затем прогрессирующее его снижение, тремор рук, губ и языка, мраморный оттенок кожи.
При объективном обследовании часто определяется поражение не только печени, но и сердца, нервной системы, кишечника, психическое состояние больного также страдает. В некоторых случаях однократный прием достаточно большого количества алкоголя может привести к острому алкогольному гепатиту. Он характеризуется появлением желтушного окрашивания кожи и видимых слизистых, повышением температуры тела, болями в животе, асцитом.
Диагностика
Лабораторная диагностика основывается на биохимическом анализе крови. При этом отмечается появление АлТ, АсТ, ЛДГ5 — синдром цитолиза. Повышается СОЭ, отмечается появление С-реактивного белка — мезенхимально-воспалительный синдром.
При алкогольном гепатите возрастает активность γ-глютамилтранспептидазы, другие признаки холестаза не отмечаются. ЩФ остается в норме. В некоторых случаях определяется повышение уровня этанола в крови более 1 г в 1 л.
Для достижения положительного терапевтического эффекта необходим полный отказ от принятия алкоголя. Назначается высококалорийная диета с большим количеством белков и витаминов. Эффективным препаратом является эссенциале в дозе 4—6 капсул в сутки.
Для блокирования образования ацетальдегида и стабилизации клеточных мембран применяется силимарин. Также назначаются адеметионин и урсофальк. По показаниям назначают глюкокортикоиды.
Аутоиммунный хронический гепатит
В развитии данного заболевания главную роль играет нарушение функции иммунной системы, при котором в организме начинают вырабатываться антитела к актину (мышечный белок), компонентам мембран гепатоцитов, печеночному антигену.
Факторами, способствующими развитию данного вида хронического гепатита, являются наследственная предрасположенность, а также влияние гепатотропных вирусов. Развитие аутоиммунного гепатита объясняется воздействием на ткань печени активных лейкоцитов. Повреждение иммунной системы определяет генерализацию процесса с внепеченочными проявлениями. Клиническая картина хронического аутоиммунного гепатита может напоминать системную красную волчанку.
Клиника
Аутоиммунный хронический гепатит отличается наиболее яркой клинической симптоматикой и тяжелым течением. При данном виде гепатита отмечаются астеновегетативный, диспепсический синдромы, синдром «малой печеночной недостаточности», в некоторых случаях присоединяется синдром холестаза.
Обычно заболевание начинается внезапно. Характерны симптомы интоксикации: повышение температуры тела, миалгия, полиартралгия, различные кожные высыпания, аменорея у женщин, тиреоидит. В некоторых случаях поражаются кишечник, почки, возникают серозиты (перикардит и др.).
Диагностика
Наиболее характерным для аутоиммунного хронического гепатита является выраженное повышение γ-глобулина и иммуноглобулина М при биохимическом исследовании крови. При помощи иммуноферментного анализа определяются различные антитела к печеночной ткани. Для диагностики используются инструментальные методы, к которым относятся УЗИ, компьютерная томография, сцинтиграфия, биопсия печени.
Лечение
Для лечения используют сочетание преднизолона и азатиоприна. Существует 2 схемы лечения: схема больших доз и схема малых доз.
Первая схема характеризуется следующими дозами препаратов: преднизолон 40—60 мг в сутки, азатиоприн 150 мг в сутки в течение 3 месяцев. Затем в течение 6—24 месяцев применяют поддерживающие дозы. Схема малых доз: преднизолон 15—25 мг в сутки, азатиоприн 50 мг в сутки. При отсутствии эффекта дозировки препаратов увеличивают. При лечении данного заболевания необходимо учитывать возможность появления побочных эффектов.
Помимо данных препаратов, применяют витамины группы В, урсофальк и липотропные средства. В очень тяжелых случаях, если лекарственная терапия оказывается неэффективной, прибегают к трансплантации печени.
Ссылка на данную страницу для форума: |
| Ссылка на данную страницу для блога: |
Алфавитный указатель справочника практикующего врача:
А
Б
В
Г
Д
Ж
И
К
Л
М
Н
О
П
Р
С
Т
У
Ф
Х
Ц
Э
Я
Источник


