Брюшной тиф кишечная инфекция диагностика
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой. Брюшной тиф имеет алиментарный путь заражения. Инкубационный период длится в среднем 2 недели. Клиника брюшного тифа характеризует интоксикационным синдромом, лихорадкой, высыпаниями мелких красных пятен (экзантемой), гепатоспленомегалией, в тяжелых случаях — галлюцинациями, заторможенностью. Брюшной тиф диагностируют при выявлении возбудителя в крови, кале или моче. Серологические реакции имеют лишь вспомагательное значение.
Общие сведения
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой.
Характеристика возбудителя
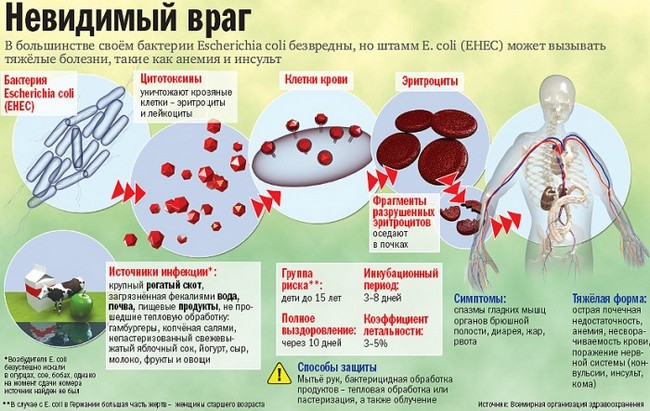
Брюшной тиф вызывается бактерией Salmonella typhi – подвижной грамотрицательной палочкой с множеством жгутиков. Брюшнотифозная палочка способна сохранять жизнеспособность в окружающей среде до нескольких месяцев, некоторые пищевые продукты являются благоприятной средой для ее размножения (молоко, творог, мясо, фарш). Микроорганизмы легко переносят замораживание, кипячение и химические дезинфектанты действуют на них губительно.
Резервуаром и источником брюшного тифа является больной человек и носитель инфекции. Уже в конце инкубационного периода начинается выделение возбудителя в окружающую среду, которое продолжается на протяжении всего периода клинических проявлений и иногда некоторое время после выздоровления (острое носительство). В случае формирования хронического носительства человек может выделять возбудителя на протяжении всей жизни, представляя наибольшую эпидемиологическую опасность для окружающих.
Выделение возбудителя происходит с мочой и калом. Путь заражения – водный и пищевой. Инфицирование происходит при употреблении воды из загрязненных фекалиями источников, пищевых продуктов, недостаточно обработанных термически. В распространении брюшного тифа принимают участие мухи, переносящие на лапках микрочастицы фекалий. Пик заболеваемости отмечается в летне-осенний период.
Симптомы брюшного тифа
Инкубационный период брюшного тифа в среднем составляет 10-14 дней, но может колебаться в пределах 3-25 дней. Начало заболевания чаще постепенное, но может быть и острым. Постепенно развивающийся брюшной тиф проявляется медленным подъемом температуры тела, достигающей высоких значений к 4-6 дню. Лихорадка сопровождается нарастающей интоксикацией (слабость, разбитость, головная и мышечная боль, нарушения сна, аппетита).
Лихорадочный период составляет 2-3 недели, при этом отмечаются значительные колебания температуры тела в суточной динамике. Одним из первых симптомов, развивающихся в первые дни, является побледнение и сухость кожи. Высыпания появляются, начиная с 8-9 дня болезни, и представляют собой небольшие красные пятна до 3 мм в диаметре, при надавливании кратковременно бледнеющие. Высыпания сохраняются в течение 3-5 дней, в случае тяжелого течения приобретают геморрагический характер. На протяжении всего периода лихорадки и даже при ее отсутствии возможно появление новых элементов сыпи.
При физикальном обследовании отмечается утолщение языка, на котором четко отпечатываются внутренние поверхности зубов. Язык в центре и у корня покрыт белым налетом. При пальпации живота отмечается вздутие вследствие пареза кишечника, урчание в правом подвздошье. Больные отмечают склонность к затруднению дефекации. С 5-7 дня заболевания может отмечаться увеличение размеров печени и селезенки (гепатоспленомегалия).
Начало заболевания может сопровождаться кашлем, при аускультации легких отмечаются сухие (в некоторых случаях влажные) хрипы. На пике заболевания наблюдается относительная брадикардия при выраженной лихорадке – несоответствие частоты пульса температуре тела. Может фиксироваться двухволновой пульс (дикротия). Отмечается приглушение сердечных тонов, гипотония.
Разгар заболевания характеризуется интенсивным нарастанием симптоматики, выраженной интоксикацией, токсическими поражением ЦНС (заторможенность, бред, галлюцинации). При снижении температуры тела больные отмечают общее улучшение состояния. В некоторых случаях вскоре после начала регресса клинической симптоматики вновь возникает лихорадка и интоксикация, появляется розеолезная экзантема. Это так называемое обострение брюшного тифа.
Рецидив инфекции отличается тем, что развивается спустя несколько дней, иногда недель, после стихания симптоматики и нормализации температуры. Течение рецидивов обычно более легкое, температура колеблется в пределах субфебрильных значений. Иногда клиника рецидива брюшного тифа ограничивается анэозинофилией в общем анализе крови и умеренным увеличением селезенки. Развитию рецидива обычно предшествует нарушения распорядка жизни, режима питания, психологический стресс, несвоевременная отмена антибиотиков.
Абортивная форма брюшного тифа характеризуется типичным началом заболевания, кратковременной лихорадкой и быстрым регрессом симптоматики. Клинические признаки при стертой форме выражены слабо, интоксикация незначительная, течение кратковременное.
Осложнения брюшного тифа
Брюшной тиф может осложняться кишечным кровотечением (проявляется в виде прогрессирующей симптоматики острой геморрагической анемии, кал приобретает дегтеобразный характер (мелена)). Грозным осложнением брюшного тифа может стать перфорация кишечной стенки и последующий перитонит.
Помимо этого, брюшной тиф может способствовать развитию пневмонии, тромбофлебитов, холецистита, миокардита, а также гнойного паротита и отита. Длительный постельный режим может способствовать возникновению пролежней.
Диагностика брюшного тифа
Брюшной тиф диагностируют на основании клинический проявлений и эпидемиологического анамнеза и подтверждают диагноз с помощью бактериологического и серологического исследований. Уже на ранних сроках заболевания возможно выделение возбудителя из крови и посев на питательную среду. Результат обычно становится известен через 4-5 дней.
Бактериологическому исследованию в обязательном порядке подвергаются кал и моча обследуемых, а в период реконвалесценции – содержимое двенадцатиперстной кишки, взятое во время дуоденального зондирования. Серологическая диагностика носит вспомогательный характер и производится с помощью РНГА. Положительная реакция наблюдается, начиная с 405 суток заболевания, диагностически значимый титр антител – 1:160 и более.
Лечение и прогноз брюшного тифа
Все больные брюшным тифом подлежат обязательной госпитализации, поскольку значимым фактором успешного выздоровления является качественный уход. Постельный режим прописан на весь лихорадочный период и последующие за нормализацией температуры тела 6-7 дней. После этого больным разрешается сидеть и только на 10-12 день нормальной температуры – вставать. Диета при брюшном тифе высококалорийная, легкоусвояемая, преимущественно полужидкая (мясные бульоны, супы, паровые котлеты, кефир, творог, жидкие каши за исключением пшенной, натуральные соки и т. п.). Рекомендовано обильное питье (сладкий теплый чай).
Этиотропная терапия заключается в назначении курса антибиотиков (хлорамфеникол, ампициллина). Совместно с антибиотикотерапией с целью профилактики рецидивирования заболевания и формирования бактерионосительства нередко проводят вакцинацию. При тяжелой интоксикации дезинтоксикационные смеси (коллоидные и кристаллоидные растворы) назначают внутривенно инфузионно. Терапию при необходимости дополняют симптоматическими средствами: сердечно-сосудистыми, седативными препаратами, витаминными комплексами. Выписка больных производится после полного клинического выздоровления и отрицательных бактериологических пробах, но не ранее 23 дня с момента нормализации температуры тела.
При современном уровне медицинской помощи прогноз при брюшном тифе благополучный, заболевание заканчивается полным выздоровлением. Ухудшение прогноза отмечается при развитии опасных для жизни осложнений: прободения кишечной стенки и массированного кровотечения.
Профилактика брюшного тифа
Общая профилактика брюшного тифа заключается в соблюдении санитарно-гигиенических нормативов в отношении забора воды для использования в быту и орошения сельскохозяйственных угодий, контроле над санитарным режимом предприятий пищевой промышленности и общественного питания, над условиями транспортировки и хранения пищевых продуктов. Индивидуальная профилактика подразумевает соблюдение личной гигиены и гигиены питания, тщательное мытье употребляемых в сыром виде фруктов и овощей, достаточная термическая обработка мясных продуктов, пастеризация молока.
Сотрудники предприятий, имеющие контакт с продуктами питания на предприятиях пищевой промышленности, и другие декретированные группы подлежат регулярному обследованию на носительство и выделение возбудителя брюшного тифа, в случае выявления выделения – подлежат отстранению от работы до полного бактериологического излечения. В отношении больных применяются карантинные меры: выписка не ранее 23 дня после стихания лихорадки, после чего больные находятся на диспансерном учете на протяжении трех месяцев, ежемесячно проходя полное обследование на предмет носительства брюшнотифозной палочки. Работники пищевой промышленности, переболевшие брюшным тифом, допускаются к работе не ранее, чем спустя месяц после выписки, при условии пятикратного отрицательного теста на выделение бактерий.
Контактные лица подлежат наблюдению в течение 21 дня с момента контакта, либо с момента выявления больного. С профилактической целью им назначается брюшнотифозный бактериофаг. Не относящимся к декретным группам контактным лицам производится однократный анализ мочи и кала на выделение возбудителя. Вакцинация населения производится по эпидемиологическим показаниям при помощи однократного подкожного введения жидкой сорбированной противобрюшнотифозной вакцины.
Источник
Диагностика брюшного тифа основывается на характерных особенностях клинической картины (особенно начала болезни), данных анамнеза (особенно эпидемиологического – контакты с больными, посещение инфекционно опасных регионов, где много бактерионосителей), результатах, полученных в ходе лабораторных исследователей.
Конечно при диагностике брюшного тифа применяется микробиологическая диагностика, при которой из крови и естественных выделений человека выделяется возбудитель. Именно методы микробиологической диагностики позволяют выявить болезнь на раннем этапе.
Используется также серологическая диагностика. Однако ее методы могут показать заболевание только начиная с 5-го – 8-го дня с начала болезни. Причем максимум возможностей достигает на 2-ой – 3-ей неделях болезни. То есть очевидно запаздывание с выставлением диагноза.
Отметим, что в практике серологической диагностики брюшного тифа широко применяется реакция Видаля, а также РПГА (реакция пассивной гемагглютинации). Эти варианты диагностики используются также для дифференциальной диагностики с целью отстройки от болезней со схожими симптомами (паратифы, сальмонеллез).
Особенности брюшного тифа для целей диагностики
Брюшной тиф относится к типичным антропонозным кишечным инфекциям. Источником заболевания может являться только больной человек или здоровый носитель бактерий. Инфицирование происходит фекально-оральным (при употреблении загрязненной воды, термически необработанного молока, мяса и т.д.) и контактно-бытовым путем (как правило, это более характерно для детей).
Инкубационный период болезни составляет 3-14 дней (иногда он может удлиняться до 21-го дня). При пищевом пути заражения период инкубации значительно короче, чем при водном или контактно-бытовом заражении. Чем короче период инкубации инфекции, тем тяжелее течение брюшного тифа и острее начало заболевания.
Внимание. Диагностика брюшного тифа при остром начале с быстрым нарастанием интоксикационных и лихорадочных синдромов представляет значительные трудности и часто сопровождается ошибками в выставлении первичного диагноза.
Как можно заподозрить брюшной тиф
Комплексная диагностика брюшного тифа основывается на анализе клинической симптоматики, данных эпидемического анамнеза и анализов. Важную роль в диагностике играет наличие в анамнезе:
эпидемического анамнеза и анализов. Важную роль в диагностике играет наличие в анамнезе:
- контакта с больным брюшным тифом или лихорадящими пациентами;
- поездок в эндемичные по брюшному тифу районов;
- употребления сырого молока, термически необработанного мяса и фарша, немытых фруктов или овощей;
- употребления молочных или мясных продуктов, приготовленных частными лицами в антисанитарных условиях (шаурма, чебуреки и т.д., приобретенные на стихийных рынках и в ларьках);
- приема пищи в общепитах или кафе с низким уровнем санитарного контроля и т.д.
При обследовании больного, в первую очередь обращают на себя внимание:
- его заторможенность, сонливость и адинамичность;
- наличие лихорадки 39-40 градусов;
- снижение артериального давления;
- брадиаритмия, появление негрубого систолического шума;
- вздутый, болезненный при пальпации живот с увеличенными мезентериальными лимфоузлами. Отмечается симптом Падалки – при пальпации и перкуссии правой подвздошной области выявляется сильное урчание и укорочение перкуторного звука.
- жалобы на бессонницу, головные боли, сильную слабость, запоры;
- желтизна кожи на стопах и подошвах;
- трещины и язвы на губах, а также тифозный или «поджаренный» язык (сероватый налет в центре с ярко красным ободком по краям);
- увеличение печени и селезенки с четвертого дня;
- розеолезная сыпь с 8-х суток;
- появление у пациента бреда, маний, психоза и галлюцинаций.
Лабораторная диагностика брюшного тифа
 Первые два-три дня болезни в общем анализе крови отмечают умеренное увеличение лейкоцитов или незначительную лейкопению (снижение числа лейкоцитарных клеток). С четвертого-пятого дня болезни в анализах появляется ускорение скорости оседания эритроцитов и выраженная лейкопения.
Первые два-три дня болезни в общем анализе крови отмечают умеренное увеличение лейкоцитов или незначительную лейкопению (снижение числа лейкоцитарных клеток). С четвертого-пятого дня болезни в анализах появляется ускорение скорости оседания эритроцитов и выраженная лейкопения.
Возможно развитие анэозинофилии, относительного лимфоцитоза, нейтропении (характерен палочкоядерный сдвиг). Также характерно снижение количества тромбоцитов (риск тяжелого кровотечения прямо пропорционален уровню тромбоцитопении).
Справочно. Подобные изменения в анализе крови являются отражением влияния бактериальных токсинов на костный мозг, а также на инфильтрацию лейкоцитарными клетками лимфоидных структур кишечника.
Поражение почек проявляется развитием олигурии (уменьшение объема мочи) или анурии (отсутствие мочи). В анализах мочи отмечается появление:
- протеинурии (белок в моче);
- микрогематурии (эритроциты в моче);
- цилиндрурии (цилиндры в моче).
При развитии кишечного кровотечения отмечается сильная тахикардия, резкая бледность кожи, падение артериального давления, снижение температуры тела, появление мелены (дегтеобразного стула с резким запахом).
Выделение гемокультуры брюшнотифозных сальмонелл возможно на протяжении всего лихорадочного периода, однако наиболее информативным анализ является на первой неделе заболевания.
Справочно. Бактериологическая диагностика брюшного тифа обладает чувствительностью от 60 до 80-ти процентов, поэтому посевы крови следует проводить на протяжении трех-четырех дней ежедневно. Первый забор крови, по возможности, проводится до начала лечения.
В качестве дополнительного метода диагностики с десятого дня болезни проводится микробиологическая диагностика брюшного тифа с исследованием естественных выделений.
Анализ испражнений и мочи проводят со второй недели заболевания. Однако данные исследования обладают малой чувствительностью и позволяют выделить возбудителя только у 30-40 процентов больных.
По показаниям могут проводиться посевы на возбудителя соскобов (скарификата) с розеолезных высыпаний, спинномозговой жидкости и мокроты.
Для определения специфических антител с четвертого-пятого дня болезни может проводиться реакция Видаля с О- и Н- антигенами. О положительном результате свидетельствует титр 1:200, а также увеличение титра в динамике, при проведении повторного исследования.
Справочно. Серологическая диагностика инфекционных заболеваний играет важнейшую роль, так как отличается высокой чувствительностью и низким уровнем погрешности.
На данный момент, реакция непрямой (пассивной) гемагглютинации (РНГА) практически вытеснила классическую реакцию Видаля. Это объясняется тем, что РНГА с О-, Н- и Vi- антигенами отличается больше чувствительностью и специфичностью (реакция Видаля может дать неспецифическую реакцию с другими бактериями, входящими в семейство энтеробактерий).
Серологическая диагностика посредством РНГА проводится на четвертый-пятый день болезни и в динамике – через десять – четырнадцать дней, с момента первого анализа. При этом, для острой инфекции показательны положительные титры с О-антигенами. Высокие титры Н-антигенов характерны для пациентов с иммунитетом против брюшного тифа, сформировавшимся в результате перенесенного заболевания или после проведения вакцинации.
Vi-антигены обнаруживают у хронических носителей сальмонелл.
Справочно. Для уточнения диагноза могут также проводиться анализы на специфические иммуноглобулины М к брюшнотифозным сальмонеллам при помощи иммуноферментного анализа (ИФА), либо определение ДНК возбудителя в крови и кале при помощи полимеразной цепной реакции (ПЦР).
В качестве дополнительных методов диагностики (контроль состояния больного и раннее выявление осложнений) проводят:
- ультразвуковое исследование органов брюшной полости;
- ЭКГ и Эхо-КГ;
- рентгенографию ОГК (органы грудной клетки);
- анализ кала на скрытую кровь;
- контроль гематокрита;
- биохимическое исследование крови, коагулограмму, электролиты крови и т.д.
При подозрении на перфорацию кишечника и кровотечение показана консультация хирурга.
Методы лечения брюшного тифа
 Лечение брюшного тифа проводится в инфекционном стационаре. Длительность лечения составляет от 25 до 45 и более дней и зависит от тяжести инфекции. В течение всего периода лихорадки и на протяжении пяти-семи дней после снижения лихорадки, больному показан строжайший постельный режим. Далее, больному постепенно разрешают садиться в кровати. Ходить можно не ранее 22-го дня от начала заболевания.
Лечение брюшного тифа проводится в инфекционном стационаре. Длительность лечения составляет от 25 до 45 и более дней и зависит от тяжести инфекции. В течение всего периода лихорадки и на протяжении пяти-семи дней после снижения лихорадки, больному показан строжайший постельный режим. Далее, больному постепенно разрешают садиться в кровати. Ходить можно не ранее 22-го дня от начала заболевания.
Назначается диета №4А и №4. Из рациона больного полностью исключаются все продукты с большим содержанием грубой клетчатки, а также способствующие усилению кишечной моторики и газообразованию. Из рациона исключают черный хлеб, квашеную капусту, жирные молочные продукты, картофель, бобовые, цитрусы и т.д.
Внимание. Строгость диеты зависит от тяжести состояния больного. При необходимости, назначается дозированный режим питания с употреблением низколактозных продуктов (обезжиренное молоко, творог, кефир и т.д.).
С пятого-шестого дня стабилизации температуры возможно расширение диеты. При кишечных кровотечениях назначают голод на сутки (через 12-ть часов после кровотечения можно поить прохладным чаем).
Лечение брюшного тифа препараты
 Медикаментозная терапия брюшного тифа проводится комплексно и включает в себя назначение противомикробных, дезинтоксикационных и антигистаминных препаратов.
Медикаментозная терапия брюшного тифа проводится комплексно и включает в себя назначение противомикробных, дезинтоксикационных и антигистаминных препаратов.
Дополнительно проводится симптоматическое лечение, направленное на облегчение состояния больного, а также профилактику и лечение осложнений.
Противомикробная терапия назначается в виде длительного непрерывного курса. Антибиотики назначаются с учетом возраста, тяжести состояния больного и наличия осложнений.
Назначение азитромицина целесообразно при легком неосложненном течении болезни. При среднетяжелом и тяжелом брюшном тифе рекомендовано использовать:
- цефалоспорины (препараты цефиксима, цефтриаксона, цефотаксима);
- фторхинолоновые средства (препараты ципрофлоксацина, офлоксацина, пефлоксацина).
Внимание! Использовавшийся ранее хлорамфеникол, на данный момент не применяют, в связи с высоким уровнем устойчивости к нему возбудителя, а также из-за высокого риска рецидива болезни после окончания лечения.
На фоне длительной антибактериальной терапии целесообразно применение флуконазола, с целью профилактики грибковых осложнений.
По показаниям может применяться брюшнотифозная вакцина. При наличии иммунодефицитных состояний, высокого риска осложнений, а также при тяжелом течении показана иммунотерапия. Рекомендовано использование пентоксила, тимогена, метацила.
Для нормализации температуры тела больного назначают нестероидные противовоспалительные средства (парацетамол, нимесулид).
Десенсибилизация пациента проводится препаратами хлоропирамина (Супрастин), мебгибролина (Диазолин) и т.д.
Дезинтоксикация проводится при помощи инфузии растворов натрия хлорида, глюкозы, реополиглюкина, Рингера и т.д.
При развитии судорожного синдрома назначают диазепам.
Дополнительно проводится антиоксидантнаяи витаминная терапия. Назначают рибоксин, аскорбиновую кислоту, витамины А и Е, витамины групп В, препараты цитохрома С, и т.д.
Справочно. По показаниям проводят лечение осложнений. При кровотечениях показан голод и полный покой. Также назначают препараты аминокапроновой кислоты и менадиона натрия бисульфита. При развитии кишечной перфорации проводится экстренное оперативное вмешательство.
Выписка и диспансерный учет больных
Из стационара больные выписываются не ранее двадцать первого дня от момента стабилизации температуры, а также при отрицательных бак.анализах кала и мочи (требуются 2-х кратные отрицательные тесты) и желчи (однократно).
Справочно. После выписки пациент подлежит трехмесячному диспансерному учету в кабинете инфекционных болезней поликлиники по месту жительства. С целью ранних выявлений рецидивов, первые два месяца он еженедельно подлежит медицинскому обследованию с термометрией. На третьем месяце – раз в две недели.
Каждый месяц проводится исследование кала и мочи. В конце третьего месяца – желчи.
В дальнейшем они состоят на учете у санэпиднадзора еще два года. Хронические носители (положительная Vi- гемагглютинация) состоят на учете пожизненно.
Источник