Дыхательные и кишечные инфекции
16 октября 2017930,9 тыс.
Содержание
Бактерии — естественная часть микрофлоры организма. Они обитают на коже и слизистых, населяют желудочно-кишечный тракт (ЖКТ). Такие микроорганизмы не приносят вреда и могут сосуществовать с человеком на протяжении всей его жизни. Однако ежедневно мы сталкиваемся с сотнями других представителей этого вида, и среди них могут попадаться не столь безобидные микробы. MedAboutMe расскажет, какие болезнетворные бактерии способны поражать желудочно-кишечный тракт и дыхательные пути.
Бактерии и иммунитет: условно-патогенная микрофлора
Частью обычной микрофлоры человека, кроме полезных микроорганизмов, являются и условно-патогенные бактерии. Их отличительная черта — потенциальная, а не однозначная, опасность для здоровья. Патогенные качества они проявляют только при определенных обстоятельствах, при которых их количество существенно увеличивается. Среди факторов риска:
- Пониженный иммунитет на фоне другого заболевания. Например, бактериальные осложнения могут возникать на фоне вирусной инфекции.
- Применение антибиотиков широкого спектра действия. Особенно часто бактериальная инфекция развивается на фоне бесконтрольного приема препаратов и самолечения.
- Частое использование антибактериальных средств личной гигиены. От них существенно страдает микрофлора на слизистых и коже.
К условно-патогенной микрофлоре относят бактерии, способные вызывать достаточно серьезные заболевания:
- Золотистый стафилококк — распространенная и крайне опасная бактерия, развивающая резистентность к антибиотикам и способная провоцировать более сотни разных болезней.
- Стрептококк — наиболее частая причина ангины и ее опасного осложнения ревматоидного поражения клапанов сердца.
- Хеликобактер пилори — провоцирует язвы и гастриты.
При этом у большинства людей, особенно городских жителей, эти микроорганизмы часто проявляются при обследованиях. Если на фоне положительных результатов анализов у человека нет симптомов болезни, лечение не прописывается, поскольку антибиотикотерапия может лишь ухудшить состояние. В этом случае человеку рекомендуется укреплять иммунитет и стараться избегать самолечения антибактериальными средствами.
Патогенные бактерии
Патогенные бактерии принципиально отличаются от условно-патогенных. Их наличие в организме всегда приводит к развитию заболевания, поэтому даже при обнаруженных в анализе незначительных количествах этих микроорганизмов, назначается лечение. Связано это, прежде всего, с теми ядами, которые способны выделять такие инфекционные агенты. Многие болезнетворные бактерии отравляют организм двумя видами токсинов:
- Эндотоксины — образовываются при смерти микроорганизма. Поэтому на первом этапе лечения, когда применяются антибиотики, состояние пациента может ухудшаться из-за повышения их уровня.
- Экзотоксины — некоторые виды бактерий способны выделять яды в процессе жизнедеятельности. Вызванные ими инфекции крайне опасны, поскольку приводят к массированной интоксикации, часто с необратимыми поражениями или даже летальным исходом.
Именно интоксикация организма вызывает существенное ухудшение состояния больного, жар (выше 38°С) и другие присущие бактериальным инфекциям симптомы. Поэтому лечение заболеваний, вызванных патогенными бактериями, должно начинаться незамедлительно, как только получены анализы и подтвержден возбудитель. В некоторых случаях развитие болезни так стремительно, что терапия назначается еще до обследований — врач прописывает антибиотик широкого спектра.
Болезнетворные бактерии дыхательных путей
Чаще всего виновниками бактериальных инфекций дыхательных путей становится условно-патогенная микрофлора — стрептококки и стафилококки, которые вызывают пневмонии, бронхиты, ларингиты и прочее. Болезнетворные бактерии связаны с более тяжелыми болезнями органов дыхания. Среди них:
- Палочка коклюша (Bordetella pertussis).
Коклюш — высокозаразное заболевание, инфекция передается воздушно-капельным путем, поэтому часто вызывает эпидемии в коллективах с большим процентом непривитых детей. Опасна болезнь в первую очередь для младенцев до года, поскольку может осложняться нарушениями дыхания и приводить к летальному исходу от удушья. Вакцина от коклюша включена в календарь прививок и входит в состав АКДС.
- Палочка Коха, она же — микобактерия, вызывающая туберкулез (Mycobacterium tuberculosis).
В РФ, к сожалению, туберкулез широко распространен среди населения. Болезнь начинается с незначительного затяжного сухого кашля, недомогания, потери веса, субфебрильной температуры (до 38°С). Лечение дополнительно осложняется тем, что патогенные бактерии, вызывающие туберкулез, развивают устойчивость к антибиотикам. Поэтому терапия должна прописываться только врачом и после всех необходимых анализов.
- Дифтерийная палочка (Corynebacterium diphtheriae).
Бактерия способна поражать и другие органы, но в 90% болезнь локализируется в дыхательных путях. Крайне опасное заболевание, которое без срочного и правильного лечения приводит к смерти. Дифтерийная палочка вырабатывает экзотоксин, поэтому летальный исход может наступить от сильного отравления. Вакцина от дифтерии также входит в состав АКДС.
Сальмонеллез и другие кишечные инфекции
Возбудителем кишечной инфекции могут стать не только бактерии. Например, очень распространены ротавирусы, которые являются наиболее частой причиной диареи в детском возрасте. Поэтому перед лечением любого расстройства ЖКТ необходимо проконсультироваться с врачом и установить точную причину болезни. Если это вирусная инфекция, лечение антибиотиками не даст результата и может привести к дисбактериозу кишечника, который осложнит начальное заболевание.
Среди патогенных бактерий, поражающих желудочно-кишечный тракт, наиболее часто встречаются такие:
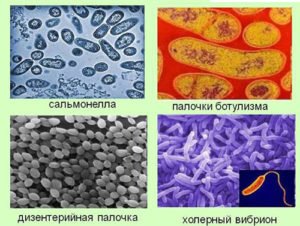
- Сальмонеллы (Salmonella).
Одна из самых распространенных групп бактерий, провоцирующих расстройство ЖКТ. Болезнь достаточно тяжело переносится — наблюдается высокая температура, постоянная диарея и рвота. Если лечение сальмонеллеза не начато вовремя, у человека может развиться почечная недостаточность, а это грозит летальным исходом.
- Шигеллы (Shigella).
Болезнетворные бактерии, вызывающие дизентерию. Заболевание тяжело переносится, характеризуется сильной интоксикацией, болями, постоянной диареей, но в большинстве случаев не угрожает жизни. Одна из основных задач врача — компенсировать потери жидкости и предупредить обезвоживание организма пациента. Именно обезвоживание чаще всего является главной причиной различных осложнений. В том числе последующих воспалительных процессов, например, пневмоний.
- Холерный вибрион (Vibrio cholerae).
Холера остается очень распространенной болезнью в мировых масштабах, но в России практически не фиксируется. Опасность представляет для туристов, которые едут в страны Латинской Америки, Юго-Восточной Азии, Африки. Особенность течения холеры — болезнетворные бактерии вызывают быстрые патологические потери жидкости. Собственно, именно от обезвоживания и наступает смерть. Для компенсации потерь жидкости недостаточно обильного питья, заболевший должен находиться в стационаре и получать капельницы.
- Очаг туберкулезной инфекции: современное состояние вопроса, проблемы / Шовкун Л.А., Ильина О.В. // Туберкулез и болезни легких. = 2014. — Т. 91 №8. — с. 116-118
- Выявление туберкулеза у детей / Яровая Ю.А., Король О.И., Корф Г.В., Васильева Е.Б. // Туберкулез и болезни легких. = 2014. — Т. 91 №8. — с. 122-124
Источник
Среди вирусных кишечных инфекций существуют десятки групп вирусов, провоцирующих заболевание. Самыми распространенными являются ротавирусные, норовирусные и энтеровирусные инфекции.
Норовирусы и ротовирусы — основные возбудители кишечных инфекций. Изначально различия между этими вирусами не было, поэтому диагноз был однозначен: «ротовирусная инфекция».
Рота-норовирусная инфекция.
Вирусные инфекции распространяются не только через грязные руки, предметы и продукты, но также воздушно-капельным путем, так как вирусные кишечные инфекции поражают не только кишечник, но и верхние дыхательные пути.Рота-норовирусные кишечные инфекции выявляются в половине случаев всех вирусных поражений кишечника. Заболевание всегда начинается в острой форме, чаще всего внезапно, основными симптомами есть повышение температуры, частый жидкий стул и рвота.При заражении человек остается опасным для окружающих с момента проявления первых симптомов (первые признаки болезни могут появиться через 1-5 дней после инфицирования) и до окончания симптомов болезни.
Рота-норовирусы поражают и детей, и взрослых, но дети переносят заболевание тяжелее.
Чаще всего заболевание протекает в острой форме – появляются боли в животе, светлый понос (возможно с кровянистыми примесями), частая рвота, температура повышается до 39oС. Также при поражении инфекцией часто появляется насморк, воспаление горла. Вирусы этой группы поражают слизистую ЖКТ и выводятся с испражнениями больного. Заболевание вызывает нарушение пищеварительной функции, частый и сильный понос, что приводит к обезвоживанию организма.
Заражение рота-норовирусами происходит различными путями, но чаще всего ротавирусы передаются из-за недостаточной гигиены (грязные руки, продукты, особенно молочного производства). Стоит отметить, что хлорирование воды не избавляет от данного вида вирусов.
Впервые заражение этим видом вирусов происходит в детских дошкольных или школьных учреждениях, где не исключены эпидемические вспышки рота-норовирусной инфекции.
Большая часть детей к пятилетнему возрасту уже переносит инфекцию, и как показывают наблюдения, с каждым последующим заражением заболевание переносится легче. Заболевание обычно имеет сезонный характер и, как правило, приходится на холодное время года.
Отличительной особенностью вирусов является то, что микроорганизмы не погибают при низких температурах и могут оставаться активными в неблагоприятной среде долгое время. Кроме этого, рота-норовирусы поражают дыхательную систему и могут передаваться воздушно-капельным путем.
Больной человек через 3-5 дней может заразить довольно большое количество людей (тех, с которыми довольно близко контактирует).
Рота-норовирусная инфекция не дает осложнений, если лечение начато своевременно, также заболевание не приводит к негативным последствиям и имеет в большинстве случаев благоприятный прогноз.
Энтеровирусная инфекция — это множественная группа острых инфекционных заболеваний, которые могут поражать детей и взрослых при заражении вирусами рода Enterovirus. Эти кишечные вирусы в последние годы стали вызывать вспышки массовых заболеваний во всем мире. Коварство возбудителей энтеровирусной инфекции в том, что они могут вызывать различные формы клинических проявлений, от легкого недомогания, до серьезного поражения центральной нервной системы. При развитии энтеровирусной инфекции, симптомы характеризуются лихорадочным состоянием и большим многообразием прочих признаков, обусловленных поражением дыхательной системы, желудочно-кишечного тракта, почек, центральной нервной системы и других органов.
Все заболевания, которые могут вызывать энетровирусы по тяжести воспалительного процесса, условно можно разделить на 2 группы:
Тяжелые заболевания. К ним относят острый паралич, гепатит, серозный менингит у детей и взрослых, перикардит, миокардит, неонатальные септикоподобные заболевания, любые хронические инфекции у ВИЧ инфицированных (ВИЧ инфекция: симптомы, стадии).
Менее тяжелые заболевания. Конъюнктивит, трехдневная лихорадка без сыпи или с сыпью, герпангина, везикулярный фарингит, плевродиния, увеит, гастроэнтерит. Энтеровирус D68 может протекать с сильным кашлем и бронхолегочной обструкцией. Понятно, что у всех этих заболеваний клиническая картина, симптоматика очень разнообразна, поэтому достаточно трудно дифференцировать возникновение различных патологий. Самые часто встречающиеся симптомы энтеровирусной инфекции — это высокая температура, признаки общей интоксикации организма, полиморфная экзантема и абдоминальная и катаральная симптоматика. Инкубационный период любой энтеровирусной инфекций не более 2-7 дней. Поскольку кишечные вирусы имеют некоторое сродство (высокая тропность) к большинству органам и тканям организма человека, поэтому и симптомы, и клинические формы весьма разнообразны. Причем у здоровых взрослых людей с крепким иммунитетом энтеровирусная инфекция не может развиваться до тяжелых патологических процессов, а чаще всего вообще протекает бессимптомно, что нельзя сказать о маленьких детях, особенно новорожденных и взрослых, ослабленных другими заболеваниями, такими как ВИЧ инфекция, онкологические заболевания, туберкулез.
Меры профилактики кишечных инфекций.
Меры личной профилактики:
-для предупреждения распространения вирусной инфекции больной человек должен пользоваться личной посудой, полотенцем, часто мыть руки, помещение с больным должно часто проветриваться и должна производиться ежедневная влажная уборка;
— соблюдение правил личной гигиены, правильная тщательная обработка пищевых продуктов, при купании в открытых водоемах избегать попадания воды в носоглотку;
— использовать для питья кипяченную или фильтрованную воду.
— Меры общественной профилактики:
— очистка и обеззараживание сточных вод перед их сбросом в водоемы, регулярная очистка и дезинфекция помойных ям, надворных уборных, ликвидация неорганизованных свалок;
— обеспечение доброкачественной водой, безопасными в эпидемическом отношении продуктами питания;
— создание условий, гарантирующих соблюдение санитарных норм и правил, предъявляемых к заготовке, транспортировке, хранению, технологии приготовления и реализации продуктов питания.
Источник
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
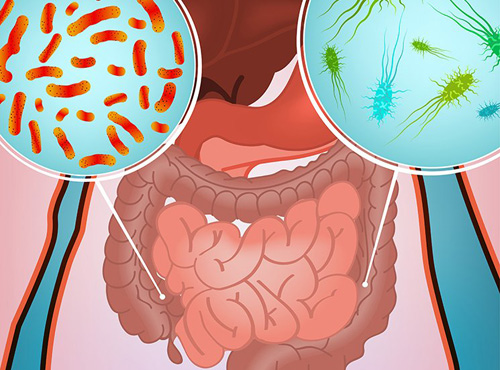
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
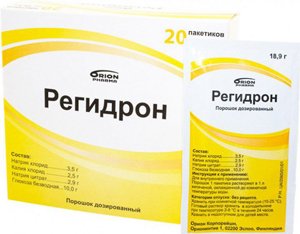 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
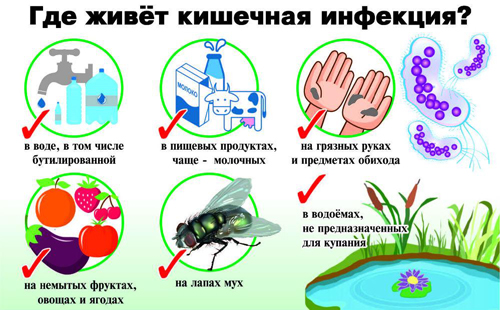
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник