Если есть гепатит с можно ли делать химиотерапию
Что такое гепатит С?
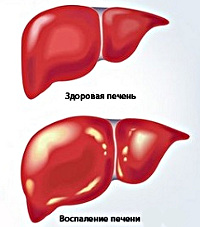
Гепатит С представляет собой инфекционный процесс, возникающий в результате заражения вирусом (HCV). Чаще всего инфекция приобретает хроническое течение, никак себя не проявляя. Бессимптомное присутствие вируса гепатита в организме человека в течение многих лет ведет к патологическим изменениям в печени.
Это связано с тем, что HCV обладает выраженной гепатотропностью (размножается внутри печеночной клетки). Возбудитель гепатита С имеет еще одну особенность – он очень изменчив, в настоящее время достаточно хорошо изучено 11 его генотипов. После заражения, вирус в организме постоянно изменяется – мутирует, поэтому у одного больного обычно бывает несколько десятков вариантов одного генотипа.
Чем опасен гепатит С?
Из-за того что в большинстве случаев какие-либо симптомы гепатита С отсутствуют, больной человек не обращается за медицинской помощью и не получает необходимого лечения. При этом вирус на протяжении многих лет размножается в клетках печени, постепенно их разрушая. Через несколько лет после заражения у больных отмечается серьезные нарушения функции печени, у многих пациентов развивается цирроз – необратимое перерождение печеночной ткани.
Когда необходимо лечить гепатит С?
Лечение гепатита С показано не всегда и не всем больным. Стоит проводить лечение или нет, зависит от многих факторов. В первую очередь необходимо учитывать генотип вируса, функциональное состояния печени, общее состояние здоровья и наличие сопутствующей патологии. Это связано с тем, что этиотропная терапия, применяемая в настоящее время, имеет серьезные побочные эффекты.
Стоимость лечения, до сих пор, остается достаточно высокой (месяц противовирусной терапии обойдется от 40 000 рублей), а само по себе лечение не гарантирует полного выздоровления у всех больных. Немаловажным является и стремление самого пациента пройти курс лечения, его заинтересованность в конечном результате. Среди основных показаний к лечению гепатита С выделяют следующие:
- высокий риск развития цирроза либо уже начавшееся цирротическое перерождение печени (выраженный фиброз, высокая активность процесса);
- стабильное повышение, на протяжении 6 и более месяцев уровня АЛаТ;
- наличие у больного II и III генотипов HCV, наиболее хорошо поддающихся лечению;
- появление в крови больного криоглобулинов (аномальных белков), что свидетельствует о системном характере инфекционного процесса;
- возраст больного не моложе 18 и не старше 60 лет (на момент заражения менее 40 лет);
- приверженность лечению (желание самого больного лечиться и четкое выполнение всех назначений врача).
Гепатит С у некоторых больных протекает довольно мягко и не всегда приводит к развитию серьезных последствий. В таком случае более рациональным подходом будет выждать некоторое время и не начинать лечение. Однако необходимо постоянно контролировать функциональные показатели печени, чтобы не пропустить активизацию болезни.
Подождать с лечением нужно больным, у которых побочные эффекты от противовирусной терапии могут быть связаны с риском для жизни, так как препараты постоянно совершенствуются и появляются новые, более безопасные и эффективные лекарства. Решающим в назначении лечения является сопоставление риска развития цирроза печени и негативного побочного действия на организм противовирусных препаратов. Существуют состояния, при которых проведение противовирусной терапии противопоказано:
- тяжелая сопутствующая патология: выраженная артериальная гипертензия, недостаточность кровообращения, тяжелые формы ИБС, сахарный диабет, злокачественные новообразования, тиреотоксикоз;
- выраженная депрессия, не поддающаяся медикаментозной коррекции и психотерапии;
- беременность либо ее планирование в период лечения и еще полгода после окончания;
- аллергия (непереносимость интерферонов);
- тяжелый острый и хронический гепатит не инфекционной природы (токсический, аутоиммунный, лекарственный);
- систематическое употребление алкоголя или наркотических веществ;
- эпилепсия и психические расстройства;
- цирроз печени в стадии декомпенсации.
Что необходимо сделать перед началом лечения?
Перед началом противовирусной терапии, в первую очередь, необходимо выполнить лабораторные и инструментальные исследования, по результатам которых можно судить о наличии у больного противопоказаний. Определить генотип вируса, а так же его количество в организме (вирусную нагрузку).
Женщинам в детородном возрасте необходимо продумать методы контрацепции вместе с партнером. Не менее чем за три месяца, полностью отказаться от употребления алкоголя и наркотиков. Важным моментом перед началом лечения является санация очагов хронической инфекции (кариозные зубы, синуситы, тонзиллиты, хронические заболевания верхних дыхательных путей).
Как лечить гепатит С?
На сегодняшний день наиболее эффективным и основным методом лечения гепатита С является противовирусная терапия. Лечение другими методами: применение гепатопротекторов, народными средствами и др. может применяться в качестве вспомогательной терапии. Главная цель применения противовирусных средств состоит в предупреждении развития цирроза, освобождении организма от вируса, нормализации биохимических показателей функции печени. Лечебные мероприятия не требуют госпитализации больного, и могут проводиться как в амбулаторном порядке, так и в домашних условиях, но, обязательно, под контролем лечащего врача.
В настоящее время, наиболее хорошо зарекомендовала себя схема, при которой применяется пегилпрованный α2-интерферон и рибавирин на протяжении 6-12 месяцев (срок лечения зависит от генотипа вируса), α2-интерферон назначают в дозе 3 000 000 ME через день, препарат вводят подкожно, рибавирин применяют внутрь ежедневно по 800 – 1200 мг. Такая схема лечения дает хороший эффект при гепатите, вызванном вирусом II и III генотипа, при заражении I генотипом к лечению обычно добавляют ингибитор протеазы (боцепревир, телапревир) по 3 раза в сутки в дозе 0,8 грамм, на протяжении 24 – 44 недель.
Можно ли вылечить гепатит С?
Лечится ли гепатит С полностью или нет зависит от множества факторов, в первую очередь от генотипа вируса, вызвавшего заболевание. Так гепатит, причиной которого стал вирус II и III генотипа излечим, примерно, в 70% случаев. При заражении вирусом какого-либо другого генотипа лечение оказывается эффективным менее чем у половины всех заболевших.
Так же иногда бывает трудно судить о том побежден гепатит С навсегда или в лечении достигнут временный эффект при оценке результатов противовирусной терапии. Это связано с тем, что любой современный метод определения наличия вирусов в организме имеет определенный порог чувствительности, и отрицательный результат исследования не исключает присутствия некоторого количества HCV у человека.
Также отсутствие вирусов в крови не всегда означает, что их нет в клетках печени или лимфатических узлов. Поэтому положительным конечным результатом лечения, правильнее будет считать не только длительный отрицательный результат анализа крови на HCV, но и улучшение отдаленно взятых показателей: подавление прогрессирования цирроза, улучшение функционального состояния печени, снижение риска развития гепатоцеллюлярной карциномы и увеличение продолжительности жизни больных.
Подавление вируса гепатита С на ранних стадиях заболевания с большой долей вероятности позволяет предотвратить развитие серьезных болезней печени, которые могут привести к смертельному исходу.
Source: infmedserv.ru
Источник
Химиотерапия, широко используемая в медицине при лечении злокачественных опухолей, губительно действует как на аномальные, так и на здоровые клетки, тем самым нанося вред организму в целом. Именно поэтому питание после химиотерапии должно включать в себя все необходимые для восстановления организма элементы.
От сбалансированности рациона питания зависит, насколько быстро пациент справится с неприятными последствиями химиотерапии.
После химиотерапии могут появиться такие осложнения, как:
- Потеря аппетита и снижение веса;
- Тошнота, запоры или диарея;
- Чувство усталости;
- Ощущение сухости во рту;
- Изменения в восприятии запахов и вкусов.
Можно ли есть перед химиотерапией?
В день проведения очередного сеанса надо снизить потребление пищи и увеличить прием воды. Врачи не рекомендуют прием пищи непосредственно перед началом процедуры. Рекомендуется принять жидкую пищу, желательно холодную, за час до начала терапии и выпить чай.
Что кушать для восстановления организма после химиотерапии? Что делать, если нет аппетита?
Самой распространенной проблемой онкобольных, прошедших курс химиотерапии, является потеря аппетита. Его отсутствие наблюдается в течение нескольких дней после проведения курса. За счет этого больной теряет в весе. Нормальной считается потеря веса до 2 кг. При появлении желания поесть, необходимо это обязательно сделать вне зависимости от времени суток.
Ведущие клиники в Израиле
При снижении аппетита после химиотерапии необходимо обогатить свой рацион питания калорийными продуктами, содержащими большое количество питательных веществ. Нужно употреблять продукты, содержащие белок (рыба, мясо, орехи, куриные и перепелиные яйца, бобовые), фрукты и овощи, молочные продукты (сыр, творог, йогурты, сливочное масло), крупы (кукуруза, овсянка, гречка). При этом, следует есть небольшими порциями, чтобы не появилось отвращение к пище.
Повысить аппетит можно, употребляя различные специи. Они придают блюдам приятный вкус и аромат, что способствует выделению желудочного сока, следовательно, и повышению аппетита. Чтобы повысить аппетит, добавляйте в еду базилик, петрушку, кинзу, укроп, корень имбиря, лимонную цедру, мяту в сушеном или свежем виде.
Общие рекомендации по питанию после химиотерапии:
- Пить 8-10 стаканов воды в день;
- Ополаскивать рот соленым раствором после каждого приема пищи;
- Исключить кофе, алкогольные напитки и завязать с курением;
- Отказаться от различных сухариков, орешков и крекеров;
- Хорошо разжевывать пищу;
- Исключить острое, соленое, маринованное, кислое и приторно-сладкое;
- Есть больше овощей, фруктов и зелени.
Видео по теме:
Как питаться при появлении сухости во рту после химиотерапии?
После химиотерапии достаточно часто появляется сухость во рту. Явление это длится от двух недель до двух месяцев и может повысить риск появления инфекций в ротовой полости. Поэтому необходимо включить в свой рацион следующие продукты:
- Сочные фрукты и овощи: арбуз, дыня, цитрусовые, персики, капуста, огурцы;
- Белоксодержащие продукты: рыба, мясо птицы;
- Молочные продукты;
- Зернобобовые, крупы, макароны с молоком либо бульоном;
- Примерное количество жидкости — 8 стаканов в день: вода, чай, неконцентрированные соки (в особенности гранатовый сок).
А вот от фастфуда, чипсов, сухариков, сухофруктов и постного сухого мяса следует отказаться.
Что есть при диарее, возникшей вследствие химиотерапии?
Применение химии при лечении онкологии может вызвать расстройства ЖКТ. Чтобы не повредить слизистую кишечника, следует исключить трудно усваиваемые продукты. Рекомендуется употреблять вареную, пареную, тушеную пищу: котлеты на пару, тефтели, супы, каши, рыбу, курицу, телятину, бананы.
Запрещенные продукты: бобовые, сырые фрукты и овощи, пирожные с кремом, молоко и кисломолочные продукты, грибы, соленья.
Запор после химиотерапии. Что делать и что есть?
Запоры после курса химиотерапии довольно частое явление. Чтобы их предотвратить, следует исключить из рациона жареное, соленое, острое, копченые продукты, жирное мясо, сало, грибы, редис, редьку, лук, чеснок, шпинат, а также холодные напитки.
Для восстановления функций кишечника стоит потреблять пищу, богатую клетчаткой. Сюда можно включить свеклу, морковь, баклажаны, кабачки, капусту, персики, яблоки, виноград, цитрусовые, злаковый хлеб и крупы.
Если запоры не прекращаются длительное время, то врачом назначаются слабительные препараты.
Питание при тошноте и рвоте, возникших после химиотерапии
Еще одним неприятным последствием химиотерапии являются отрыжка, тошнота и рвота. Чтобы не тошнило после химиотерапии необходимо выполнить такие действия, как рассосать кусочек льда или замороженного лимона перед приемом пищи, питаться дробно. Не стоит есть слишком соленую и сладкую пищу. Следует потреблять не менее двух литров жидкости, в том числе воду, чай, компоты и соки. Пациент также может по рекомендации врача принимать противорвотные препараты.
Что есть, если после химиотерапии появились боли в горле?
Чтобы не усугубить боли в горле онкобольным следует употреблять более мягкую пищу, а именно:
- Фрукты, лучше мягкие и тертые овощи;
- Супы-пюре;
- Измельченное мясо, рыбу и птицу;
- Чай и неконцентрированные соки.
Нельзя есть:
- Острую и соленую пищу;
- Не протертые овощи, цитрусовые;
- Алкогольные напитки и кофе.
Что делать при изменении вкуса и запаха после химиотерапии?
У онкологических больных после курса химиотерапии часто изменяется вкус и возможно появление неприятного металлического привкуса во рту. Чтобы вернуть прежние вкусовые ощущения необходимо кормить больного дробно 5 раз в день. Перед приемом пищи можно съесть дольку лимона или веточку мяты. Полезно будет также добавлять специи, пряности и травы в пищу. Они усиливают вкусовые ощущения.
Не тратьте время на бесполезный поиск неточной цены на лечение рака
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Отвращение от еды после химиотерапии
При возникновении чувства отвращения от еды, необходимо повысить физическую активность для повышения аппетита. Полезным будет разнообразить свое лечебное меню, и включить в него рецепты тех блюд, которые раньше не употребляли или ели довольно редко. Поднять аппетит поможет прием апельсинового сока или дольки лимона. В список рекомендуемых продуктов входят также:
- Белковые продукты: мясо, яйца, орехи, сыр;
- Высококалорийные закуски.
Будет правильным снизить количество потребляемой жидкости, так как она способствует быстрому насыщению.
Почему полнеют или худеют после химиотерапии?
После проведения лечения химическими препаратами пациент может как похудеть, так и набрать лишний вес. Это происходит из-за изменений в метаболизме. У кого-то он ускоряется, за счет чего у пациента снижается масса тела, а у кого-то замедляется, и прибавляются лишние килограммы.
Снижение массы тела наблюдается при проведении химиотерапии при лейкозе, лимфоме, раке желудка, печени, легких. Повышение массы тела может спровоцировать повторное развитие рака молочной железы. Поэтому следует придерживаться определенных рекомендаций по контролю массы тела.
При снижении веса рекомендуется есть:
- Сладкие фрукты и выпечку;
- Калорийные белковые продукты (мясо, рыба, яйца, бобовые);
- Жирные молочные продукты и употреблять разные масла.
При увеличении массы тела следует:
- Исключить сладости и выпечку;
- Ограничить потребление мяса, заменив его на нежирное мясо птицы и рыбу;
- Есть нежареную пищу. Полезны будут блюда на пару, вареные либо запеченные, предпочтительно без масла;
- Потреблять крупы и злаки.
Диета после химиотерапии
Лечение химиотерапией, применяемое при раковых заболеваниях, губительно сказывается на организме в целом. Поэтому питание во время химиотерапии и после нее должно быть грамотно составленным. Правильное сбалансированное питание помогает организму быстрее вернуть силы и активнее бороться с болезнью.
Диета после химиотерапии строится на основе дробного, полноценного питания. Онкобольной должен соблюдать следующие рекомендации:
- Потреблять не менее 2 литров воды;
- Еда должна быть вареной, пареной или запеченной, но не жареной;
- Питаться дробно (5 раз в день);
- Есть полезные для пищеварения фрукты и овощи;
- Отказаться от чрезмерно соленой, острой и сладкой пищи;
- Тщательно пережевывать пищу.
Можно ли принимать витамины после химиотерапии?
О пользе приема витаминов после химиотерапии нет доказательств. Напротив, прием БАДов и витаминов может снизить эффект лечения и спровоцировать возобновление роста раковых клеток. Нельзя самостоятельно принимать витамины, не проконсультировавшись с врачом.
Можно ли после химиотерапии ехать на море?
Многих интересует вопрос можно ли отправиться отдыхать к морю после химиотерапии или облучения. Конкретного ответа на данный вопрос нет. Все зависит от разновидности рака, насколько эффективно прошло лечение. В самом купании в море нет ничего опасного, но, как известно под действием солнечной радиации онкология может начать прогрессировать. Именно поэтому следует проконсультироваться со своим лечащим врачом.
После химиотерапии не рекомендуется перегреваться. Поэтому больному не желательно во время лечения стоять у плиты, длительное время находиться вблизи нагревательных приборов и под прямыми солнечными лучами.
В заключение можно сказать, что правильное питание играет большую роль в восстановлении организма после химиотерапии. Какое именно питание вам подходит, определит лечащий врач исходя из осложнений, возникших вследствие процедуры.
Источник: pro-rak.com
Источник
Химиотерапия — общее название курса лечения раковых заболеваний с помощью лекарственных (цитостатических) препаратов. Цель химиотерапии — уничтожение раковых клеток. Химиотерапия может применяться в качестве единственного метода лечения рака или в комбинации с хирургическим и лучевым лечением. Химиотерапия может проводиться до, вместо или после оперативного лечения; до, после или во время радиотерапии (лучевого лечения).
Для лечения большинства онкологических заболеваний применяются два вида химиотерапии: монохимиотерапия (лечение одним препаратом) и полихимиотерапия (лечение несколькими препаратами одновременно или последовательно). В современной онкологии для достижения максимального эффекта химиотерапевтического лечения все чаще используются сложные комбинации из нескольких химиопрепаратов.
Как действуют химиопрепараты на организм
Химиопрепараты разрушительно действуют на раковые клетки посредством вмешательства в определенные стадии процесса их развития или на особенности их строения. Особенно чувствительны к действию химиопрепаратов клетки, которые быстро делятся и живут короткое время, поэтому эти лекарства оказывают побочное воздействие и на здоровые клетки организма — такие как, клетки крови и костного мозга, корней волос, желудочно-кишечного тракта.
Наиболее распространенные побочные эффекты химиотерапии: слабость из-за снижения уровня гемоглобина, вторичные инфекции из-за снижения уровня лейкоцитов, тошнота, рвота, понос, изъязвления слизистой оболочки полости рта, выпадение волос, нейропатия.
Как проходит химиотерапевтическое лечение
В большинстве случаев химиопрепараты вводятся в организм внуривенно-капельно. Дозы и режимы их введения индивидуальны и определены на основании многочисленных рандомизированных исследований, проведенных учеными всего мира (согласно принципам доказательной медицины).
После каждого курса лечения обязательно делается определенный перерыв на 1-2-3 недели для восстановления организма. Затем процедура повторяется в соответствии со строгим химиотерапевтическим протоколом. Специальная сопроводительная терапия повышает качество жизни пациентов и позволяет уменьшить или полностью избежать побочных эффектов даже при проведении интенсивного химиотерапевтического лечения при любом виде рака.
Большинство пациентов проводят в клинике лишь один или несколько дней, а в остальное время ведут обычный образ жизни с незначительными изменениями. Перед проведением каждого курса химиотерапии проводится обследование пациента, назначаются определенные анализы крови. Соответственно этой информации, врач-химиотерапевт корректирует дальнейший план лечения: например, принимает решение уменьшить дозу препарата или отложить проведение следующего курса химиотерапии на несколько дней до полного восстановления организма.
Варианты химиотерапевтического лечения
Схема химиотерапевтического лечения зависит от онкологического диагноза, стадии заболевания и строго регламентируется международными методиками и правилами. Химиотерапевтические препараты постояно совершенствуются. Для каждого онкологического пациента, для каждого вида опухоли протоколы химиотерапии включают различные цитостатические препараты. В настоящее время используется большое количество лекарств, а также их различные сочетания. Комбинация химиотерапевтических препаратов осуществляется на основании принципа минимальной достаточности и направлена на достижение главной цели – максимального воздействия на опухоль.
Продолжительность лечения и количество курсов химиотерапии зависит от вида опухоли (рака), от особенностей течения болезни, от вида препаратов и от того, как организм реагирует на лечение (наличие-отсутствие побочных эффектов). Иногда возникает необходимость прекратить или изменить лечение, и это решение принимает лечащий врач-онколог. Лечение химиотерапевтическими препаратами может продолжаться от 6 месяцев до 2 лет. В период лечения больной находится под постоянным наблюдением квалифицированных специалистов, с обязательными регулярными обследованиями, которые могут включать различные анализы крови, рентген, УЗИ, КТ, МРТ, ПЭТ и т.д.
Химиотерапия без побочных эффектов — это хорошо или плохо
Даже если для лечения пациентов с одинаковым онкологическим диагнозом используются одни и те же химиопрепараты – побочные эффекты могут быть совершенно разными или значительно отличаться по степени выраженности. Все зависит от индивидуальных особенностей организма пациента, от квалификации врачей-химиотерапевтов и их профессионального опыта в применении новейших лекарственных средств.
Точную информацию о побочных воздействиях химиопрепарата и методах борьбы с ними обязательно заранее сообщит Вам лечащий врач-онколог. В большинстве случаев, для предупреждения побочных эффектов химиотерапии назначается превентивное и сопроводительное лечение. При проведении химиотерапии главные усилия врачей направлены на устранение опухоли, но и лечение побочных эффектов – отдельная, и очень важная, часть работы.
Важно! Нет никакой связи между выраженностью побочных явлений и эффективностью лечения! Тяжелые побочные явления не говорят о том, что лечение эффективно и, наоборот, если нет побочных явлений, то это не значит, что есть недостаток в эффективности лечения! Проведение химиотерапии в нашей клинике не прекращают даже при возникновении гематологических осложнений, а для их предупреждения применяют эффективные иммуностимуляторы и ростковые факторы.
Химиотерапевтическое отделение — как у нас получают лечение при раке
Лечение при раке назначается индивидуально каждому больному. В нашей клинике, химиотерапевтическое лечение получают в специализированном стационаре, где весь персонал, включая медицинских сестер и переводчиков-администраторов, профессионально подготовлен и обучен.
Современное оборудование в отделении химиотерапии дает нам возможность проводить длительные многосуточные инфузии цитостатических препаратов с точным дозированием, не ограничивая при этом передвижение пациента в пределах больницы и прилегающих территорий. После лечения пациент может возвратиться домой.
Если химиотерапевтический протокол непродолжителен по времени (3-4 часа), то пациент может получать лечение в условиях комфортного дневного стационара, в удобных креслах, оснащенных массажными функциями, DVD проигрывателем, телевизором с любыми спутниковыми программами и даже заниматься рисованием вместе с профессиональным художником, который прошлом – наш пациент.
Согласно международным требованиям, предъявляемым к стационарам такого типа, все растворы химиотерапевтических препаратов готовятся фармацевтами в условиях фармацевтической лаборатории. Расчет дозы проводится с помощью компьютера, а количество препарата контролируется врачом и провизором. Используются только оригинальные химиопрепараты производства ведущих западных фармацевтических компаний.
Кто проводит химиотерапию
Команда специалистов, обладающих достаточным опытом и знаниями о всех возможных реакциях организма на цитостатические препараты: врач-онколог и медсестра-онколог.
Пациент не должен забывать, что он также является членом команды и должен стараться принимать активное участие в лечении — задавать любые интересующие его вопросы и поддерживать свой психологический настрой на успешное излечение. В свою очередь, медицинский персонал старается сделать все возможное для моральной поддержки пациента и его семьи. Пациент имеет возможность связаться с врачом в любое время суток при наличии экстренной ситуации.
Врачи понимают, что поддержка близких очень важна для пациентов, поэтому в нашей клинике приветствуется нахождение родственников или близких в палате во время лечения. Пациент получает необходимую моральную поддержку, а близкие имеют возможность получить информацию и участвовать в процессе лечения.
Можно ли принимать другие лекарства во время химиотерапии
Есть лекарства и некоторые пищевые добавки, которые могут влиять на эффективность лечения химиопрепаратами. Обязательно сообщите врачу о всех лекарствах, которые Вы принимаете. Если во время прохождения курса химиотерапии появилась необходимость посещения других врачей, таких как: глазной врач, стоматолог, гинеколог, участковый терапевт, необходимо сообщить им о прохождении Вами химиотерапевтического лечения.
Есть ли боли во время введения химиопрепаратов
Введение химиопрепаратов не более болезненно, чем любой другой укол. Большинство лекарств не причиняют никакой боли. Если появляется боль во время введения лекарства, необходимо немедленно сообщить об этом медсестре, т.к. боль может появиться по причине, которая совсем не связана с действием самого препарата.
Меняется ли образ жизни во время химиотерапии
Возможно, во время лечения Вы будете чувствовать усталость. В таком случае желательно больше отдыхать на протяжении дня и временно замедлить ритм жизни. В любом случае, не противопоказано продолжать работать. Нужно посоветоваться с врачом о том, сколько часов Вы можете находиться на работе.
Чувство крайней усталости — это одно из наиболее частых побочных явлений при прохождении курса химиотерапии. Это также один из симптомов рака, как такового. Для улучшения своего самочувствия больной может сделать такую простую вещь, как организовать в течение дня частые перерывы для отдыха. Следует планировать для себя меньшее количество дел, или выполнять их с меньшей интенсивностью.
Каким должно быть питание во время химиотерапии, есть ли необходимость соблюдать определенную диету
Специальной диеты для пациентов, проходящих химиотерапевтическое лечение нет. Мы рекомендуем избегать употребления жирной и острой пищи, приправ, лука, чеснока. Овощи, фрукты, салаты в сыром виде можно употреблять в пищу после тщательного мытья продуктов. Перед употреблением желательно очищать овощи и фрукты от кожуры. Для восстановления организма необходима пища с большим содержанием белков, прежде всего это — творог, рыба, курица, красное мясо. Питание должно быть сбалансированным. Для работы кишечника и поступления витаминов в организм необходимы свежие овощи и фрукты, свежевыжатые соки. По всем вопросам питания Вы получите рекомендации диетологов, которые работают в клинике. Дополнительные витамины в виде таблеток или пищевых добавок можно употреблять предварительно посоветовавшись с лечащим врачом. Не злоупотребляйте витаминами Е и С в больших количествах.
Важно правильно питаться. Правильное питание поможет сберечь и восстановить собственные защитные механизмы организма. Утром, в день получения химиотерапии, желательно есть легкую пищу. Настоятельно рекомендуется много пить перед, во время и после проведения курса лечения.
Помните! Правильное питание — это важная составляющая лечения. Еда дает силы, которые необходимы для благополучного лечения, поэтому питание — это тоже лечение!
Как химиотерапия действует на аппетит
Химиотерапия может способствовать изменению восприятия вкуса и запаха, может влиять на аппетит. Изменение восприятия запаха и вкуса исчезают через 1-2 месяца после лечения.
При снижении аппетита, желательно есть часто и маленькими порциями. Важно следить за гигиеной рта, чистить зубы и полоскать рот перед и после еды. Это поможет избавиться от неприятного запаха и предотвратит размножение болезнетворных бактерий. Бывают дни во время химиотерапии, когда совершенно не хочется есть. Не отчаивайтесь, постарайтесь наверстать упущенное в другие дни. После окончания лечения все вернется в норму.
Почему важно много пить
Большинство химиопрепаратов выводятся через почки, поэтому в процессе выведения они действуют на органы мочевыводящей системы: мочевой пузырь, почки, мочеточники. Важно, чтобы лекарства своевременно выделялись из организма. И для этого нужно много пить, особенно в день получения лечения. Необходимо пить не меньше 10 стаканов жидкости: воду, компот, бульон, соки и т.д. Главное — много пить!
Важно не допустить развития тошноты, рвоты и поноса. Эти побочные явления могут привести к вымыванию из организма необходимых ему минеральных веществ, а также потере больших количеств жидкости.
Как справиться с поносом: рекомендуется обильное питье воды, теплой или комнатной температуры, необходим отказ от жирной пищи, следует соблюдать диету, в которую входят бананы, белый рис, мякоть яблок, сухари из белого хлеба, не следует употреблять в пищу орехи и семечки, свежие овощи или овощи, богатые пищевыми волокнами (капуста брокколи, кукуруза и т.д., фрукты с кожурой), следует исключить напитки, содержащие кофеин, поскольку он способствует потере жидкостей организмом. Вместо кофе, черного чая, колы и пр. можно употреблять напитки, не содержащие кофеина, например, травяные чаи.
Можно ли использовать народные (альтернативные) средства при химиотерапии
Можно употреблять или добавлять в пищу обогащенные напитки или экстракты. Особым успехом пользуются крапива, хрящ акулы, сок кактуса и алоэ, свежий гранатовый сок.
Некоторая информация об альтернативных препаратах:
- Не существует доказательств эффективности альтернативных препаратов в лечении раковых заболеваний.
- Альтернативные средства также имеют побочные эффекты, а при их употреблении одновременно с химиопрепаратами побочные эффекты могут усилиться, а непосредственный лечебный эффект последних — уменьшится: слишком мало информации о взаимодействии химиопрепаратов и альтернативных лекарственных средств.
- «Природное» — не всегда самое безопасное.
- Если Вами принято решение об использовании альтернативных препаратов во время лечения рака, обязательно сообщите об этом врачу-онкологу. Выбор останется за Вами, после того как врач расскажет Вам о всех возможных рисках.
Как пациент может уменьшить побочные эффекты химиопрепаратов
- На химиотерапевтическое лечение не приходите голодными, но и не переедайте.
- Избегайте жирной, тяжелой пищи, пряностей.
- Если после курса лечения появилось чувство тошноты, продолжайте принимать пищу в небольших количествах.
- Если тошноты нет и Вы чувствуете себя хорошо, в первые дни после лечения постарайтесь избегать тяжелой пищи и не переедайте.
- Если появилось чувство тошноты во время еды — постарайтесь не употреблять «любимые» блюда в течении нескольких дней, иначе даже они могут надолго потерять свою привлекательность.
- Не «боритесь» с тошнотой. Сообщите лечащему врачу. Он назначит вспомогательное лечение, а при необходимости госпитализирует для проведения инфузионной терапии. В дальнейшем чувство тошноты обязательно пройдет.
Каким должно быть питание во время химиотерапевтического лечения
Желательно строго придерживаться ежедневного сбалансированного питания, которое должно включать в себя следующие группы продуктов:
- Овощи и фрукты — источник необходимых витаминов и минералов. Фрукты содержат значительное количество углеводов (главным образом простые сахара), являющихся источником энергии, тогда как овощи богаты пищевыми волокнами. Предпочтительней включать в рацион как можно больше фруктов. Овощи и фрукты можно употреблять в разных видах: свежие, целиком, очищенные, в салатах, в виде соков и компотов, вареные, приготовленные на пару.
- Курица, мясо, рыба, яйца — снабжают организм белками, витаминами и минералами. К этой группе относятся также: бобовые (горох, чечевица, сушеная фасоль, бобы), орехи, молочные продукты и морепродукты. Во время лечения у многих пациентов пропадает аппетит к мясу из-за изменения вкусовых ощущений. Мясо на вкус кажется горьким или имеющим вкус металла. Готовьте мясо с использованием различных соусов и не острых специй — это улучшит вкусовые качества. Из опыта больных: иногда столовые приборы из нержавеющей стали способны приглушить горьковато-металлический вкус мясных блюд. Вместо мяса можно употреблять его заменители, богатые белками: рыбу, курицу, индейку. Очень полезны морепродукты, особенно свежие, не замороженные!
- Хлеб и каши — снабжают организм углеводами, витаминами, минералами и частично белками. Пища этой группы легко усваивается больными. К этой же группе относятся также: картофель, рис, различные макаронные изделия, кукуруза, пшеница.
- Молочные продукты – источник белков, витаминов и минералов, главным образом кальция. Все продукты этой группы крайне приветствуются: молоко и его производные, различные сыры и творог, йогурт, простокваша, мороженое, сладкие сливки (не растительные), различные молочные деликатесы и десерты.
Source: www.memorialturkey.com
Источник