Физиолечение при циррозе печени
Вкратце: Физиотерапевтические методы лечения так воздействуют на организм, что временно выводят его из состояния равновесия. Стремясь вернуться к обычному состоянию, организм заодно исправляет и уже имеющиеся нарушения. На это нужны силы, а вот истощённому болезнью организму физиотерапия может навредить. Поэтому лечение должен назначать врач.
Эту статью проверил и отредактировал кандидат медицинских наук врач-токсиколог Станислав Радченко.
Актуальность физиотерапии
Физиотерапия (ФТ) — это применение с лечебной целью природных факторов (вода, солнце, климат и т. п.), а также физических факторов, генерируемых специальным оборудованием. Это могут быть:
- тепло,
- свет видимого и невидимого диапазонов,
- лазерное излучение,
- электрический ток,
- электрическое и магнитное поле,
- разные виды механического воздействия (например, вибрация).

Аппарат для лазерной физиотерапии при болезнях печени.
По большому счёту, способ воздействия при ФТ имеет меньшее значение, чем факт воздействия, поскольку концепцией ФТ является выведение любым способом организма из состояния равновесия. При возращении к состоянию равновесия организм пытается устранить и те нарушения гомеостаза, которые предшествовали ФТ-воздействию. Как следствие, ФТ окажет положительный эффект только при наличии у пациента достаточных резервов.
Попытка применения стимулирующих методов при дефиците управляющих ресурсов в организме (при острых состояниях, либо истощении сопротивляемости) приводит только к ухудшению и течения, и прогноза заболевания. Соответственно, при проблемах с печенью ФТ, применяемая по другим поводам, будет противопоказана:
- при остром гепатите,
- при обострении гепатита и цирроза,
- при остром холецистопанкреатите,
- на поздних стадиях цирроза,
- при онкологических процессах, абсцессе, и т. д.
Но поскольку любое хроническое заболевание представляет собой установившееся на нежелательном уровне равновесие между действием окружающей среды и реакциями организма, методы ФТ могут существенно дополнить и усилить действие основной терапии, дополнительно включая имеющиеся резервы. Тем не менее, при заболеваниях печени назначать пациенту ФТ-процедуры должен специалист.
Какие методы используются при патологии печени
В настоящее время практически в каждом крупном медицинском учреждении есть физиотерапевтическое отделение, в котором пациенты лечатся воздействием на организм изменёнными формами механической и электрической энергии или природными факторами. Многие из этих методов находят применение при заболеваниях печени и желчевыводящей системы. Самыми распространёнными являются разные виды электролечения.
Гальванизация и электрофорез с лекарствами
Используются постоянные токи, подводимые к телу человека через контактные электроды. Кровь и желчь хорошо проводят электричество и оказывают малое сопротивление.
Гальванизация способствует:
- улучшению кровообращения;
- ускорению обменных процессов в печени;
- увеличению содержания кислорода в тканях;
- повышению секреции пищеварительных желёз и свёртываемости крови;
- снижению уровня холестерина в крови (за счёт повышенного расхода на мембраны вновь образующихся клеток);
- стимулированию фагоцитарной активности лейкоцитов и синтеза антител.
Гальванизация находит применение при хронических воспалительных заболеваниях (гепатиты, колиты, холециститы без камней), нарушениях двигательной и секреторной функции органов ЖКТ.
Электрофорез используется при необходимости доставки лекарств до проблемного места и создания там высокой концентрации действующего вещества. Постоянный ток повышает чувствительность тканей к действующему веществу и позволяет снизить его дозу. Лекарства доставляются в виде ионов, поэтому быстрее включаются в процессы, происходящие в тканях.
Импульсные токи
Иногда с лечебной целью воздействуют на организм синусоидальными модулированными токами (СМТ), это один из методов электролечения.
СМТ представляют собой пульсации среднечастотного переменного тока (2–5 КГц), получаемые путём его модулирования по амплитуде. Диапазон частоты модуляции — от 10 до 150 Гц. Эффект воздействия СМТ на ткани зависит от силы тока, частоты и глубины модуляции. Синусоидальные модулированные токи:
- активизируют кровообращение и обменные процессы в различных органах и тканях (в том числе — глубоко расположенных),
- снижают чувствительность к боли,
- при повышении интенсивности вызывают сокращение мышц, не сопровождающееся неприятными ощущениями под электродами.
Амплипульстерапию применяют при гипотонических и гипокинетических нарушениях функции желчных путей и желчного пузыря (при отсутствии камней).
Переменные токи (УВЧ- и СВЧ-терапия)
Переменные токи обладают тепловым воздействием и хорошо проникают через неповреждённую кожу. В зависимости от места включения аппарата в контур пациента, человек оказывается под воздействием тока, электрического или магнитного поля.
Паренхиматозные органы (в том числе и печень) хорошо поглощают энергию, в них повышается кровоток, уменьшается воспаление. Это тепловой эффект терапии. Нетепловой результат заключается в стимулировании ферментных систем и биохимических реакций.
Показания для применения переменных токов:
- колиты,
- гастриты,
- холециститы,
- вирусные гепатиты (при отсутствии цитолитического синдрома по результатам печёночных проб).
Индуктотермия
Это метод лечебного воздействия магнитного поля.
Индуктотермию осуществляют путём пропускания переменного высокочастотного тока по изолированному кабелю, который располагают у проблемной зоны. Образующееся переменное магнитное поле, проходя сквозь ткани организма, наводит в них вихревые токи, представляющие собой спиралеобразные колебательные движения электролитов. В результате этих колебаний образуется тепло. Наибольшее количество его создается в тканях с хорошей электропроводностью: мышцах, паренхиматозных органах (в том числе — в печени) и тканях со значительным содержанием воды.
В зависимости от интенсивности и продолжительности воздействия температура глубоко расположенных тканей может повышаться на 2–3°, а кожного покрова — на 1–6°. Внутреннее тепло оказывает на организм значительно большее действие, чем тепло, подводимое извне, так как быстро включающиеся механизмы защиты от перегревания не позволяют тепловым раздражениям достичь глубоко расположенных тканей. Это приводит к усилению кровотока, лимфообращения, стимуляции метаболизма.
Особенности воздействия средней интенсивности:
- способствует продукции глюкокортикоидных гормонов,
- повышается синтез гликогена в печени и желчеобразование,
- рассасываются воспалительные инфильтраты.
Кроме того, этот метод улучшает общее состояние: оказывает болеутоляющее, седативное и иммуностимулирующее действие. Может применяться совместно с грязелечением. Среди прочих показаний, индуктотермия назначается при холециститах, гепатитах, колитах, гастритах.
Другие методы
При заболеваниях печени и желчных путей врачи часто назначают минеральные воды. Они показаны при хронических воспалениях (гепатиты, холециститы), нарушении моторной активности желчных путей. Применяются воды гидрокарбонатно-сульфатного и гидрокарбонатно-хлоридного состава высокой и средней минерализации. Температура воды при употреблении должна быть примерно равна температуре тела или чуть выше, способ приёма более точно определяют по секреторной активности желудка. При наличии больших камней в желчном пузыре такое лечение противопоказано.
Для ликвидации остаточных явлений вирусного гепатита используются:
- общие радоновые, хвойные, углекислые ванны,
- электросон,
- воздействие СВЧ (микроволны) на шейно-воротниковую зону.
При хроническом гепатите применяются методы глубокого теплового воздействия: грязевые аппликации на область правого подреберья, парафин или озокерит. Продолжительность курса определяется врачом. Для пожилых пациентов может быть рекомендован электрофорез с грязью на область печени.
Кому разрешена и запрещена физиотерапия
Как уже говорилось выше, ФТ при заболеваниях печени может применяться только в определённых ситуациях. В каких случаях показана физиотерапия:
- хронические воспалительные процессы в печени (гепатиты разной этиологии) и желчной системе (холециститы, холангиты);
- дистрофические поражения (жировая болезнь печени);
- неосложнённый цирроз;
- застойные явления (холестаз);
- дискинезии желчевыводящих путей;
- наличие послеоперационных спаек и рубцов.
Противопоказаниями для проведения физиотерапевтических процедур являются:
- острые инфекционные и воспалительные процессы;
- лихорадочные состояния;
- злокачественные новообразования или подозрения на них;
- гнойные заболевания (флегмонозный холецистит, эмпиема желчного пузыря);
- желчнокаменная болезнь;
- системная патология крови;
- стеноз двенадцатиперстной кишки;
- желтуха любого происхождения;
- патология, вызванная многоклеточными паразитами (например, эхинококкоз);
- сердечная недостаточность, фаза декомпенсации;
- атеросклероз в прогрессирующей форме;
- инфаркт, инсульт в остром периоде;
- значительная площадь нарушения целостности кожных покровов;
- индивидуальная непереносимость;
- декомпенсированный цирроз (асцит, варикозное расширение вен пищевода);
- тяжёлое течение сахарного диабета с осложнениями;
- активная фаза туберкулёза;
- беременность;
- эпилепсия и психические расстройства;
- наличие металлоконструкций и кардиостимулятора (в отношении воздействия магнитным полем);
- тяжёлое общее состояние пациента, выраженная кахексия (истощение).
Пациентам, перенёсшим вирусный гепатит, ФТ проводится не ранее, чем через 3 месяца после окончания острого периода. А больным с хроническим гепатитом или заболеваниями желчных путей — только вне стадии обострения.
Таким пациентам показано лечение в санаториях соответствующего профиля. Оно включает комплексную реабилитацию с использованием диеты, режима, лечебной физкультуры и разных методов физиотерапии.
Вы можете задать вопрос врачу-гепатологу в комментариях. Спрашивайте, не стесняйтесь!
Статья опубликована: 2019-01-01
Статья обновлялась в последний раз: 23.07.2019
Не нашли то, что искали?
Бесплатный путеводитель по знаниям
Подпишитесь на рассылку. Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!
Источник
Öèððîç ïå÷åíè
Öèððîç ïå÷åíè ïðîãðåññèðóþùåå çàáîëåâàíèå ïå÷åíè, õàðàêòåðèçóþùååñÿ íåîáðàòèìûì çàìåùåíèåì ñîåäèíèòåëüíîé òêàíüþ íîðìàëüíûõ êëåòîê ïå÷åíè.
 çàâèñèìîñòè îò èçìåíåíèé òêàíè ïå÷åíè öèððîç êëàññèôèöèðóþò íà:
ìåëêîóçëîâîé, èëè ìèêðîíîäóëÿðíûé öèððîç ïå÷åíè äèàìåòð óçëîâ îò 1 äî 3 ìì;
êðóïíîóçëîâîé, èëè ìàêðîíîäóëÿðíûé öèððîç ïå÷åíè äèàìåòð óçëîâ áîëåå 3 ìì;
íåïîëíûé ñåïòàëüíûé öèððîç ïå÷åíè óçëû-ðåãåíåðàòîðû îòñóòñòâóþò;
ñìåøàííûé öèððîç ïå÷åíè ðàçëè÷íûå ðàçìåðû óçëîâ.
 çàâèñèìîñòè îò ïðè÷èí, âûçâàâøèõ çàáîëåâàíèå, ðàçëè÷àþò ñëåäóþùèå ôîðìû öèððîçà:
âèðóñíûé;
àëêîãîëüíûé;
ëåêàðñòâåííûé;
âòîðè÷íûé áèëèàðíûé;
âðîæäåííûé ïðè íåêîòîðûõ âðîæäåííûõ çàáîëåâàíèÿõ;
çàñòîéíûé ïðè íåäîñòàòî÷íîñòè êðîâîîáðàùåíèÿ;
áîëåçíü è ñèíäðîì Áàääà-Êèàðè;
îáìåííî-àëèìåíòàðíûé, ïðè ñëåäóþùèõ ñîñòîÿíèÿõ: íàëîæåíèå îáõîäíîãî òîíêîêèøå÷íîãî àíàñòîìîçà, îæèðåíèå, òÿæåëûå ôîðìû ñàõàðíîãî äèàáåòà;
öèððîç ïå÷åíè íåÿñíîé ýòèîëîãèè.
Ñóùåñòâóåò íåñêîëüêî ñòàäèé ðàçâèòèÿ áîëåçíè:
ñòàäèÿ êîìïåíñàöèè îòñóòñòâóþò ñèìïòîìû çàáîëåâàíèÿ, ïðè äèàãíîñòèêå ìîæíî âûÿâèòü âàðèêîçíî-ðàñøèðåííûå âåíû ïèùåâîäà è æåëóäêà;
ñòàäèÿ ñóáêîìïåíñàöèè ïîÿâëÿþòñÿ ïåðâûå ñèìïòîìû, ïîÿâëÿþòñÿ áîëè;
ñòàäèÿ äåêîìïåíñàöèè ïîÿâëÿåòñÿ ïå÷åíî÷íàÿ íåäîñòàòî÷íîñòü. Ýòà ñòàäèÿ öèððîçà ïå÷åíè ÿâëÿåòñÿ óãðîæàþùåé æèçíè áîëüíîãî.
Îñëîæíåíèÿ: êðîâîòå÷åíèå èç ðàñøèðåííûõ âåí ïèùåâîäà è æåëóäêà, æåëòóõà, ïå÷åíî÷íàÿ íåäîñòàòî÷íîñòü, ïå÷åíî÷íàÿ êîìà, òðîìáîç â ñèñòåìå âîðîòíîé âåíû, ðàê ïå÷åíè, ãåïàòîðåíàëüíûé ñèíäðîì, ïíåâìîíèÿ, ïåðèòîíèò, ñåïñèñ.
Ôàêòîðû ðèñêà, ïðèâîäÿùèå ê ðàçâèòèþ öèððîçà ïå÷åíè:
çëîóïîòðåáëåíèå àëêîãîëåì;
ãåïàòèòû: âèðóñíûé (Â, Ñ, äåëüòà, G) è àóòîèììóííûé;
ìåòàáîëè÷åñêèå íàðóøåíèÿ;
õèìè÷åñêèå òîêñè÷åñêèå âåùåñòâà;
äëèòåëüíûé ïðèåì íåêîòîðûõ ëåêàðñòâåííûõ ïðåïàðàòîâ;
áîëåçíè æåë÷åâûâîäÿùèõ ïóòåé: öèððîç ïå÷åíè ðàçâèâàåòñÿ ÷åðåç 318 ìåñÿöåâ ïîñëå íàðóøåíèÿ ïðîõîäèìîñòè æåë÷íîãî ïðîòîêà;
äëèòåëüíûé âåíîçíûé çàñòîé ïå÷åíè: êîíñòðèêòèâíûé ïåðèêàðäèò, âåíîîêêëþçèîííàÿ áîëåçíü, ñåðäå÷íàÿ íåäîñòàòî÷íîñòü.
Êàêèå ñèìïòîìû ãîâîðÿò î öèððîçå ïå÷åíè?
Ïåðâûìè ïðèçíàêàìè öèððîçà ïå÷åíè ÿâëÿþòñÿ òóïûå áîëè â ïðàâîì ïîäðåáåðüå, íîñîâûå êðîâîòå÷åíèÿ, ñëàáîñòü, ïîâûøåííàÿ óòîìëÿåìîñòü, ñíèæåíèå ðàáîòîñïîñîáíîñòè è àïïåòèòà, âçäóòèå æèâîòà, äèàðåÿ è çàïîðû, êîæíûé çóä, ñóõîñòü êîæè, ïîâûøåíèå òåìïåðàòóðû òåëà. Íà ïîçäíèõ ñòàäèÿõ çàáîëåâàíèÿ íàáëþäàþòñÿ: æåëòûé îòòåíîê ñêëåðû ãëàç è êîæè, ïîêðàñíåíèå ëàäîíåé, îòåêè ãîëåíåé, óâåëè÷åíèå æèâîòà èç-çà ñêîïëåíèÿ æèäêîñòè â åãî ïîëîñòè, ïîÿâëåíèå ìíîãî÷èñëåííûõ ñîñóäèñòûõ «çâåçäî÷åê», äåôîðìàöèÿ êîíöåâûõ ôàëàíã ïàëüöåâ ïî òèïó «áàðàáàííûõ ïàëî÷åê», óâåëè÷åíèå ìîëî÷íûõ æåëåç ó ìóæ÷èí.

Ïðèìåðíî ó 20 % áîëüíûõ öèððîç ïðîòåêàåò áåññèìïòîìíî.
Ê êàêîìó ñïåöèàëèñòó îáðàùàòüñÿ?
Ëå÷åíèåì öèððîçà ïå÷åíè çàíèìàåòñÿ âðà÷-ãàñòðîýíòåðîëîã.
Êàêóþ äèàãíîñòèêó äîëæåí ïðîâåñòè âðà÷?
Îáùèé îñìîòð áîëüíîãî:
îñìîòð ñêëåð ãëàç è êîæè íà íàëè÷èå æåëòóõè;
ïàëüïàöèÿ îáëàñòè ïå÷åíè;
îñìîòð ïàöèåíòà íà íàëè÷èå îòåêîâ.
Ëàáîðàòîðíàÿ äèàãíîñòèêà:
îáùèé àíàëèç êðîâè;
îáùèé àíàëèç ìî÷è;
áèîõèìè÷åñêèé àíàëèç êðîâè;
êîàãóëîãðàììà;
îïðåäåëåíèå àíòèòåë ê âèðóñàì õðîíè÷åñêîãî ãåïàòèòà;
îïðåäåëåíèå êîíöåíòðàöèè èììóíîãëîáóëèíîâ IgA, IgM, IgG â ñûâîðîòêå êðîâè;
îïðåäåëåíèå àëüôà-ôåòîïðîòåèíà;
èññëåäîâàíèå ïîêàçàòåëåé ìåòàáîëèçìà æåëåçà;
îïðåäåëåíèå àêòèâíîñòè àëüôà-1-àíòèòðèïñèíà.
Èíñòðóìåíòàëüíàÿ äèàãíîñòèêà:
óëüòðàçâóêîâîå èññëåäîâàíèå áðþøíîé ïîëîñòè;
êîìïüþòåðíàÿ òîìîãðàôèÿ áðþøíîé ïîëîñòè;
ýçîôàãîãàñòðîäóîäåíîñêîïèÿ;
ðàäèîíóêëèäíîå ñêàíèðîâàíèå ïå÷åíè;
áèîïñèÿ ïå÷åíè ïîä êîíòðîëåì ÓÇÈ.
ÂÀÆÍÎ!
Áîëüíûå öèððîçîì ïå÷åíè äîëæíû ñäàâàòü àíàëèçû êðîâè êàæäûå 3 ãîäà, ïðîõîäèòü ýçîôàãîãàñòðîäóîäåíîñêîïèþ êàæäûå 2 ãîäà.
Êàêîå ëå÷åíèå íåîáõîäèìî ïðè öèððîçå ïå÷åíè?
Îñíîâíîå. Ãëàâíîé öåëüþ ëå÷åíèÿ öèððîçà ïå÷åíè ÿâëÿåòñÿ òîðìîæåíèå ïðîãðåññèðîâàíèÿ çàáîëåâàíèÿ. Äëÿ ýòîãî âûïîëíÿåòñÿ ñïåöèôè÷åñêàÿ òåðàïèÿ çàáîëåâàíèé, âûçâàâøèõ öèððîç ïå÷åíè. Íàïðèìåð, ïðè ãåïàòèòàõ ïðîâîäèòñÿ èíòåðôåðîíîòåðàïèÿ.
 íåêîòîðûõ ñëó÷àÿõ íåîáõîäèìî õèðóðãè÷åñêîå âìåøàòåëüñòâî:
ìåçåíòåðèêî-êàâàëüíûé àíàñòîìîç èëè ñïëåíîðåíàëüíûé àíàñòîìîç ïðè ïîðòàëüíîé ãèïåðòåíçèè;
ëàïàðîñêîïè÷åñêàÿ õîëåöèñòýêòîìèÿ óäàëåíèå æåë÷íîãî ïóçûðÿ, âûïîëíÿåòñÿ ïðè ãåïàòèòàõ;
ñêëåðîòåðàïèÿ ðàñøèðåííûõ âåí ïèùåâîäà è æåëóäêà ïðè êðîâîòå÷åíèÿõ èç âàðèêîçíî ðàñøèðåííûõ âåí;
òðàíñïëàíòàöèÿ ïå÷åíè.
Äîïîëíèòåëüíîå. Ïðèìåíÿåòñÿ òàêæå òåðàïèÿ ñèìïòîìîâ öèððîçà ïå÷åíè:
àíòèãèïåðòåíçèâíûå ïðåïàðàòû è áåòà-àäðåíîáëîêàòîðû ïðè ïîðòàëüíîé ãèïåðòåíçèè;
ôåðìåíòíûå ïðåïàðàòû ïðè ðàññòðîéñòâàõ ïèùåâàðåíèÿ;
ñóëüôàò öèíêà äëÿ ïðåäóïðåæäåíèÿ åãî äåôèöèòà â îðãàíèçìå;
àíòèãèñòàìèííûå ïðåïàðàòû ïðè êîæíîì çóäå.
Ôèçèîòåðàïèÿ: ïðè öèððîçå ïå÷åíè ôèçèîòåðàïèÿ ïðîòèâîïîêàçàíà.
×òî ìîæåòå ñäåëàòü âû?
ÂÀÆÍÎ!
Ïîëíîñòüþ èñêëþ÷èòå óïîòðåáëåíèå àëêîãîëÿ è ëåêàðñòâåííûõ ïðåïàðàòîâ, âûçûâàþùèõ ïîâðåæäåíèå ïå÷åíè.
Ïðåïàðàòû, êîòîðûå íåëüçÿ ïðèíèìàòü ïðè öèððîçå ïå÷åíè: èíäîìåòàöèí, èáóïðîôåí, èçîíèàçèä, âàëüïðîåâàÿ êèñëîòà, ýðèòðîìèöèí, àìîêñèöèëëèí, êåòîêîíàçîë, õëîðïðîìàçèí, ýçåòèìèáà, àìèíîãëèêîçèäû.
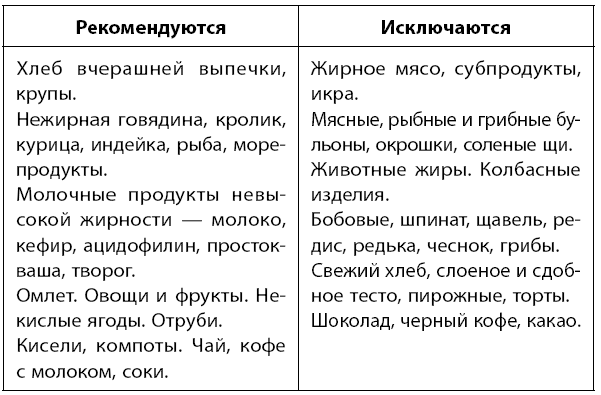
Äèåòà. Äëÿ óëó÷øåíèÿ ìîòîðèêè êèøå÷íèêà è îòòîêà æåë÷è íåîáõîäèìî äðîáíîå ïèòàíèå 56 ðàç â äåíü íåáîëüøèìè ïîðöèÿìè. Óïîòðåáëåíèå ïðîäóêòîâ, áîãàòûõ êëåò÷àòêîé, ïîìîæåò âûâîäèòü èçëèøêè õîëåñòåðèíà. Èñêëþ÷àåòñÿ æàðåíàÿ, æèðíàÿ, êîï÷åíàÿ, îñòðàÿ è ñèëüíî ñîëåíàÿ ïèùà. Ðåêîìåíäóåìûå ñïîñîáû ïðèãîòîâëåíèÿ: âàðêà, íà ïàðó, òóøåíèå.
Ïðàâèëà ïðè îòåêàõ ãîëåíåé è íàêîïëåíèè æèäêîñòè â áðþøíîé ïîëîñòè àñöèòå:
óïîòðåáëÿéòå áîëüøå ïðîäóêòîâ, áîãàòûõ êàëèåì, êóðàãó, èçþì, ÷åðíîñëèâ, êàðòîôåëü, ñåëüäåðåé;
îãðàíè÷üòå ïðèåì ïîâàðåííîé ñîëè äî 0,5 ã â äåíü, æèäêîñòè íå áîëåå 1,5 ë â ñóòêè;
èñêëþ÷èòå èç ðàöèîíà ïðîäóêòû, ñîäåðæàùèå ïèòüåâóþ ñîäó: ïèðîæíûå, áèñêâèòíîå ïå÷åíüå, òîðòû, âûïå÷êà è îáû÷íûé õëåá;
åæåäíåâíî èçìåðÿéòå âåñ òåëà è îáúåì æèâîòà;
ñëåäèòå çà êîëè÷åñòâîì ïðèíèìàåìîé æèäêîñòè è âûäåëÿåìîé ïðè ìî÷åèñïóñêàíèè.
Ôèçè÷åñêàÿ àêòèâíîñòü. Ïðè òå÷åíèè çàáîëåâàíèÿ áåç îñëîæíåíèé ïîëåçíû õîäüáà è ïëàâàíèå.
Ïîäúåì òÿæåñòåé è ôèçè÷åñêèå óïðàæíåíèÿ íà ìûøöû áðþøíîãî ïðåññà ìîãóò âûçâàòü êðîâîòå÷åíèå èç âàðèêîçíî ðàñøèðåííûõ âåí ïèùåâîäà è æåëóäêà. Ïîýòîìó äàííûå íàãðóçêè ïðè öèððîçå ïå÷åíè ïðîòèâîïîêàçàíû.
ÂÀÆÍÎ!
Ïðè âíåçàïíîé ðâîòå, êîòîðàÿ âûãëÿäèò êàê «êîôåéíàÿ ãóùà», è æèäêîì ñòóëå, ïîõîæåì íà «ìàëèíîâîå æåëå», ñîïðîâîæäàþùèìèñÿ ñèëüíîé ñëàáîñòüþ è ãîëîâîêðóæåíèåì, íåçàìåäëèòåëüíî âûçûâàéòå ñëóæáó ñêîðîé ïîìîùè.
Источник

Термином «хронический гепатит С» обозначают хроническое заболевание печени воспалительной природы, обусловленное попаданием в организм вируса гепатита С, продолжающееся 6 месяцев и более. Заболеваемость этой патологией постоянно растет и по данным статистики за 2005 год составляет в России 9.9 на 100 тысяч населения. Общее количество инфицированных в России – более 1 млн 700 тысяч человек.
Болезнь прогрессирует и через несколько лет может трансформироваться в цирроз и даже рак печени.
О том, почему и как возникает хронический гепатит С (или HCV-инфекция), о клинических проявлениях, принципах диагностики и тактике лечения этой патологии, в том числе и о методах физиотерапии, вы узнаете из нашей статьи.
Причины и механизм развития

Возбудителем хронического гепатита С является РНК-содержащий вирус – один из семейства флавивирусов. Ему характерна высокая степень изменчивости по причине мутаций в генах и вероятность инфицирования несколькими типами вируса одновременно.
Ведущий путь передачи инфекции – парентеральный, то есть через кровь. Очень часто HCV-инфекцией страдают инъекционные наркоманы. Реже встречаются половой (5-8 %) и перинатальный (от матери плоду в период беременности или в процессе родов – в 5-6 % случаев) пути передачи.
Попадая в печень, вирус оказывает прямое и иммуноопосредованное повреждающее действие на ее клетки. Также он способен к размножению вне гепатоцитов – это зачастую приводит к развитию системных проявлений болезни, которые мы перечислим ниже.
Если в острую стадию воспалительного процесса организм не отреагировал адекватным иммунным ответом, заболевание хронизируется. К сожалению, это происходит в подавляющем большинстве случаев. Тем не менее, у 15 из 100 зараженных иммунитет все-таки справляется с вирусом, полностью уничтожая его. Длительная же циркуляция ВГС в организме нередко приводит к развитию внепеченочных проявлений болезни и появлению в крови антител к собственным тканям.
Симптомы и течение
Первичное инфицирование вирусом гепатита С выливается в острый гепатит С, который в большинстве случаев протекает абсолютно бессимптомно, а значительно реже – в желтушной форме. До четверти больных выздоравливают сами собой, без постороннего вмешательства, у остальных же развивается хроническая форма этого заболевания.
У трети заболевших печень через несколько десятков лет фиброзируется, развивается цирроз. У трети больных циррозом рано или поздно он трансформируется в рак печени.
Если через полгода после инфицирования ВГС циркуляция его в организме сохраняется, болезнь расценивается как хроническая, вероятность спонтанного выздоровления очень мала.
- Протекает хронический гепатит С, как правило, без каких-либо клинических проявлений.
- Некоторые больные отмечают появление общей слабости, снижение работоспособности, раздражительность, ухудшение аппетита, сна и другие симптомы астенического синдрома.
- Могут иметь место чувство тяжести, дискомфорта, периодически возникающие боли в области правого подреберья, а также ухудшение аппетита, зуд кожных покровов, подташнивание, умеренные боли в суставах и мышцах.
- В четверти случаев определяются проявления болезни внепеченочной локализации – синдром Шегрена, аутоиммунная тромбоцитопения, смешанная криоглобулинемия, красный плоский лишай, порфирия, один из видов гломерулонефрита, В-клеточная лимфома, аутоиммунный тиреоидит. Вовлечение в патологический процесс щитовидной железы или системы крови диагностируется наиболее часто.
Принципы диагностики

Постановка диагноза основана на данных анамнеза, объективного обследования пациента и результатах дополнительных методов диагностики.
- Анамнез (история заболевания) позволяет врачу получить информацию о вероятном пути инфицирования, а в ряде случаев даже о перенесенном ранее остром гепатите С. Важно не упустить сведения о перенесенных ранее переливаниях крови, о возможности наркомании, беспорядочных половых контактах пациента и так далее.
- Объективное обследование на начальной стадии болезни не несет какой-либо информации. Иногда может иметь место незначительное увеличение печени. Если же врач определяет желтуху, покраснение ладоней, сосудистые звездочки на теле больного, увеличение в размерах селезенки, это свидетельствует о декомпенсации (выраженном нарушении) функций печени либо о присоединении к текущему патологическому процессу острого гепатита иной природы.
- Лабораторная диагностика:
- биохимический анализ крови (характерным для HCV является многократное повышение уровня трансаминаз – АсАТ и АлАТ, тем не менее, содержание их в пределах нормальных значений не исключает этот диагноз);
- определение в крови антител к HCV (анти-HCV; их определяют через 2 месяца с момента инфицирования и позднее) и вирусной РНК (она появляется в крови в первые недели после инфицирования);
- определение в крови уровня альфа-фетопротеина в динамике (метод позволяет своевременно диагностировать рак печени).
4. Инструментальные методы исследования:
- УЗИ органов брюшной полости с акцентом на осмотре печени и селезенки (о хроническом воспалительном процессе в печени свидетельствуют повышенная эхогенность органа, уплотнения по ходу его сосудов, а в пользу цирроза скажут увеличенные воротные вены и селезенка);
- биопсия печени (наиболее информативный метод диагностики, позволяющий оценить степень и характер поражения исследуемого органа);
- ФГДС (с целью исключения заболеваний пищевода и желудка, в частности, варикозного расширения вен пищевода, которое может сопутствовать циррозу печени);
- компьютерная томография (применяют в сомнительных случаях для уточнения диагноза и проведения дифференциальной диагностики).
5. Консультации профильных специалистов: гематолога, нефролога, эндокринолога и прочих (при соответствующих внепеченочных проявлениях болезни).
Дифференциальная диагностика
Правильный диагноз чрезвычайно важен. Именно поэтому принципиальным моментом является проведение адекватной дифференциальной диагностики HCV с другими заболеваниями печени. Итак, сходно с данной патологией могут протекать:
- гепатит аутоиммунной природы;
- гемохроматоз;
- алкогольная болезнь печени и другие.
Решающим диагностическим моментом является обнаружение в крови пациента HCV-РНК и анти-HCV.
Тактика лечения
 Питание при гепатите должно быть сбалансированным с ограничением жирной и жареной пищи.
Питание при гепатите должно быть сбалансированным с ограничением жирной и жареной пищи.
Целью лечения хронического гепатита С является подавление размножения вируса и введение болезни в стадию ремиссии.
- Прежде всего больному показан постельный либо полупостельный режим. Какой именно – зависит от состояния больного и решения лечащего врача.
- Второй момент – правильное питание. Диета должна быть сбалансированной и полноценной с непременным исключением алкоголя. Также следует ограничить употребление жареных, жирных, копченых и консервированных продуктов – все они раздражают желчевыводящие пути.
- Противовирусная терапия должна быть назначена всем больным с высокой активностью воспалительного процесса (когда в крови обнаруживается вирусная РНК, уровень АлАТ повышен, биопсия определяет наличие хронического гепатита умеренной или тяжелой степени). Применяют пегилированные интерфероны подкожно по 1 инъекции в неделю самостоятельно или в комбинации с рибавирином. Продолжительность терапии варьируется от 6 до 12 месяцев и зависит от генотипа вируса, вызвавшего заболевание. Через 12 недель с момента начала приема препаратов проводят контрольный анализ вирусной РНК. Если она обнаруживается, тактику лечения следует изменить.
У больных с низкой активностью патологического процесса (болезнь протекает продолжительное время, гистология определяет минимальную активность воспаления, уровень трансаминаз не выходит за границы нормы) проводить антивирусную терапию нецелесообразно.
 Получая противовирусные препараты, больные HCV должны периодически проходить обследование. Оно позволяет оценить динамику заболевания, эффективность терапии, наличие-отсутствие побочных реакций и осложнений патологического процесса. Врач назначит ему:
Получая противовирусные препараты, больные HCV должны периодически проходить обследование. Оно позволяет оценить динамику заболевания, эффективность терапии, наличие-отсутствие побочных реакций и осложнений патологического процесса. Врач назначит ему:
- общий анализ крови (на первой, второй, четвертой, восьмой и двенадцатой неделях, затем 1 раз в месяц);
- определение уровня в крови трансаминаз (1 раз в месяц, на третий и шестой месяц после окончания терапии);
- определение титра вирусной РНК (на третьем, шестом месяце лечения, в самом конце курса и через полгода после окончания приема лекарственных средств);
- определение уровня в крови ТТГ (1 раз в 6 месяцев и через полгода после завершения терапии).
Физиотерапия
К назначению физиопроцедур при гепатите С следует подходить осторожно. Если имеет место активный воспалительный процесс, физиолечение противопоказано. При слабой или умеренной активности воспаления больному могут быть назначены лазеротерапия, импульсная магнитотерапия, КВЧ в биорезонансном режиме воздействия, оксигенобаротерапия, оксигенотерапия.
Используемые физиопроцедуры направлены на уменьшение воспаления и явлений диспепсии, активацию обменных процессов в клетках печени.
- Импульсная терапия применяется по сканирующей методике. Воздействие продолжают в течение 15-20 минут. Проводят процедуры каждый день курсом в 10 сеансов.
- Инфракрасная лазеротерапия по сканирующей методике. Воздействуют каждый день по 10 минут курсом в 10 сеансов. Эффективно снижает активность воспалительного процесса.
- КВЧ-терапию применяют контактно на область печени. Воздействуют по 20-30 минут 1 раз в день курсом в 15 сеансов.
- Электрофорез витаминов группы В и аскорбиновой кислоты на зону печени. Применяют при хроническом гепатите С с минимальной степенью активности. Длится процедура до 20 минут, проводят терапию 1 раз в день курсом в 10-12 воздействий.
- Оксигенобаротерапия. Проводят терапию в барокамере под давлением 1400 Па. Воздействуют в течение получаса-часа, 1 раз в 2 дня, курсом в 10 процедур. При вдыхании больным воздушной смеси с высоким давлением в ней кислорода активизируется ряд физиологических процессов, в результате которых в организме, а значит, и непосредственно в печени, улучшается метаболизм, а также угнетается интенсивность иммунного ответа к различным антигенам.
- Оксигенотерапия. Ее проводят циклами вдыхания по 15 минут поочередно кислорода и воздуха. Продолжительность сеансов, проводимых каждый день, составляет от 1 до 2 часов с двумя-тремя пятиминутными перерывами. Курс лечения – 10 воздействий. Повторить лечение рекомендуется через 2-4 месяца. Метод устраняет кислородное голодание тканей.
При циррозе печени, асците, явлениях портальной гипертензии, кровотечениях и анемии физиолечение категорически противопоказано.
Санаторно-курортное лечение
Лица, страдающие хроническим гепатитом С в неактивной фазе заболевания, с минимальным отклонением от нормы АсАТ и АлАТ, могут быть направлены на климато- и бальнеолечебные курорты. Противопоказания к данному виду терапии аналогичны таковым к физиолечению.
Прогноз болезни
У 3-4 из 5 лиц, инфицированных вирусом гепатита С, развивается хроническое воспаление печени со стойким повышением АсАТ и АлАТ и наличием вирусной РНК в крови. У каждого пятого больного HCV в течение 20 лет развивается цирроз печени. После того, как возникла эта патология, в течение 20 лет умирает 1 из 5 заболевших.
Также это заболевание может протекать практически бессимптомно, с отсутствием признаков его прогрессирования.
Человеку, страдающему хроническим гепатитом С, следует знать, что его болезнь не является абсолютно смертельной, что это зависит от многих факторов, часть из которых в его силах устранить. Так, ему следует полноценно питаться, соблюдать режим труда и отдыха, полностью отказаться от употребления алкоголя.
Также больному необходимо помнить, что он опасен в отношении своей болезни для окружающих его людей. Чтобы не передать инфекцию им, он должен:
- отказаться от донорства, татуирования, пирсинга;
- иметь личную зубную щетку, бритву, принадлежности для маникюра;
- избегать незащищенных презервативом половых контактов.
Заключение
Хронический гепатит С – заболевание, грозное тем, что в течение многих лет может протекать бессимптомно и проявляться уже тогда, когда изменения в печени необратимы. Лечение его включает в себя соблюдение диеты и прием противовирусных препаратов, который в зависимости от типа вируса продолжается, как правило, от 6 до 12 месяцев. При небольшой активности воспаления для лечения гепатита может быть использована физиотерапия, методики которой помогают устранить воспалительный процесс и улучшить обмен веществ в клетках печени. Также при удовлетворительном состоянии больного и минимальном отклонении от нормы печеночных проб ему показано санаторно-курортное лечение на бальнео- и климатолечебных курортах.
Хронический гепатит С во многих случаях не фатален, к тому же диагноз, выставленный на ранней стадии болезни, значительно улучшает прогноз.
Познавательный фильм на тему «Гепатит С: вирус, симптомы, диагностика и лечение»:
Источник


