Хронический гепатит в у подростка
В последнее время значительно увеличилось количество пациентов с вирусными поражениями печени. Ситуация опасна тем, что часто диагностируется гепатит В у детей и не всегда своевременно. Плазма или кровь перелитые в больнице, различные инфекции, больная мама, зараженный инструментарий, это лишь часть того, что может стать причиной заражения.
Ваш ребенок когда-нибудь жаловался на боли в правом боку?
ДаНет
Опасность данного заболевания в том, что оно может протекать бессимптомно на первых стадиях. Поэтому выявить источник заражения не часто представляется возможным.
Что такое гепатит В?
Гепатит В – вирусное заболевание, которое передается от носителя через кровь, слюну. Инфицироваться может новорожденный от больной матери, из-за травмы слизистых или во время прививки еще в роддоме, если она была сделана не совсем стерильными инструментами.
Вирусный гепатит В у детей опасен тем, что затрагивает не только клетки печени. С током зараженной крови поражению вирусом подвержены другие внутренние органы. Это наиболее опасный вид гепатита, особенно для детей. Вирус паразитирует только в человеческом организме, дети могут заразиться еще в утробе матери. Предупредить заражение и развитие заболевания поможет своевременная вакцинация.
Причины гепатита В у детей
Носителями вируса гепатита Б являются зараженные люди, которые часто не подозревают о наличии у себя опасного заболевания. Инфицирование происходит несколькими путями:
- внутриутробно (трансплацентарный путь);
- во время родов (интранатальный);
- послеродовой (постнатальный).
У детей старшего возраста заражение происходит бытовым способом. Через общие полотенца, предметы личной гигиены. Вероятность заражения высока у подростков из-за пристрастия к наркотикам и неразборчивым половым отношениям.
Детская иммунная система несовершенна, поэтому вирус беспрепятственно распространяется с током крови. Часто заболевание протекает бессимптомно и только уже у взрослого человека могут быть выявлены рубцы на печени, которые свидетельствуют о перенесенном заболевании.
Хроническая форма заболевания делает из человека потенциального носителя вируса. Но в большинстве случаев признаки гепатита В у детей проходят быстро, при условии своевременно проведенного лечения, и такие пациенты уже имеют стойкий иммунитет.
Симптомы гепатита В у детей
Инкубационный период достаточно длительный – от 2 до 4 месяцев. Иногда симптомы проявляются раньше. Это зависит от возраста, дозы вируса и путей, через которое произошло заражение детей. Чем они младше, тем меньше длиться инкубационный период. За это время характерные признаки отсутствуют, но могут быть выявлены маркеры в крови, а также активность ферментов печени.
У детей процесс развития заболевания делится на несколько периодов:
- инкубационный;
- преджелтушный;
- желтушный;
- реконвалесценция.
Явные признаки гепатита у детей проявляются в преджелтушный период и характеризуются:
- высокой температурой;
- болью в животе;
- вялостью;
- сыпью на коже;
- отсутствием аппетита;
- вздутием живота;
- рвотой, диареей.
Немного позже возможно проявление уже более характерных признаков:
- моча становится темной, а кал светлым;
- кожа и склеры приобретают желтый оттенок;
- в районе печени появляется боль;
- усиливается рвота;
- температура повышается;
- печень увеличивается в размере;
- иногда возможно понижение давления.
При своевременной диагностике и лечении болезнь у детей быстро переходит в стадию реконвалесценции, состояние постепенно нормализуется. Патология опасна для грудничков, так как у них заболевание протекает в тяжелой форме. Поэтому не исключен летальный исход.
Диагностика
Гепатит В сложно диагностируется, так как его тяжело отличить от других видов данной патологии. Сделать это можно на основании данных лабораторного обследования. Опытный педиатр делает предположение на основании:
- первичного осмотра детей;
- составления анамнеза (условия жизни, окружение, заболевания, перенесенные родителями);
- лабораторных исследований крови, мочи.
Врачом могут быть назначены дополнительные методы диагностики. Это УЗИ печени, биопсия, сцинитиграфия (уровень кровоснабжение печени, ее размеры, возможное наличие новообразований у детей).
Лечение гепатита В у детей
Больной с острым или хроническим гепатитом В помещается в стационарное инфекционное отделение. Постельный режим рекомендован на весь период лечения. Назначается специальная диета и питье, достаточно обильное.
Медикаментозная терапия предполагает:
- витаминные препараты (гр. А, С, А, Е);
- спазмолитики (Дротаверин, Папаверин);
- желчегонные;
- гепатопротекторы;
- Интерферон;
- Альбумин;
- плазменные препараты.
После того, как лечение гепатита В у детей закончено, каждые три месяца на протяжении одного года проводится контроль состояния пациента. Немаловажная роль отводится родителям, которые ведут учет состояния своих детей. Осмотр кожи, контроль над повышением температуры тела, особенно до субфебрильной (лихорадка), наблюдение за цветом мочи и кала.
Профилактика и прогноз при гепатите В у детей
Если заболевание было выявлено своевременно, проведено должное лечение, обеспечен уход при гепатите, то прогноз благоприятный. Летальные случаи фиксируются крайне редко. Переход заболевания в хроническую форму случается редко. Дальнейшая жизнь, после перенесенного заболевания, сопровождается стойким иммунитетом.
Для этого заболевания возможны осложнения в виде:
- желтухи;
- хронического гепатита;
- карциномы;
- онкологи.
Если у детей диагностируется онкология, то летально заболевание заканчивается в 75 случаях из 100.
Наиболее надежной профилактикой была и остается вакцинация, которую проводят трехкратно:
- в первые после рождения дни;
- через месяц после рождения;
- после достижения полугодовалого возраста.
Хорошо, если дети посещают детский сад, где регулярно проводится профилактика гепатита В детском дошкольном учреждении. Это обязательное условие для медперсонала, которое требует:
- обязательное мытье рук перед едой, после прогулки;
- вода для питья должна быть кипяченая или бутилированная;
- все овощи, фрукты подвергаются тщательному мытью и предварительной термической обработке;
- все блюда готовятся строго по установленному времени;
- контролировать сроки и условия хранения продуктов;
- запрещать детям пользоваться чужими полотенцами, средствами личной гигиены;
- регулярно подвергать специальной обработке все игрушки. Предметы обихода.
О таких профилактических мерах должны помнить родители. Не отказываться от вакцинации. Дети, перенесшие заболевание, должны придерживаться назначенной диеты. Полностью исключить из рациона:
- жареное;
- острое;
- перченое;
- газированные сладкие напитки.
Все блюда должны готовится на пару или запекаться в духовке.
Еще в 2015 году ВОЗ опубликовала специальные принципы, которые регламентируют профилактические меры по предотвращению заболеваний печени. Среди основных пунктов можно выделить:
- использование специальных диагностических тестов;
- особое внимание к пациентам, перенесших патологию;
- использование нуклеотидных препаратов для детей от 2-х до 11 лет;
- повышение способов осведомленности населения;
- регулярные профилактические мероприятия.
Соблюдение несложных правил личной гигиены, питания помогут избежать этого сложного заболевания и сохранить здоровье детей для полноценной дальнейшей жизни.
( 2 оценки, среднее 5 из 5 )
Источник
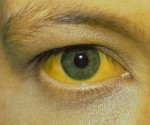
Гепатит В у детей – инфекционное поражение печеночной паренхимы, вызываемое гепатотропным вирусом типа В. Специфические проявления гепатита В у детей развиваются в желтушном периоде, когда появляется потемнение мочи, обесцвечивание кала, желтая окраска глазных склер, слизистых и кожных покровов, тяжесть и боль в правом подреберье. Диагностика гепатита В у детей проводится на основании клинико-лабораторных данных (симптоматики, биохимического анализа крови, определения маркеров). Базовая терапия гепатита В у детей включает диету, интерферонотерапию, дезинтоксикационную терапию, назначение гепатопротекторов, сорбентов, витаминов; в тяжелых случаях – плазмаферез и гемосорбцию.
Общие сведения
Гепатит В у детей (парентеральный или сывороточный гепатит) – специфическое вирусное воспаление печени, протекающее в острой или хронической форме. Возбудителем гепатита В у детей является ДНК-содержащий вирус, высоко патогенный и чрезвычайно устойчивый к воздействиям окружающей среды. При инфицировании ребенка вирусом гепатита В в перинатальном периоде или грудном возрасте вероятность хронического поражения печени возрастает до 70-90%. У 20-35% людей, инфицированных гепатитом В в детстве, в дальнейшем развивается цирроз печени или первичная гепатоцеллюлярная карцинома. Профилактика и повышение эффективности лечения гепатита В у детей служит одной из приоритетных задач педиатрии.
Причины гепатита В у детей
Гепатит В у детей является типичной антропонозной инфекцией; источником заражения выступают как больные люди, так и вирусоносители. Основными путями инфицирования детей гепатитом В служат трансплацентарный (внутриутробное заражение), интранатальный (в процессе родов), постнатальный (послеродовый).
Трансплацентарный путь передачи реализуется в 6-8 % всех зафиксированных случаев. Особенно часто инфицирование плода происходит на фоне фетоплацентарной недостаточности и отслойки плаценты. Внутриутробное инфицирование плода вирусом гепатита В грозит преждевременными родами. Интранатальная передача вируса гепатита В у детей (около 90%) обусловлена контактом ребенка с биологическими жидкостями и кровью инфицированной матери при прохождении по родовым путям. Постнатальное заражение ребенка происходит в процессе кормления грудью или ухода за младенцем: при нарушении целостности кожи и слизистых оболочек у ребенка, тесном контакте с инфицированной матерью, выделении вируса с кровью из трещин сосков.
В более старшем возрасте заражение детей гепатитом В может происходить при использовании общих полотенец, мочалок, зубных щеток и др. предметов гигиены, а также половым путем (у подростков). Не исключается возможность инфицирования детей гепатитом В при проведении гемотрансфузии, инвазивных лечебно-диагностических процедур. Риск развития гепатита В повышен у детей, находящихся на почечном диализе. Высока вероятность инфицирования среди подростков-наркоманов, использующих общие иглы и шприцы.
Незрелость иммунной системы детей обусловливает быстрое распространение вируса гепатита В через жидкие среды организма и поражение паренхимы печени. Обычно острая форма гепатита В у детей протекает быстро и заканчивается выздоровлением с выработкой стойкого пожизненного иммунитета к вирусу. При латентном, бессимптомном течении гепатита В у детей во взрослом возрасте может быть случайно выявлено рубцовое изменение ткани печени. Дети с хроническим гепатитом В являются пожизненными вирусоносителями.
Симптомы гепатита В у детей
Циклическое течение гепатита В у детей включает инкубационный (латентный), преджелтушный, желтушный периоды и период реконвалесценции.
Продолжительность инкубационного периода составляет 2-4 месяца и определяется инфицирующей дозой, путем заражения и возрастом ребенка. В случае переливания инфицированных компонентов крови длительность латентного течения гепатита В у ребенка уменьшается до 1,5-2 месяцев, при других путях заражения может увеличиваться до 4-6 месяцев. Чем меньше возраст ребенка, тем непродолжительнее инкубационный период. На данном этапе клинические проявления гепатита отсутствуют, однако в конце периода в крови обнаруживаются маркеры гепатита В (НВsAg, НВeAg, анти-НВсAg IgM) и высокая активность печеночных ферментов.
В преджелтушном периоде, который длится от нескольких часов до 2-3 недель, преобладает общая инфекционная астения (слабость, вялость), миалгии и артралгии, кожные высыпания, абдоминальный синдром, срыгивания, рвота, снижение аппетита, метеоризм, понос. Иногда первыми клиническими признаками гепатита В у детей служат потемнение мочи и обесцвечивание кала. В крови отмечается повышенный уровень трансаминаз и прямого билирубина, обнаруживается ДНК вируса.
Период желтухи при гепатите В у детей может длиться от 7-10 дней до 1,5-2 месяцев. Появлению желтухи во всех случаях предшествует изменение цвета мочи и кала. Интенсивность желтушного окрашивания кожи и видимых слизистых оболочек нарастает в течение 7 дней и сохраняется еще 1-2 недели. В отличие от гепатита А, при гепатите В с появлением желтухи обще состояние не улучшается, а интоксикационный синдром, напротив, усиливается: температура тела повышается до 38°С, нарастает вялость, заторможенность, адинамия. У детей с гепатитом В может отмечаться появление пятнисто-папулезной сыпи на коже, артериальная гипотония, увеличение размеров печени, иногда – селезенки. На высоте желтушного периода в крови регистрируется максимальная активность трансаминаз, снижение ПТИ, гипоальбуминемия.
При благоприятном течении гепатита В у детей заболевание оканчивается периодом реконвалесценции, который продолжается 3-4 месяца. Постепенно исчезает желтуха, нормализуется аппетит, сон, активность, показатели крови. Гепатит В у детей может иметь острое (до 3 мес.), затяжное (до 6 мес.) и хроническое (более 6 мес.) течение.
У грудных детей преобладают среднетяжелые и тяжелые формы гепатита В, возможны летальные исходы вследствие злокачественного течения заболевания. В последнем случае у детей быстро нарастает картина печеночной энцефалопатии, печеночной недостаточности, развивается печеночная кома.
Диагностика гепатита В у детей
Постановке обоснованного диагноза способствует осмотр ребенка педиатром и детским инфекционистом, анализ сведений о развитии и течении заболевания (цикличность, характерная симптоматика), эпидемиологический анамнез (предшествующие гемотрансфузии, инъекции, инвазивные манипуляции, операции) и т. п.
Основная роль в диагностике гепатита В у детей принадлежит лабораторным методам: обнаружению маркеров (HBsAg, HBeAg, анти-HBs, анти-НВе, анти-НВс), изменению биохимических показателей крови (повышению уровня билирубина и увеличению активности трансфераз).
При подозрении на гепатит В у детей в преджелтушном периоде следует исключить грипп, ОРВИ, пищевые токсикоинфекции, артрит; в желтушном периоде — вирусные гепатиты А, С, Е, желтую лихорадку, инфекционный мононуклеоз, цитомегаловирусную инфекцию, синдром Жильбера, ЖКБ, холангит, панкреатит, цирроз печени и пр. С целью дифференциальной диагностики дополнительно проводятся МР холангиография, УЗИ печени и желчного пузыря, сцинтиграфия печени, пункционная биопсия печени.
Лечение гепатита В у детей
Дети с диагностированным гепатитом В подлежат госпитализации в инфекционное отделение. В течение всего желтушного периода показан постельный режим, затем – щадящий режим. Назначается диета (стол №5 по Певзнеру) с преобладанием молочно-растительной, механически и химически щадящей пищей, обильное питье.
Базисная лекарственная терапия гепатита В у детей включает витамины групп В, С, А, Е; спазмолитики (папаверин, дротаверин), гепатопротекторы, желчегонные средства. При тяжелых формах гепатита В у детей показаны интерфероны, дезинтоксикационная терапия, трансфузии плазмы и альбумина, при необходимости — глюкокортикоиды, гепарин, мочегонные препараты, плазмаферез, гемосорбция.
Диспансерное наблюдение реконвалесцентов проводится в течение 1 года (каждые 3 месяца) с осмотром кожи и видимых слизистых, определением размеров печени и селезенки, оценкой цвета мочи и кала, определением лабораторных показателей. Детям, перенесшим гепатит В, рекомендуется санаторное лечение в учреждениях гастроэнтерологического профиля.
Прогноз и профилактика гепатита В у детей
Типичные формы гепатита В у детей, как правило, заканчиваются выздоровлением. Переход в хроническую форму отмечается в 2-18% случаев. Перенесенный в детстве гепатит В сопровождается формированием стойкого пожизненного иммунитета.
Осложнениями гепатита В у детей могут являться хронический гепатит или цирроз печени, резко повышающие риски развития гепатоцеллюлярной карциномы во взрослом возрасте. При злокачественном течении гепатита В у детей летальность крайне высока (75%).
Самым надежным способом профилактики гепатита В у детей является вакцинация, которая осуществляется трехкратно: в первые сутки после рождения ребенка, 1 и 6 месяцев жизни рекомбинантными вакцинами Регевак, Энджерикс В, Эувакс В, Комбиотех и др. Вакцинация против гепатита В обеспечивает 95% защиту от инфекции на 15 лет.
Неспецифическая профилактика гепатита В у детей предполагает использование одноразового медицинского инструментария, тщательную обработку и стерилизацию многоразовых инструментов, обследование доноров, проведение трансфузионной терапии по строгим показаниям.
Источник
Проблема хронического гепатита В (ХГВ) у детей и подростков в последние годы приобретает в нашей стране всё большую актуальность, выходя за рамки чисто медицинской и социально–значимой.
По данным Г.Г. Онищенко (2001 г.), число больных гепатитом В за последние 5 лет удвоилось, причем 60–85% из них приходится на долю подростков 15–19 лет.
Согласно современным воззрениям, ХГВ – это прежде всего хроническая вирусная инфекция. Составляющий основу его патогенеза каскад иммуноопосредованных и иммунопатологических реакций вызывается и поддерживается вирусной персистенцией. В связи с этим репликативной активностью вируса предопределяются степень и темпы фиброзирования печени и исходы ХГВ в цирроз и гепатокарци ному.
Последние, не успевая развиться в детском возрасте, нередко настигают больных в молодые годы. Так, по данным Е. Sokae et al. (2001 г.), 42% взрослых пациентов имеют истоки ХГВ в детстве. Через 16–21 год наблюдения в Японии T. Fujisawa et al. (2000 г.) гепатокарциома зарегистрирована у 3,8% детей с ХГВ.
В соответствии с этим основной задачей лечения ХГВ является снижение вирусной нагрузки вплоть до элиминации возбудителя или снижения его репликативной активности до неопределяемого уровня.
Основу противовирусной терапии ХГВ составляет применение интерферонов (Роферон–А и др.).
Для противовирусного лечения ХГ используются в основном a–интерфероны (a–ИФН), к которым принадлежит и наиболее часто применяемый у детей Роферон–А. Биологическая активность a–ИФН состоит в прямом противовирусном и иммуномодулирующем действии. Непосредственный противовирусный эффект осуществляется через ингибирующее влияние на синтез вирусной ДНК с помощью активации ряда ферментов, в т.ч. 2’–5’–олигоаденилатсинтетазы и РНК–зависимой протеинкиназы, приводящих к подавлению синтеза вирусного белка. Иммуномоделирующее действие заключается в повышении клеточного иммунного ответа за счет стимуляции активности цитотоксических Т–клеток и естественных киллеров и повышения продукции цитокинов Т–лимфоцитами и макрофагами. Повышение эксперсии HLA–антигенов на мембранах пораженных вирусом клеток стимулирует презентацию антигена иммунокомпетентным клеткам, участвующим в противовирусном иммунитете.
Огромное значение имеет также показанное в последние годы антифибротическое действие ИФН, проявляющееся в приостановке прогрессирования или даже уменьшении выраженности фиброза в печени.
В связи с этим формулируются основные задачи ИФН–терапии ХГВ:
- подавление активной вирусной репликации
- нормализация активности трансаминаз
- уменьшение активности хронического гепатита
- предупреждение прогрессирования в цирроз печени и гепатоцеллюлярную карциному.
Успех лечения зависит от ряда факторов, так называемых «предикторов эффективности» (табл. 2). Учет предикторов обязателен и позволяет уже на старте составить представление о шансах на успех терапии.
Показания к ИФН–терапии ХГВ:
– обнаружение ДНК ВГВ в ПЦР
– обнаружение ДНК ВГВ в ПЦР
– АЛТ больше или равно 1,5–2N
– наличие некро–воспалительных изменений и фиброза в пунктате печени.
У детей с нормальной активностью АЛТ решение о целесообразности применения ИФН принимается особенно взвешено, в индивидуальном порядке и только при наличии данных пункционной биопсии печени, подтверждающих гистологическую активность и фиброз.
Противопоказания к ИФН–терапии представлены в таблице 3.
Выявление и тщательный учет противопоказаний перед началом терапии обязательны. Для этого необходимо:
– целенаправленно собрать анамнез;
– оценить общее состояние ребенка на момент начала лечения;
– сделать клинический анализ крови, включающий подсчет тромбоцитов;
– исследовать состояние щитовидной железы (УЗИ органа, определение уровня тиреотропного гормона ТТГ и анти–тиреоглобулина).
Режимы ИФН–терапии (способ введения, дозы, схема, длительность курсов):
Выбор режима лечения осуществляется индивидуально для каждого пациента, но с учетом принятых стандартных доз и схем, а также особенностей пациента (возраст, росто–весовые показатели, предикторы эффективности и т. д).
Стандартный режим ИФН–терапии ХГВ у детей и подростков: 5 млн МЕ/м2 х 3 раза в неделю 6 месяцев (введение п/к или в/м).
Если учет предикторов предполагает низкие шансы на успех терапии (например, мальчик с «вертикальным» путем передачи вируса, продолжительность заболевания более 5 лет, невысокая исходная активность АЛТ с высокой 2.000.000 копий/мл вирусной нагрузкой, мутантный – HBeAg – негативный штамм вируса и выраженная иммуносупрессия), режим лечения может изначально быть более итенсивным:
– увеличение дозы за счет ежедневного введения ИФН в течение первых 4–6 недель
– удлинение курса лечения до 12 мес.
В ходе и в конце курса лечения проводится оценка его эффективности (международные критерии и термины для этой оценки приведены в таблице 4).
Необходимость интенсификации ИФН–терапии у детей требует особенно щадящего подхода к способу его введения. В связи с этим заслуживает внимания новая форма препарата Роферон–А (интерферона a–2а) – многодозный картридж, содержащий готовый раствор без альбумина, что полностью исключает его контаминацию вирусами или их частицами. Картридж применяется со шприц–ручкой Роферон–Пен, которая обладает следующими преимуществами:
– позволяет точно и просто подбирать и модифицировать дозу Роферона–А (от 0,5 до 9,0 млн. МЕ с шагом 0,5 млн. МЕ) без потери препарата;
– позволяет делать инъекцию практически в любых условиях;
– может храниться при комнатной температуре в течение 28 дней с момента первой инъекции;
– маленький инъекционный объем и размер иглы значительно снижают болевые ощущения при инъекции;
– обеспечивает гарантию стерильности и чистоты вводимого препарата (благодаря смене иглы после каждой инъекции, наличию индивидуальной шприц–ручки для каждого больного и невозможности введения других лекарственных препаратов с помощью шприц–ручки).
Эффективность ИФН–терапии (А.Р. Рейзис, 2002, F. Bortolotty, 2002, E. Sokal, 1998) в значительной мере зависит от применяемых режимов и категории больных. Частота полной первичной ремиссии: (ППР) – 20–58% (средняя 35,5%), что достоверно выше, чем спонтанная ремиссия у нелеченных детей – 8–17% (средняя 11,4%).
Успех лечения зависит от применяемых доз ИФН: от 5,26% ПСР при дозе 3 млн МЕ/м2 до 21–33% у детей, получавших 5 млн МЕ/м2 , и 60% – с дозой 10 МЕ/м2 . Однако применение столь высоких доз не получило распространения и одобрения в связи со значительным возрастанием побочных эффектов.
У детей, не ответивших на 1 курс лечения препаратами ИФН или при возникновении рецидива после его отмены, может быть рекомендован повторный курс в тех же или более высоких дозах. Повторный курс приводит к успеху у 22,2–45,8% пациентов.
Наряду с контролем эффективности необходим тщательный учет побочных эффектов ИФН–терапии (контроль безопасности). Перечень и частота побочных реакций представлены в таблице 1.
В целом побочные реакции ИФН–терапии у детей часты, но обратимы и не слишком тяжелы. Частота и выраженность побочных эффектов зависят от возраста детей и дозы препарата. В первую очередь это касается изменений в составе крови и похудения. Наиболее выражены они у детей до 5 лет при применении доз выше 5 млн МЕ/м2 х 3 р/нед. Учитывая частоту и выраженность гриппоподобных явлений, рекомендуется первые 3–5 инъекций проводить в стационаре.
Контроль эффективности и безопасности осуществляется с 1–го дня в течение всего курса лечения:
– целенаправленный сбор сведений о возможных побочных эффектах;
– клинческий анализ крови + тромбоциты – 1–й мес. лечения 2–3 раза, затем ежемесячно;
– биохимический анализ крови (билирубин, АЛТ, АСТ, ЩФ, белок и фракции, мочевина, креатинин) – 1 раз в месяц;
– вирусологический контроль (HBsAg, HВeAg, анти–HBe, ДНК ВГВ в ПЦР) – 1 раз в 3 месяца.
Соотношение прямого и побочного действия ИФН – основа индивидуальной стратегии противовирусного лечения, коррекции стандартных стартовых доз и схем лечения Т.е. в ходе лечения врач регулирует дозы ИФН и кратность его введения (ежедневно, через день, 3 раза в неделю) в зависимости от переносимости препарата (выраженность побочных эффектов) и его эффективности. При удовлетворительной переносимости и недостаточной эффективности дозы и кратность введения могут быть увеличены и наоборот.
Пациентам в возрасте до 2–3 лет, которым по международным стандартам терапии с п/к или в/м введением ИФН не показана, в нашей стране назначается отечественный a2–ИНФ с витаминами Е и С ректально в дозах 50–100 тыс. МЕ/кг/сутки 3 раза в неделю.
Препарат хорошо переносится: небольшие побочные эффекты (субфебрилитет, возбудимость, тахикардия и др.) редки, слабо выражены и возникают, как правило, при превышении доз.
Однако по эффективности ректальное введение ИФН значительно уступает парентеральному. Возможно, это связано с тем, что препарат действует, скорее, как интерфероноген, чем как экзогенно вводимый ИФН, т.к. всасывание из прямой кишки в неизменном виде крупной молекулы белка, каким является ИФН, маловероятно. Являясь основой противовирусного лечения ХГВ, ИФН–терапия все же не решает всех его проблем.
Для противовирусной терапии при ХВГ в последние годы применяется препарат ламивудин. Указанный препарат был синтезирован, как ингибитор вируса иммунодефицита человека (ВИЧ), и в настоящее время является одним из основных в базисной терапии ВИЧ–инфекции. Его действие основано на угнетении обратной транскриптазы ретровирусов, к которым примыкает вирус гепатита В (ВГВ), обладающий способностью использовать для своего размножения механизм обратной транскрипции. В результате ламивудин оказывает мощное подавляющее действие на репликацию ВГВ, прекращая сборку вириона в течение 24 часов после приема. Ежедневное применение препарата внутрь ведет к быстрому (в течение первых 3–4 недель) снижению вирусной нагрузки, выражающемуся в многократном уменьшении концентрации ДНК ВГВ в сыворотке крови вплоть до неопределяемого уровня. Параллельно этому наблюдается падение активности АЛТ до нормальных величин. Несколько позже происходит элиминация HBeAg и появление анти–HBe (так называемая сероконверсия) у значительного числа больных.
Все эти благоприятные сдвиги сопровождаются улучшением гистологической картины в печени, снижением не менее чем на 2 пункта индекса гистологической активности по шкале Knodejj, а также уменьшением фиброза.
Важным аспектом применения ламивудина при ХГВ является его эффективность при инфицировании pre–cor–мутантным (HBeAg–негативным) штаммом ВГВ, при котором другие противовирусные средства, в т.ч. интерфероны, как указывалось выше, менее эффективны. По некоторым данным, противовирусное действие ламивудина у пациентов с мутантным HBeAg–негативным штаммом даже выше, чем с так называемым «диким» штаммом ВГВ.
Режим лечения:
Доза ламивудина рекомендуется для детей, 3 мг/кг/сут.
Прием внутрь 1 раз в сутки, строго ежедневно.
Длительность лечения 12–18 месяцев.
Показания к терапии ламивудином:
– инфекция pre–cor–мутантным штаммом вируса гепатита В (отсутствие HBeAg, обнаружение анти– HBe при повышенной активности АЛТ и наличие ДНК ВГВ)
– тяжелый (в т.ч. декомпенсированный) цирроз печени на фоне сохраняющейся репликации ВГВ
– внепеченочные проявления ХГВ.
Лечение ламивудином возможно и эффективно и в этих наиболее сложных случаях:
– в отношении цитолиза гепатоцитов – снижение активности АЛТ у большинства детей, в т.ч. нормализация у 74%;
– собственно противовирусное действие – уменьшение вирусной нагрузки не менее чем на 2–5 порядков (в 100–100 000 раз) почти у всех (96,2%), в том числе у половины (51,8%) до неопределяемых значений;
– снижение индекса гистологической активности и фиброза в ткани печени по данным пункционной биопсии.
Эффект лечения, как антицитолитический (снижение активности АЛТ), так и противовирусный (снижение вирусной нагрузки), отмечается уже в первые 1–3 месяца применения препарата, но нарастает с его длительностью и достигает максимума к 12 мес. от начала терапии.
В наибольшей степени это относится к противовирусному действию: снижение вирусной нагрузки на 2–5 порядков обнаруживается у половины детей уже через 1–3 мес. от начала лечения, через 6–9 мес. – у 69,2%, а к 12 мес. преобладающим (83,4%) становится падение числа копий ДНК ВГВ до неопределяемого уровня.
Возможно, это объясняется тем, что на сероконверсию ламивудин оказывает лишь косвенное (через снижение вирусной нагрузки) воздействие. Однако это несущественно в случае ХГВ, вызванного HBeAg – негативным штаммом вируса.
Отрицательной стороной применения ламивудина является так называемый «синдром рикошета» – возврат активности АЛТ и вирусной репликации по окончании приема препарата. Однако он возникает тем реже, чем дольше продолжается терапия, которую в настоящее время рекомендуется продлевать. Терапия может быть продолжена больше 12 мес. в случаях, когда при HBeAg–позитивном ХГВ не происходит сероконверсии.
В результате длительного применения препарата иногда возникает генетически измененный YМДД штамм, теряющий чувствительность к ламивудину и способный размножаться в его присутствии. Показано, что этот штамм размножается не так активно, как «дикий» штамм ВГВ, однако его появление и доминирование сопровождается повышением активности АЛТ на фоне продолжающегося лечения.
Последнее может рассматриваться, как косвенный признак произошедшей мутации. К счастью, YМДД–мутация не носит стойкого характера. Перерыв в лечении на 2–3 мес. восстанавливает доминирующее положение «дикого» штамма и чувствительность к ламивудину.
Частота возникновения мутантного YМДД штамма колеблется у взрослых пациентов в пределах 14–32%. У детей предполагаемая частота YМДД–мутациии – 7–8% через 6–9 мес. от начала лечения и 8–12% – к окончанию годичного курса. Перерыв в лечении на 3 мес. приводит к нормализации активности АЛТ, после чего прием ламивудина может быть возобновлен. YМДД не исключает успешного лечения ХГВ.
Переносимость ламивудина при монотерапии удовлетворительная, изредка бывают боли в животе, головные боли 3–4% (не чаще, чем в группе плацебо).
Комбинация ИФН–терапии с ламивудином считается у детей многообещающей (F. Bortolotti 2002 г.), но изучена еще недостаточно и требует дальнейшего внимательного исследования.
Таким образом, противовирусная терапия – главный и важнейший компонент лечения детей с ХГВ, и возможности ее расширяются.
Литература:
1. Онищенко Г.Г. /Актуальные задачи профилактики ВИЧ–инфекции т перэнтеральных вирусных гепатитов в Российской Федерации/ /Материалы I Российской научно–практической конференции по вопросам ВИЧ–инфекции, СПИД и парентеральных гепатитов, Суздаль, 13–15 ноября 2001 г., стр.1–4.
2. Рейзис А.Р. /Применение препаратов a–интерферона в лечении хронического гепатита В у детей и подростков/ /Вопросы современной педиатрии, 2002, т.1, №2, стр.17–18.
3. Bortolotti F. /Treatment of chronic hepatitis B in children//EASL International consensus conference on Hepatitis B, Geneva 13–14 September 2002? p 347–357
4. Fujisawa T., Inui A., Komatsu H. etal./ Interferon–alfa therapy for children with chronic hepatitis B. H such Hui Tsu chin, 1998, vol. 39 p146–149
5. Sokal E.M. , Conjeevaram H.S.., Roberts E.A. etal./Interferon alfa therapy for chronic hepatitis B in children: a multinational randomized controlled trial//Gastroenterology 1998; 114: 988–995
6. Sokal E.M., Roberts E.A. et al./Doseranging study of the pharmacokinetics, safety, and preliminary efficacy of Lamivudine in children and adolescents with chronic hepatitis B // Antimicrobal Agents and Chemotherapy 200; 44:590–597
Источник