Инфекционные болезни холера инфекционные гепатиты
Îáùåå îïèñàíèå
 Èíôåêöèîííûå áîëåçíè («infectio» — çàðàæåíèå) — ýòî ãðóïïà çàáîëåâàíèé, êîòîðûå âûçûâàþòñÿ ïðîíèêíîâåíèåì â îðãàíèçì áîëåçíåòâîðíûõ (ïàòîãåííûõ) ìèêðîîðãàíèçìîâ. ×òîáû ïàòîãåííûé ìèêðîá, ïîïàâøèé â îðãàíèçì, ìîã âûçâàòü èíôåêöèîííûå áîëåçíè, îí äîëæåí áûòü ñïîñîáåí ïðåîäîëåâàòü ñîïðîòèâëÿåìîñòü ÷åëîâå÷åñêîãî îðãàíèçìà è îêàçûâàòü íà íåãî òîêñè÷åñêîå äåéñòâèå. Ýòè êà÷åñòâà ñïåöèàëèñòû íàçûâàþò âèðóëåíòíîñòüþ (ÿäîâèòîñòüþ). Íåêîòîðûå ïàòîãåííûå ìèêðîîðãàíèçìû âûñâîáîæäàþò òîêñèíû (ýíäîòîêñèíû), â ïðîöåññå ñàìîðàçðóøåíèÿ (áðþøíîé òèô, õîëåðà). Äðóãèå âîçáóäèòåëè èíôåêöèîííûõ çàáîëåâàíèé âûäåëÿþò òîêñèíû (ýêçîòîêñèíû) â ïðîöåññå ñâîåé æèçíåäåÿòåëüíîñòè (äèôòåðèÿ, ñòîëáíÿê).
Èíôåêöèîííûå áîëåçíè («infectio» — çàðàæåíèå) — ýòî ãðóïïà çàáîëåâàíèé, êîòîðûå âûçûâàþòñÿ ïðîíèêíîâåíèåì â îðãàíèçì áîëåçíåòâîðíûõ (ïàòîãåííûõ) ìèêðîîðãàíèçìîâ. ×òîáû ïàòîãåííûé ìèêðîá, ïîïàâøèé â îðãàíèçì, ìîã âûçâàòü èíôåêöèîííûå áîëåçíè, îí äîëæåí áûòü ñïîñîáåí ïðåîäîëåâàòü ñîïðîòèâëÿåìîñòü ÷åëîâå÷åñêîãî îðãàíèçìà è îêàçûâàòü íà íåãî òîêñè÷åñêîå äåéñòâèå. Ýòè êà÷åñòâà ñïåöèàëèñòû íàçûâàþò âèðóëåíòíîñòüþ (ÿäîâèòîñòüþ). Íåêîòîðûå ïàòîãåííûå ìèêðîîðãàíèçìû âûñâîáîæäàþò òîêñèíû (ýíäîòîêñèíû), â ïðîöåññå ñàìîðàçðóøåíèÿ (áðþøíîé òèô, õîëåðà). Äðóãèå âîçáóäèòåëè èíôåêöèîííûõ çàáîëåâàíèé âûäåëÿþò òîêñèíû (ýêçîòîêñèíû) â ïðîöåññå ñâîåé æèçíåäåÿòåëüíîñòè (äèôòåðèÿ, ñòîëáíÿê).
Íà äîëþ èíôåêöèîííûõ áîëåçíåé ïðèõîäèòñÿ 20-40% îò îáùåãî ÷èñëà âñåõ çàáîëåâàíèé ÷åëîâåêà. Èçó÷åíèåì, âîïðîñàìè ïðîôèëàêòèêè, äèàãíîñòèêè è ëå÷åíèÿ èíôåêöèîííûõ çàáîëåâàíèé çàíèìàþòñÿ òàêèå ìèêðîáèîëîãè÷åñêèå è ìåäèöèíñêèå äèñöèïëèíû, êàê óðîëîãèÿ, âåíåðîëîãèÿ, ýïèäåìèîëîãèÿ, òåðàïèÿ, ãèíåêîëîãèÿ, ôòèçèàòðèÿ, èììóíîëîãèÿ, îòîëàðèíãîëîãèÿ, âèðóñîëîãèÿ è, êîíå÷íî, ðàçäåë ìåäèöèíû «èíôåêöèîííûå áîëåçíè».
Íà ñåãîäíÿøíèé äåíü ÷èñëî èçâåñòíûõ íàóêå èíôåêöèîííûõ çàáîëåâàíèé ïðåâûøàåò 1200, è ýòà öèôðà ïîñòîÿííî óâåëè÷èâàåòñÿ. ×åëîâåê íà ïðîòÿæåíèè âñåé ñâîåé æèçíè êîíòàêòèðóåò ñ íåñ÷åòíûì êîëè÷åñòâîì ìèêðîîðãàíèçìîâ. Òåì íå ìåíåå, ëèøü 1/30000 ÷àñòü ìèêðîáîâ ÿâëÿåòñÿ âîçáóäèòåëÿìè èíôåêöèîííûõ çàáîëåâàíèé. Ýòî ãðèáêè, áàêòåðèè, ðèêêåòñèè è âèðóñû, îáëàäàþùèå ïàòîãåííûìè ñâîéñòâàìè. Èíòåíñèâíîñòü ðàñïðîñòðàíåíèÿ èíôåêöèîííûõ áîëåçíåé çàâèñèò, â îñíîâíîì, îò ñîöèàëüíî-áûòîâûõ ôàêòîðîâ: óñëîâèé òðóäà, ïèòàíèÿ, æèëèùíûõ óñëîâèé, êóëüòóðíîãî è ýêîíîìè÷åñêîãî óðîâíÿ íàñåëåíèÿ.
Ïðîöåññ ïðîòåêàíèÿ èíôåêöèîííûõ çàáîëåâàíèé
 Èíôåêöèîííûå çàáîëåâàíèÿ îòëè÷àþòñÿ îò íåèíôåêöèîííûõ òåì, ÷òî áîëåçíåòâîðíûé àãåíò è îðãàíèçì ïðè èíôåêöèîííûõ áîëåçíÿõ îáëàäàþò îïðåäåë¸ííîé áèîëîãè÷åñêîé àêòèâíîñòüþ. Ïàòîãåííûé ìèêðîîðãàíèçì ÿâëÿåòñÿ ìîùíûì ðàçäðàæèòåëåì, â ðåçóëüòàòå âîçäåéñòâèÿ êîòîðîãî íà îðãàíèçì âîçíèêàåò ñëîæíûé ïðîöåññ. Ñ ñàìîãî íà÷àëà ýòîãî ïðîöåññà â íåì âûäåëÿåòñÿ äâà îñíîâíûõ çâåíà — ôèçèîëîãè÷åñêîå ñîñòîÿíèå îðãàíèçìà è âîçáóäèòåëü èíôåêöèîííîãî çàáîëåâàíèÿ. Ñîîòíîøåíèÿ ìåæäó ýòèìè çâåíüÿìè â êàæäîì êîíêðåòíîì ñëó÷àå ìîãóò áûòü ðàçëè÷íûìè â çàâèñèìîñòè îò ýòàïà, ôàçû, ïåðèîäà ðàçâèòèÿ èíôåêöèîííîãî ïðîöåññà. Íåîáõîäèìî ó÷èòûâàòü, ÷òî íå òîëüêî áîëüíûå, íî è âûçäîðàâëèâàþùèå ïîñëå èíôåêöèîííûõ áîëåçíåé ëþäè ìîãóò ñëóæèòü èñòî÷íèêàìè âîçáóäèòåëåé (ïðè êèøå÷íûõ èíôåêöèÿõ, äèôòåðèè è íåêîòîðûõ äðóãèõ). Íåêîòîðûå ëþäè ìîãóò ÿâëÿòüñÿ íîñèòåëÿìè èíôåêöèè, íå çàáîëåâàÿ ñàìè.
Èíôåêöèîííûå çàáîëåâàíèÿ îòëè÷àþòñÿ îò íåèíôåêöèîííûõ òåì, ÷òî áîëåçíåòâîðíûé àãåíò è îðãàíèçì ïðè èíôåêöèîííûõ áîëåçíÿõ îáëàäàþò îïðåäåë¸ííîé áèîëîãè÷åñêîé àêòèâíîñòüþ. Ïàòîãåííûé ìèêðîîðãàíèçì ÿâëÿåòñÿ ìîùíûì ðàçäðàæèòåëåì, â ðåçóëüòàòå âîçäåéñòâèÿ êîòîðîãî íà îðãàíèçì âîçíèêàåò ñëîæíûé ïðîöåññ. Ñ ñàìîãî íà÷àëà ýòîãî ïðîöåññà â íåì âûäåëÿåòñÿ äâà îñíîâíûõ çâåíà — ôèçèîëîãè÷åñêîå ñîñòîÿíèå îðãàíèçìà è âîçáóäèòåëü èíôåêöèîííîãî çàáîëåâàíèÿ. Ñîîòíîøåíèÿ ìåæäó ýòèìè çâåíüÿìè â êàæäîì êîíêðåòíîì ñëó÷àå ìîãóò áûòü ðàçëè÷íûìè â çàâèñèìîñòè îò ýòàïà, ôàçû, ïåðèîäà ðàçâèòèÿ èíôåêöèîííîãî ïðîöåññà. Íåîáõîäèìî ó÷èòûâàòü, ÷òî íå òîëüêî áîëüíûå, íî è âûçäîðàâëèâàþùèå ïîñëå èíôåêöèîííûõ áîëåçíåé ëþäè ìîãóò ñëóæèòü èñòî÷íèêàìè âîçáóäèòåëåé (ïðè êèøå÷íûõ èíôåêöèÿõ, äèôòåðèè è íåêîòîðûõ äðóãèõ). Íåêîòîðûå ëþäè ìîãóò ÿâëÿòüñÿ íîñèòåëÿìè èíôåêöèè, íå çàáîëåâàÿ ñàìè.
 ðàçâèòèè ïàòîëîãè÷åñêîãî ïðîöåññà âûäåëÿþò íåñêîëüêî îñíîâíûõ ñòàäèé:
- ìîìåíò çàðàæåíèÿ — ïðîèñõîäèò ïðîíèêíîâåíèå áîëåçíåòâîðíûõ ìèêðîáîâ â îðãàíèçì;
- èíêóáàöèîííûé (ñêðûòûé, ëàòåíòíûé) ïåðèîä — äëèòñÿ ñ ìîìåíòà èíôèöèðîâàíèÿ äî ïðîÿâëåíèÿ ïåðâûõ ñèìïòîìîâ çàáîëåâàíèÿ;
- ïðîäðîìàëüíûé ïåðèîä (ïðåäâåñòíèê çàáîëåâàíèÿ) — ñîïðîâîæäàåòñÿ íåáîëüøèì ïîâûøåíèåì òåìïåðàòóðû, ãîëîâíîé áîëüþ, ÷óâñòâîì ðàçáèòîñòè, îáùèì íåäîìîãàíèåì;
- ïåðèîä íàðàñòàíèÿ çàáîëåâàíèÿ — ïðîèñõîäèò ïîñëåäîâàòåëüíîå ïîÿâëåíèå ïðèçíàêîâ, õàðàêòåðíûõ äëÿ îïðåäåëåííîé áîëåçíè;
- ðàçãàð áîëåçíè — âðåìÿ ÿðêî âûðàæåííîãî ïðîÿâëåíèÿ âñåõ ñïåöèôè÷åñêèõ äëÿ çàáîëåâàíèÿ ñèìïòîìîâ;
- ïåðèîä óãàñàíèÿ çàáîëåâàíèÿ — ñîïðîâîæäàåòñÿ èñ÷åçíîâåíèåì êëèíè÷åñêèõ ïðèçíàêîâ çàáîëåâàíèÿ ñ áûñòðûì (êðèçèñ) èëè ìåäëåííûì (ëèçèñ) ïàäåíèåì òåìïåðàòóðû;
- ïåðèîä âûçäîðîâëåíèÿ — ïðîäîëæèòåëüíîñòü çàâèñèò îò îáùåãî ñîñòîÿíèÿ îðãàíèçìà, óñëîâèé, â êîòîðûõ íàõîäèòñÿ ïàöèåíò, òÿæåñòè ïåðåíåñåííîãî çàáîëåâàíèÿ.
Äëÿ ìíîãèõ èíôåêöèîííûõ áîëåçíåé ÷åëîâåêà (îñïà, òèô, ãðèïï, ñêàðëàòèíà, äèôòåðèÿ è äð.) õàðàêòåðíî ðàçâèòèå îñëîæíåíèé â ïåðèîä áîëåçíè. Ïîñëå ïåðåíåñåííîé èíôåêöèîííîé áîëåçíè ÷åëîâåê íà íåêîòîðîå âðåìÿ èëè íàâñåãäà ñòàíîâèòñÿ íåâîñïðèèì÷èâûì ê âîçäåéñòâèþ åå âîçáóäèòåëåé (ïðèîáðåòàåò èììóíèòåò).
Êëàññèôèêàöèÿ èíôåêöèîííûõ áîëåçíåé
Èíôåêöèîííûå çàáîëåâàíèÿ ÷åëîâåêà, â çàâèñèìîñòè îò îïðåäåëåííîãî ìåõàíèçìà ïåðåäà÷è è ìåñòà ïðåèìóùåñòâåííîé ëîêàëèçàöèè ïðîöåññà äåëÿòñÿ íà ñëåäóþùèå ãðóïïû:
- êèøå÷íûå — ñàëüìîíåëëåç, õîëåðà, äèçåíòåðèÿ, ïàðàòèôû À è Â, ïèùåâûå òîêñèêîèíôåêöèè, ýøåðèõèîç, áðþøíîé òèô;
- èíôåêöèè äûõàòåëüíûõ ïóòåé — âåòðÿíàÿ îñïà, ÎÐÂÈ, êîðü, ãðèïï, ìèêîïëàçìåííàÿ ðåñïèðàòîðíàÿ èíôåêöèÿ;
- òðàíñìèññîâûå, èëè êðîâÿíûå, èíôåêöèè — ìàëÿðèÿ, ÷óìà, âîçâðàòíûé è ñûïíîé òèô, ÂÈ×-èíôåêöèÿ;
- èíôåêöèîííûå çàáîëåâàíèÿ íàðóæíûõ ïîêðîâîâ — ñòîëáíÿê, ñèáèðñêàÿ ÿçâà;
- èíôåêöèè ñ ìíîæåñòâåííûìè ïóòÿìè ïåðåäà÷è — èíôåêöèîííûé ìîíîíóêëåîç, ýíòåðîâèðóñíûå èíôåêöèè.
Ïî ïðèðîäå âîçáóäèòåëåé èíôåêöèîííûå çàáîëåâàíèÿ ïîäðàçäåëÿþòñÿ íà:
- âèðóñíûå — êîðü, ãðèïï, ïàðàãðèïï, ÂÈ×-èíôåêöèÿ, âèðóñíûå ãåïàòèòû, ìåíèíãèò, öèòîìåãàëîâèðóñíàÿ èíôåêöèÿ;
- ïðèîííûå — ôàòàëüíàÿ ñåìåéíàÿ áåññîííèöà, êóðó, áîëåçíü Êðåéòöôåëüäà-ßêîáà;
- ïðîòîçîéíûå — êðèòîñïîðèäèîç, àìåáèàç, èçîñïîðèàç, áàáåçèîç, òîêñîïëàçìîç, áëàñòîöèñòîç, ìàëÿðèÿ, áàëàíòèäèàç;
- áàêòåðèàëüíûå — õîëåðà, ÷óìà, äèçåíòåðèÿ, ñòàôèëîêîêêîâàÿ è ñòðåïòîêîêêîâàÿ èíôåêöèè, ñàëüìîíåëëåç, ìåíèíãèò;
- ìèêîçû (ãðèáêîâûå èíôåêöèè) — ýïèäåðìîôèòèÿ, àñïåðãèëë¸ç, êàíäèäîç, ìóêîðìèêîç, êðèïòîêîêêîç, õðîìîìèêîç.
Èíôåêöèîííûå çàáîëåâàíèÿ ïîäðàçäåëÿþòñÿ òàêæå íà çîîíîçíûå è àíòðîïîíîçíûå. Ê çîîíîçàì îòíîñÿòñÿ áîëåçíè æèâîòíûõ, âîçáóäèòåëè êîòîðûõ ìîãóò ïîïàäàòü â îðãàíèçì ÷åëîâåêà è çàðàæàòü åãî (áåøåíñòâî, ñèáèðñêàÿ ÿçâà, òóëÿðåìèÿ, ÿùóð, áðóöåëëåç, ëåïòîñïèðîç, ëèñòåðèîç). Àíòðîïîíîçû ÿâëÿþòñÿ èñêëþ÷èòåëüíî ÷åëîâå÷åñêèìè áîëåçíÿìè è ïåðåäàþòñÿ ìåæäó ëþäüìè (êîðü, òèô, õîëåðà, äèçåíòåðèÿ, íàòóðàëüíàÿ îñïà, áðþøíîé òèô, äèôòåðèÿ). Âûçûâàåìûå ïàðàçèòàìè (âîçáóäèòåëÿìè æèâîòíîãî ïðîèñõîæäåíèÿ — íàñåêîìûìè, ïðîñòåéøèìè, êëåùàìè) çàáîëåâàíèÿ íàçûâàþò ïàðàçèòàðíûìè, èëè èíâàçèîííûìè.
Ñðåäè âñåõ èíôåêöèîííûõ áîëåçíåé âûäåëÿþò ðÿä îñîáî îïàñíûõ èíôåêöèé, íàçûâàåìûõ êàðàíòèííûìè. Îíè õàðàêòåðèçóþòñÿ ñêëîííîñòüþ ê áûñòðîìó ðàñïðîñòðàíåíèþ, âûñîêîé ñòåïåíüþ çàðàçíîñòè, òÿæåëûì ýïèäåìè÷åñêèì òå÷åíèåì è áîëüøèì ðèñêîì áûñòðîãî ëåòàëüíîãî èñõîäà. Âñåìèðíîé îðãàíèçàöèåé çäðàâîîõðàíåíèÿ ê ýòîé ãðóïïå îòíåñåíû íàòóðàëüíàÿ îñïà (ñ÷èòàåòñÿ èñêîðåíåííîé â ìèðå ñ 1980 ãîäà), ÷óìà, æåëòàÿ ëèõîðàäêà (è ñõîäíûå ñ íåé ïî ýïèäåìèîëîãèè ëèõîðàäêè Ìàðáóðã è Ýáîëà), õîëåðà.  Ðîññèè îñîáî îïàñíûìè èíôåêöèîííûìè çàáîëåâàíèÿìè ñ÷èòàþòñÿ òàêæå ñèáèðñêàÿ ÿçâà è òóëÿðåìèÿ.
Ñïîñîáû èíôèöèðîâàíèÿ, ëå÷åíèÿ è ïðîôèëàêòèêè èíôåêöèîííûõ çàáîëåâàíèé
 Ëå÷åíèå èíôåêöèîííûõ çàáîëåâàíèé îáû÷íî ïðîâîäèòñÿ â ñïåöèàëèçèðîâàííûõ îòäåëåíèÿõ ñòàöèîíàðîâ, â ëåãêèõ ñëó÷àÿõ âîçìîæíî ëå÷åíèå â äîìàøíèõ óñëîâèÿõ. Ñòðîãîå ñîáëþäåíèå ïðîòèâîýïèäåìè÷åñêîãî ðåæèìà ÿâëÿåòñÿ îáÿçàòåëüíûì óñëîâèåì. Ñîâðåìåííàÿ ìåäèöèíà ñîçäàëà è óñïåøíî èñïîëüçóåò áîëüøîå ÷èñëî ýôôåêòèâíûõ ëåêàðñòâåííûõ ñðåäñòâ. Ýòî àíòèáèîòèêè, âàêöèíû (ïðèìåíÿþòñÿ äëÿ ïðîôèëàêòèêè èíôåêöèîííûõ çàáîëåâàíèé), èììóíîãëîáóëèíû ðàçëè÷íîãî ðîäà, áàêòåðèîôàãè è ò.ä.
Ëå÷åíèå èíôåêöèîííûõ çàáîëåâàíèé îáû÷íî ïðîâîäèòñÿ â ñïåöèàëèçèðîâàííûõ îòäåëåíèÿõ ñòàöèîíàðîâ, â ëåãêèõ ñëó÷àÿõ âîçìîæíî ëå÷åíèå â äîìàøíèõ óñëîâèÿõ. Ñòðîãîå ñîáëþäåíèå ïðîòèâîýïèäåìè÷åñêîãî ðåæèìà ÿâëÿåòñÿ îáÿçàòåëüíûì óñëîâèåì. Ñîâðåìåííàÿ ìåäèöèíà ñîçäàëà è óñïåøíî èñïîëüçóåò áîëüøîå ÷èñëî ýôôåêòèâíûõ ëåêàðñòâåííûõ ñðåäñòâ. Ýòî àíòèáèîòèêè, âàêöèíû (ïðèìåíÿþòñÿ äëÿ ïðîôèëàêòèêè èíôåêöèîííûõ çàáîëåâàíèé), èììóíîãëîáóëèíû ðàçëè÷íîãî ðîäà, áàêòåðèîôàãè è ò.ä.
Ïðîôèëàêòèêà èíôåêöèîííûõ áîëåçíåé íå ìåíåå âàæíà, ÷åì ëå÷åíèå èíôåêöèîííûõ çàáîëåâàíèé. Áîëüøîå çíà÷åíèå ïðèäàåòñÿ âîñïèòàíèþ ÷èñòîïëîòíîñòè ó ëþäåé. Îáûêíîâåííîå ìûòüå ðóê ïîñëå ïîñåùåíèÿ óáîðíîé, âûïîëíåíèÿ ãðÿçíîé ðàáîòû, ïåðåä åäîé óæå ìîæåò óáåðå÷ü îò ìíîãèõ êèøå÷íûõ èíôåêöèé. Êðîìå òîãî, èñòî÷íèêîì èíôåêöèè ìîãóò áûòü íå òîëüêî ìåñòà îáùåãî ïîëüçîâàíèÿ, íî è äåíüãè, ïîðó÷íè â òðàíñïîðòå, ïîâåðõíîñòü ïðèëàâêîâ è ìíîãîå äðóãîå. Êóïëåííûå ôðóêòû è îâîùè ìîãóò áûòü èñòî÷íèêîì ãåëüìèíòîâ è äðóãèõ îïàñíûõ ìèêðîáîâ, ïîýòîìó èõ îáÿçàòåëüíî íóæíî òùàòåëüíî âûìûâàòü ïåðåä óïîòðåáëåíèåì. Èíôåêöèîííûìè íîñèòåëÿìè ÿâëÿþòñÿ òàðàêàíû è ãðûçóíû, äëÿ áîðüáû ñ êîòîðûìè ïðîìûøëåííîñòü ïðîèçâîäèò ðàçíîîáðàçíûå ñðåäñòâà, êîòîðûìè íåîáõîäèìî îáðàáàòûâàòü ìåñòà èõ ñêîïëåíèÿ è ðàñïðîñòðàíåíèÿ. Íåëüçÿ ñáðàñûâàòü ñî ñ÷åòîâ êîìàðîâ è êëåùåé. Ýòè íàñåêîìûå îñîáåííî îïàñíû, òàê êàê ïåðåíîñÿò íå òîëüêî ýíöåôàëèò è ìàëÿðèþ, íî è ÑÏÈÄ âìåñòå ñ êðîâüþ èíôèöèðîâàííîãî ÷åëîâåêà. Äëÿ çàùèòû îò êëåùåé è êîìàðîâ ñóùåñòâóåò ìíîæåñòâî êðåìîâ è àýðîçîëåé äëÿ íàíåñåíèÿ íà îäåæäó, à òàêæå ôóìèãàòîðîâ è îòïóãèâàòåëåé.
Источник
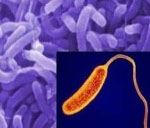
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.
Холера
Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Сильное обезвоживание характеризуется побледнением и сухостью кожных покровов, снижением тургора, цианозом губ и дистальных фаланг пальцев. Сухость характерна и для слизистых оболочек. С прогрессированием дегидратации отмечают осиплость голоса (снижается эластичность голосовых связок) вплоть до афонии. Черты лица заостряются, живот втягивается, под глазами проявляются темные круги, сморщивается кожа на подушечках пальцев и ладонях (симптом «рук прачки»). При физикальном исследовании отмечается тахикардия, артериальная гипотензия. Снижается количество мочи.
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй — 3-6%;
- на третьей — 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) — питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Источник


