Кишечная инфекция при лейкозе
Профилактика и лечение инфекционных осложнений острого лейкоза. Лечение инфекций при лейкозе
У многих пациентов уже до начала лечения выявляются лихорадка и нейтропения. Нераспознанные инфекции могут быстро диссеминировать и закончиться фатально, поэтому недопустима отсрочка назначения антибиотиков до появления развернутой клинической картины.
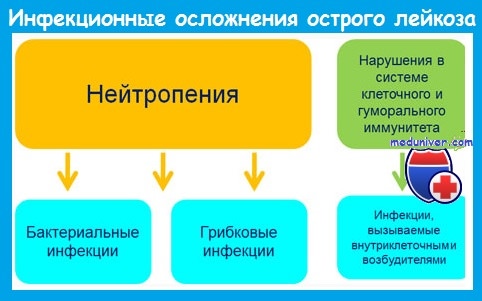
Наиболее важным предрасполагающим фактором развития инфекций является нейтропения. Риск инфекции зависит от уровня и длительности постцитостатической нейтропении и возрастает при количестве нейтрофилов меньше 1 • 109/л.
При развитии агранулоцитоза (нейтрофилов меньше 0,5 • 109/л) вероятность инфекции очень велика, а при количестве нейтрофилов меньше 0,1 • 109/л инфекции развиваются у большинства пациентов и имеют чрезвычайно тяжелое течение.
До середины 1980-х годов грамотрицательные бактерии кишечного происхождения были причиной 70-80% бактериальных инфекций у больных острым лейкозом. В настоящее время 60-80% бактериальных инфекций вызывается грамположительными микроорганизмами. Это обусловлено:
1) использованием сосудистых катетеров;
2) проведением деконтаминации кишечника, подавляющей грамотрицательную микрофлору;
3) выбором антибактериальных препаратов для эмпирической антибактериальной терапии.
Наряду с бактериальными инфекциями большое значение у больных с нейтропенией имеют грибковые (кандидоз, аспергиллез), вирусные (вызванные herpes simplex и zoster, ЦМВ) и протозойные инфекции.
Инфекционные осложнения при остром лейкозе отличаются атипичным течением. Это обусловлено следующими обстоятельствами:
1) агранулоцитоз существенно изменяет реакцию организма на инфекционный агент, что клинически чаще всего проявляется развитием фебрильной температуры без других признаков локальной или системной инфекции;
2) многие антибиотики нарушают микрофлору больного, подавляют чувствительные микроорганизмы и способствуют пролиферации резистентных бактерий и грибов рода Candida (суперинфекция);
3) большое влияние на защитные механизмы оказывает химиотерапия, вызывающая миелосупрессию и повреждение эндотелия;
4) глюкокортикостероиды, часто вводимые больным как часть специфической терапии, также отрицательно влияют на защитные механизмы;
5) интубация, зондовое энтеральное питание и использование сосудистых катетеров вызывают нарушение целостности кожных покровов и/или повреждение слизистых оболочек.
В связи с высокой вероятностью развития инфекционных осложнений у больных острым лейкозом разработан комплекс профилактических мероприятий:
1) изоляция больного в период нейтропении, которая обеспечивает снижение частоты инфекций, передающихся воздушно-капельным путем;
2) обработка кожи и слизистых оболочек дезинфицирующими растворами (хлоргексидин и др.);
3) деконтаминация кишечника (per os назначаются неабсорбируемые антибактериальные препараты, например канамицин, и противогрибковые средства, чаще всего нистатин или суспензия амфотерицина В), позволяющая снизить количество грамотрицательных организмов кишечного происхождения;
4) гигиена ротовой полости (регулярное полоскание и использование мягких зубных щеток с целью предотвращения травмирования десен);
5) системная профилактика (бисептол или фторхинолоны);
6) отказ от ректальных и вагинальных манипуляций (кроме проводимых по неотложным и жизненным показаниям);
7) назначение препаратов гранулоцитарного или гранулоцитарно-моноцитарного колониестимулирующего фактора (КСФ) для более быстрого восстановления нейтрофилов и уменьшения вероятности инфекционных осложнений.
Показанием к назначению эмпирической антибактериальной терапии на фоне агранулоцитоза является фебрильная температура тела (выше 38 °С) более 2 часов, не связанная с инфузиями или аллергическими реакциями. Оптимально сочетание антипсевдомонального пенициллина или цефалоспорина с аминогликозидом.
Допустима монотерапия цефалоспорином 3-го или 4-го поколения или карбепенемом, например имепенемом. При отсутствии эффекта в течение 2-3 суток необходимо дополнение эмпирической антибактериальной терапии ванкомицином; в случае сохранения лихорадки в течение 4-6 дней назначается амфотерицин В в связи с высокой вероятностью системной грибковой инфекции. После идентификации возбудителя проводится целенаправленная антибактериальная, противовирусная и антимикотическая терапия.
Антибактериальная терапия проводится до повышения абсолютного содержания нейтрофилов в крови больше 0,5 • 109/л и нормализации температуры тела. Длительность терапии у пациентов с документированной инфекцией должна быть не менее 10-14 дней.
Трансфузии гранулоцитов используются крайне редко. Единственным показанием к трансфузии является развившийся на фоне агранулоцитоза бактериальный сепсис при отсутствии ответа на адекватную антибактериальную терапию.
— Также рекомендуем «Переливание крови при остром лейкозе — гемокомпонентная терапия»
Оглавление темы «Лечение острых лейкозов»:
- Стадии течения острого лейкоза — критерии
- Профилактика и лечение инфекционных осложнений острого лейкоза. Лечение инфекций при лейкозе
- Переливание крови при остром лейкозе — гемокомпонентная терапия
- Лечение метаболических нарушений при остром лейкозе — форсированный диурез
- Прогноз лечения острого миелоидного лейкоза — прогностические факторы
- С чего начать лечение острого миелоидного лейкоза? — индукционная терапия
- Постремиссионная терапия острого миелоидного лейкоза — трансплантация костного мозга
- Лечение рецидива острого миелоидного лейкоза — эффективность схем
- Лечение острого промиелоцитарного лейкоза (ОПЛ). Прогноз
- Острый лимфобластный лейкоз у детей: диагностика, лечение
- Принципы лечения острого лимфобластного лейкоза (ОЛЛ)
Источник
Лейкемия — очень опасное и коварное заболевание! На начальной стадии заболевание протекает бессимптомно. На что следует обратить внимание, чтобы вовремя обратиться за помощью.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
Лейкемией или иными словами лейкозом называют онкозаболевание, при котором происходит мутация клеток костного мозга, в связи с чем они не развиваются в нормальные лейкоциты. Отличительными особенностями данного недуга является отсутствие опухолей, а наличие раковых клеток в костном мозге и крови, иногда наблюдается их присутствие в селезенке, лимфоузлах и прочих органах.
Что важно знать о лейкемии
Болезнь может развиваться быстро (острая форма) либо напротив, медленно (хроническая форма). По мере разрушения здоровых клеток происходит изменение функций крови, что проявляется в характерных симптомах.
Какие признаки свидетельствуют о наличии лейкоза?
1. Постоянная слабость и усталость.
Постоянное чувство усталости и слабости является наиболее распространенным симптомом. Обычно такое состояние спровоцировано сопутствующей анемией, усугубляющей физическое состояние человека. Изначально больной может чувствовать незначительную усталость, но со временем она будет усиливаться.
2. Проблемы с дыхательной системой.
Те, кто болеет лейкемией, зачастую страдают от одышки или ощущения так называемого «кома в груди». Дыхание у таких пациентов тяжелое и прерывистое.
3. Появление кровоподтеков неизвестного происхождения.
Если на теле образуются синяки, но человек при этом не получал никакой травмы, это является одним из признаков лейкемии. Такие проявления зачастую являются следствием снижения количества тромбоцитов либо наличия проблем со свертываемостью крови. Как правило, синяки появляются на конечностях, но могут находиться на любой части тела.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
4. Кровотечения.
Беспричинное кровотечение из легких, кишечника, десен либо носа свидетельствует о дефиците в организме тромбоцитов и проблемах со свертыванием крови. Эти признаки характерны для острой формы лейкемии.
5. Образование петехий – небольших красных пятен под кожей.
Если на теле образуются едва заметные безболезненные красные точки, это свидетельствует о снижении уровня тромбоцитов. Такое проявление также является одним из признаков лейкемии. Обычно пятна можно обнаружить в области лодыжек, поскольку именно в голенях в течение дня скапливается наибольшее количество жидкости.
6. Увеличенные в размере и опухшие десна.
Такой признак наблюдается реже и только у пациентов с острой формой лейкоза.
7. Вздутие живота.
Увеличение в размере селезенки, а также потеря аппетита может свидетельствовать о хроническом либо остром лейкозе. Пациенты могут принимать пищу в небольшом количестве и при этом чувствовать насыщение, это происходит из-за давления селезенки на желудок.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
8. Болевые ощущения либо другой дискомфорт в верхней части живота.
Из-за увеличения селезенки в животе может ощущаться определенный дискомфорт и даже острая боль. Это обусловлено расположением данного органа – в верхней левой части живота.
9. Озноб либо лихорадка.
Такой симптом является неспецифическим и встречается редко, зачастую при острой лейкемии. А наличие субфебрильной температуры указывает на инфекцию в организме и ослабленный иммунитет, что может быть связано с онкозаболеванием.
10. Потливость по ночам.
Если во время ночного отдыха человек сильно потеет, необходимо тщательное обследование организма. Поскольку данный признак может свидетельствовать о наличии онкологического заболевания.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
11. Частые головные боли.
Лейкемическая анемия часто сопровождается пульсирующими головными болями . Такое состояние может быть опасным для жизни из-за высокого риска головного кровотечения, поэтому необходимо срочно обратиться к специалисту.
12. Бледность кожных покровов.
Симптомом острого или хронического онкозаболевания может служить нехарактерная бледность кожи. При этом также у больного может наблюдаться усталость и одышка.
13. Боли в костях.
Данный симптом встречается в редких случаях, но на него обязательно стоит обратить внимание. Особенно если больной ощущает общую слабость и сильную боль в костях, что происходит из-за выработки раковых клеток внутри костного мозга.
14. Увеличение лимфоузлов.
При увеличении лимфатических узлов в области паха, подмышечных впадин и шеи следует пройти обследование. Такой симптом часто возникает во время инфекции, но при выздоровлении исчезает. Если же узлы остаются увеличенными либо продолжают расти, это может свидетельствовать о развитии лейкемии.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
15. Сыпь на коже.
Согласно статистике у каждого 20 больного лейкемией наблюдается кожная сыпь, похожая на налет либо аллергическую реакцию организма. Высыпания могут быть любых размеров и форм, но в случае онкологии они всегда растут и распространяются по телу.
16. Частые инфекционные заболевания.
Если человеку не удается побороть болезни, несмотря на постоянный прием антибиотиков, значит необходимо сделать полный анализ крови, чтобы определить уровень лейкоцитов, тромбоцитов и гемоглобина. При повышенном уровне лейкоцитов страдает иммунная система, что провоцирует частые инфекции. Если же такой признак сопровождается кровоподтеками и усталостью, это повод обратиться за консультацией к онкологу.
Нельзя игнорировать любой из вышеперечисленных симптомов, поскольку лейкемия является коварной болезнью.
Источник Эконет.ру
Больше полезных материалов →
Источник
Осложнения
Наиболее тяжёлые осложнения острого лейкоза:
· кровотечение (геморрагический диатез)
· кровоизлияние в мозг
· присоединение инфекций (сепсис)
· анемия
· тромбоцитопения (снижение количества тромбоцитов)
· нейтропения (снижение количества нейтрофильных лейкоцитов)
· некрозы чаще всего развиваются в слизистой полости рта, миндалин (некротическая ангина), желудочно-кишечного тракта.
· иногда могут возникать инфаркты селезенки.
Осложнения хронического лейкоза:
ь Развивающаяся уремия
ь Миелома
ь Присоединение различных инфекций.[ Сестринское дело в терапии.с.249]
Инфекционные осложнения при лейкозах
Инфекционные осложнения при лейкозах наблюдаются довольно часто и являются одной из основных причин смерти больных. Первое место по частоте занимают пневмонии, нередко приводящие больных к преждевременной гибели.
Высокая восприимчивость больных лейкозами к инфекционным осложнениям связана с нарушениями иммунологического статуса больных, усугубляющимися в период химиотерапии, обладающей токсическим и иммунодепрессивным действием.
В развитии пневмоний определенное значение принадлежит нарушению дренажной функции бронхов за счет увеличения внутригрудных лимфатических узлов, периваскулярной и перибронхиальной лейкозной инфильтрации, особенно у больных хроническим лимфолейкозом. Патологические процессы в полости рта, глотки, верхних дыхательных путях и желудочно-кишечном тракте, способствуя скоплению и размножению микробов, приводят к тяжелым септицемиям.[Теропия.с. 56]
Длительное применение цитостатиков, кортикостероидных препаратов и антибиотиков, изменяющее соотношение нормальной микрофлоры организма, благоприятствует диссеминации грибковой и грамотрицательной инфекции.
Диагностика
1. Первым шагом в диагностике является проведения клинического анализа крови путем взятия пробы крови из вены. В пробе крови определяется количество клеток крови (эритроцитов, лейкоцитов и их подтипов, а также тромбоцитов). При обнаружении в клиническом анализе крови более 20% бластных клеток может быть установлен диагноз острого лейкоза.
2. Аспирационная биопсия костного мозга. Исследование костного мозга включает исследование аспирата костного мозга (анализ миелограммы- цитологическое исследование), в редких случаях проводят трепанобиопсию костного мозга для проведения гистологического исследования костного мозга.
3. Цитохимическое исследование (миелопериксидаза, эстераза, гликоген)
4. Цитогенетическое исследование — выявление хромосомных аномалий. [Болезни крови в амбулаторной практике.c.102]
Лечение
Острый лейкоз лечат в стационаре. При хроническом лейкозе лечение может проводиться амбулаторно. Больных помещают в стерильные боксы. Необходим строгий санитарно-дезинфекционный режим. Частая смена белья. Медицинская сестра в тамбуре бокса должна менять халат, одевать маску, бахилы, перчатки, перед тем как зайти к изолированному больному. Медицинская сестра должна осуществлять контроль: АД, ЧДД, Ps, массы тела, величины суточного диуреза. Необходимо следить за полостью рта больного (для предупреждения гингивита), профилактику пролежней, проводить гигиеническую обработку кожи, половых органов после физиологических отправлений. Необходимо брать кровь для анализа из пальца и вены, определять группу крови (для готовности переливания).
Так же медсестра должна обеспечить больному режим питания: пища должна быть высококалорийной и легкоусвояемой, богатая витаминами В1, С и Р. Следует ограничить потребление углеводов и сладкого.
Острый лейкоз лечат при помощи:
* Химиотерапии — уничтожение лейкозных (бластных) клеток в организме больного.
* Цитостатиков — Винбластин, Аминопретин, Преднизалон.
* Лучевой терапии — ионизирующее облучение.
* Гормонов — Преднизон, Триамсинолон, Дексаметазон.
* Общеукрепляющей терапии — витамины, препараты железа, рациональная диета.
Комплексное лечение продлевает период ремиссии и жизнь больных. При острых миелобластных лейкозах и при рецидивах всех острых лейкозов, в некоторых случаях проводится трансплантация. Если нет совместимых доноров, то используется аутотрансплантация костного мозга самого пациента периода ремиссии. При клинических проявлениях анемии, риске кровотечений, перед предстоящим введением цитостатиков проводят заместительную терапию, переливание эритроцитарной массы или свежей тромбоцитарной массы. При компенсированном состоянии больного следует ограничить показания к заместительной терапии.
В случае хронического лейкоза проводится:
* Консервативное лечение, данное лечение не меняет продолжительность жизни.
* Химиотерапия не используется на ранних стадиях, на поздних же применяется в сочетании с глюкокортикоидами или без них.
* При хроническом лейкозе лечение предполагает или облучение селезенки, или лекарственную терапию.
* Анаболические и стероидные гормоны — Миелосан, Циклофосфан, Хлорамбуцил.
Прогноз:
* Острый лейкоз (лейкемия) — при отсутствии лечения приводят к смерти в течение нескольких месяцев. При хорошем лечении в ряде случаев удается оборвать развитие болезни и продлить жизнь больного до нескольких лет.
* Хронический лейкоз (лейкемия) — даже при отсутствии лечения больные могут прожить несколько лет.
Источник