Лечение при гепатите а безжелтушная форма
Гепатитом А (инфекционным гепатитом, болезнью Боткина) называется заболевание, которое протекает с поражением печени и желчевыделительной системы и вызывается вирусом. Передается контактно-бытовым путем.
Чаще всего вирусный гепатит А диагностируется у детей: в 60% случаев болезни.
Данному заболеванию присуща сезонность, эпидемические вспышки вирусного наблюдаются в осенне-зимний период. Отмечено, что преимущественно от гепатита А страдает население развивающихся стран.
Кроме того, описываемая патология широко распространена в регионах с жарким климатом, поэтому туристам, отправляющимся в путешествие в страны Азии, Египет, Турцию и прочие «теплые места», следует быть осторожными и с особой тщательностью относится к соблюдению правил гигиены.
Виды
Известны следующие формы вирусного гепатита А:
- желтушные;
- со стертой желтухой;
- безжелтушные.
Отдельно выделяется субклиническая (инаппарантная) форма, которая диагностируется только на основании результатов лабораторных анализов.
Течение заболевания может быть острым, затяжным, подострым и хроническим (крайне редко). Острый инфекционный гепатит по тяжести клинических проявлений может быть легким, среднетяжелым и тяжелым.
Причины
Возбудителем заболевания является вирус гепатита А, который относится к семейству пикорнавирусов. Он весьма устойчив во внешней среде, сохраняется в течение нескольких месяцев при +4оС и на протяжении нескольких лет при -20оС. Погибает вирус только после пятиминутного кипячения.
Источником инфекции становится больной человек, независимо от того, какая у него форма заболевания: желтушная или безжелтушная. Наибольшую опасность представляют больные в конце инкубационного периода и в течение преджелтушной стадии. С появлением желтухи вирус в крови не обнаруживается, и риск заражения максимально снижается.
Главные пути распространения инфекции:
- алиментарный (пищевой);
- контактно-бытовой;
- водный.
Некоторые врачи придерживаются мнения, что вирус может передаваться воздушно-капельным путем, но достаточных доказательств эта точка зрения не имеет. Поэтому гепатит А относят к кишечным инфекциям.
Можно заразиться гепатитом А при употреблении:
- пищи, которую приготовил зараженный человек;
- овощей и фруктов, которые мыли зараженной и некипяченой водой;
- еды, приготовленная человеком, который не соблюдает правила личной гигиены или ухаживает за больным ребенком;
- сырых морепродуктов, отлов которых производится в зараженных возбудителем гепатита А водах (не исключаются и сточные воды);
- а также при гомосексуальных контактах с больным человеком.
Группы риска по инфицированию гепатитом А:
- домочадцы больного гепатитом А человека;
- люди, которые имеют половые контакты с больным;
- люди, особенно дети, которые проживают в местности с высокой распространенностью гепатита А;
- мужчины-гомосексуалисты;
- сотрудники детских садов, учреждений общественного питания и водоснабжения;
- дети, которые посещают дошкольные учреждения;
- наркоманы.
Симптомы гепатита А
Инкубационный период заболевания в среднем продолжается 2-3 недели, максимум 50 дней, а минимум 7.
Признаки безжелтушной формы и формы со стертой желтухой
У детей гепатит А обычно протекает без желтухи или со стертой картиной желтухи.
Затруднения в диагностике данных форм состоит в том, что повышение температуры кратковременно, наблюдается в первые 2-3 суток, затем она снижается или (редко) остается субфебрильной.
Главными и важными признаками являются увеличенная печень и селезенка (гепатоспленомегалия). Печень выступает на 2-3см из-под края реберной дуги, во время пальпации отмечается ее чувствительность. У меньшей части больных прощупывается увеличенная селезенка.
Возможно быстропроходящее потемнение мочи.
Большинство пациентов жалуются на:
- снижение аппетита;
- тошноту;
- слабость;
- тянущие боли в эпигастрии и в правом подреберье;
- боли в суставах;
- в верхних дыхательных путях обнаруживаются катаральные явления.
Желтушная форма
Если гепатит А протекает остро, то клинически хорошо диагностируются его стадии:
- преджелтушная;
- разгара болезни (желтухи);
- реконвалесценции (выздоровления).
Преджелтушная стадия обычно не превышает 7 дней, у детей она короче, до 4-5 суток, у взрослых — 7-8 дней.
В зависимости от того, какой синдром превалирует в преджелтушном периоде, различают его варианты:
- астеновегетативный (слабость, повышенная утомляемость, сонливость, недомогание);
- диспепсический (тошнота, отсутствие аппетита, возможна рвота, боли в правом подреберье);
- катар дыхательных путей (ринит, боли в горле и покраснение слизистых, кашель, повышенная температура до 39–40 градусов);
- ложноревматический (боли в суставах);
- смешанный.
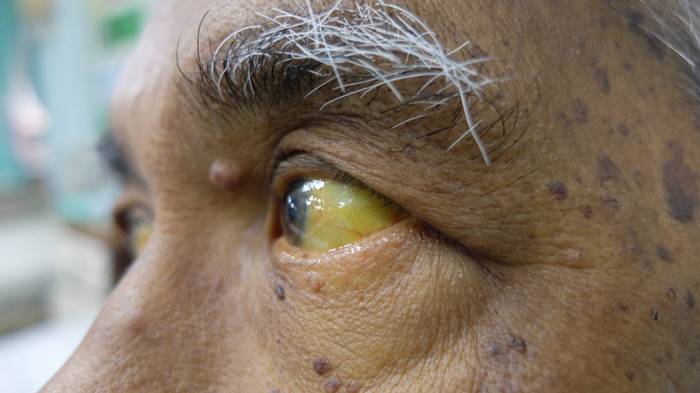
Желтушная стадия характеризуется пожелтением кожи и склер, которые сначала нарастают, а потом уменьшаются. Эти проявления обнаруживает либо сам больной, либо друзья или родственники.
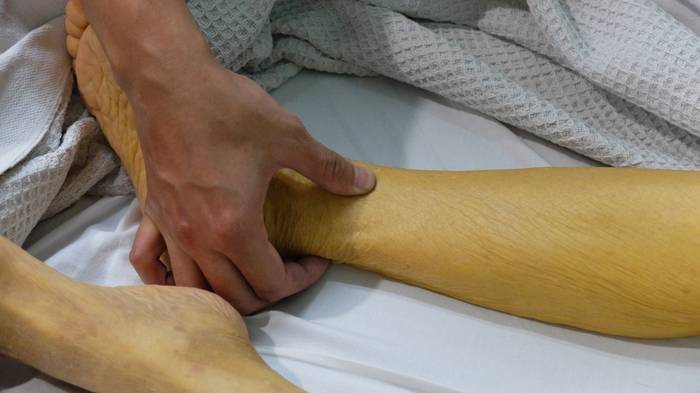
Признаки интоксикации не усиливаются, возможно возникновение кожного зуда. Больного продолжает беспокоить тяжесть и ноющие боли в подреберье, отмечается обесцвечивание кала и потемнение мочи. Печень и селезенка увеличены.
В периоде выздоровления клинические симптомы заболевания постепенно нивелируются. Появляется аппетит, печень возвращается к исходным размерам, моча светлеет, цвет кала нормализуется.
Диагностика
Дифференциальный диагноз гепатита А необходим как в преджелтушной стадии: многие симптомы схожи с ОРВИ и острыми гастроэнтеритами, так и после возникновения желтухи: чтобы отличить гепатит А от других гепатитов, холангитов, застоя желчи и желчнокаменной болезни.
Для диагностики заболевания важны:
- сбор анамнеза;
- выяснение эпидемиологической обстановки и возможности контактов с больными гепатитом А;
- подтверждение увеличения печени и селезенки;
- наличие жалоб на светлый кал и темную мочу.
Из лабораторных методов используют:
- определение активности АСТ и АЛТ, альдолазы, тимоловой пробы;
- проведение ИФА или РНА для выявления специфических антител класса иммуноглобулинов М (аnti-HAV IgM);
- общий анализ крови (увеличение лимфоцитов и моноцитов при сниженном количестве лейкоцитов и СОЭ);
- биохимический анализ крови (повышение билирубина, снижение общего белка);
- общий анализ мочи;
- исследование крови на свертываемость, в частности на протромбиновый индекс;
- УЗИ печени.
Лечение гепатита А
Лечением гепатита А занимается врач-инфекционист. Всех больных в обязательном порядке госпитализируют в инфекционное отделение либо в больницу.
*Узнать подробнее о стандартах лечения (2012г.) в стационаре у детей и взрослых.
Особого медикаментозного лечения обычно не назначается: для улучшения кровоснабжения печени и других органов обязателен постельный режим, покой и щадящую диету.
Из питания необходимо исключить:
- животные жиры;
- жареные, острые, соленые и копченые продукты;
- ограничить потребление растительных жиров;
- употребление спиртных напитков запрещено.
В среднетяжелых и тяжелых ситуациях:
- применяются внутривенные инфузии (раствор глюкозы, реополиглюкин, раствор Рингера, гемодез) с целью дезинтоксикации;
- показан прием антиоксидантов (витамины Е, А, РР, С), метаболических и ферментных препаратов (рибоксин, эссенциале-форте);
- рекомендуются принимать энтеросорбенты (полифепан, энтеросгель) и обильное щелочное питье.
Подробнее о диете при гепатите А >>>
Последствия и прогноз
Вирусный гепатит А редко вызывает осложнения.
У некоторых пациентов возможно увеличение периода выздоровления, в таком случае им назначается общеукрепляющее лечение и поливитамины.
Хронизация процесса крайне редка. После перенесенного заболевания иногда возникают дискенезии желчных путей, холециститы. Редко развиваются холангиты и панкреатиты. Иногда после гепатита А проявляется болезнь Жильбера.
Прогноз благоприятный.
Источник
Энциклопедия / Заболевания / Печень / Гепатит А
Гепатитом А (инфекционным гепатитом, болезнью Боткина) называется заболевание, которое протекает с поражением печени и желчевыделительной системы и вызывается вирусом. Передается контактно-бытовым путем.
Чаще всего вирусный гепатит А диагностируется у детей: в 60% случаев болезни.
Данному заболеванию присуща сезонность, эпидемические вспышки вирусного наблюдаются в осенне-зимний период. Отмечено, что преимущественно от гепатита А страдает население развивающихся стран.
Кроме того, описываемая патология широко распространена в регионах с жарким климатом, поэтому туристам, отправляющимся в путешествие в страны Азии, Египет, Турцию и прочие «теплые места», следует быть осторожными и с особой тщательностью относится к соблюдению правил гигиены.
Известны следующие формы вирусного гепатита А:
- желтушные;
- со стертой желтухой;
- безжелтушные.
Отдельно выделяется субклиническая (инаппарантная) форма, которая диагностируется только на основании результатов лабораторных анализов.
Течение заболевания может быть острым, затяжным, подострым и хроническим (крайне редко). Острый инфекционный гепатит по тяжести клинических проявлений может быть легким, среднетяжелым и тяжелым.
Возбудителем заболевания является вирус гепатита А, который относится к семейству пикорнавирусов. Он весьма устойчив во внешней среде, сохраняется в течение нескольких месяцев при +4оС и на протяжении нескольких лет при -20оС. Погибает вирус только после пятиминутного кипячения.
Источником инфекции становится больной человек, независимо от того, какая у него форма заболевания: желтушная или безжелтушная. Наибольшую опасность представляют больные в конце инкубационного периода и в течение преджелтушной стадии. С появлением желтухи вирус в крови не обнаруживается, и риск заражения максимально снижается.
Главные пути распространения инфекции:
- алиментарный (пищевой);
- контактно-бытовой;
- водный.
Некоторые врачи придерживаются мнения, что вирус может передаваться воздушно-капельным путем, но достаточных доказательств эта точка зрения не имеет. Поэтому гепатит А относят к кишечным инфекциям.
Можно заразиться гепатитом А при употреблении:
- пищи, которую приготовил зараженный человек;
- овощей и фруктов, которые мыли зараженной и некипяченой водой;
- еды, приготовленная человеком, который не соблюдает правила личной гигиены или ухаживает за больным ребенком;
- сырых морепродуктов, отлов которых производится в зараженных возбудителем гепатита А водах (не исключаются и сточные воды);
- а также при гомосексуальных контактах с больным человеком.
Группы риска по инфицированию гепатитом А:
- домочадцы больного гепатитом А человека;
- люди, которые имеют половые контакты с больным;
- люди, особенно дети, которые проживают в местности с высокой распространенностью гепатита А;
- мужчины-гомосексуалисты;
- сотрудники детских садов, учреждений общественного питания и водоснабжения;
- дети, которые посещают дошкольные учреждения;
- наркоманы.
Инкубационный период заболевания в среднем продолжается 2-3 недели, максимум 50 дней, а минимум 7.
Признаки безжелтушной формы и формы со стертой желтухой
У детей гепатит А обычно протекает без желтухи или со стертой картиной желтухи.
Затруднения в диагностике данных форм состоит в том, что повышение температуры кратковременно, наблюдается в первые 2-3 суток, затем она снижается или (редко) остается субфебрильной.
Главными и важными признаками являются увеличенная печень и селезенка (гепатоспленомегалия). Печень выступает на 2-3см из-под края реберной дуги, во время пальпации отмечается ее чувствительность. У меньшей части больных прощупывается увеличенная селезенка.
Возможно быстропроходящее потемнение мочи.
Большинство пациентов жалуются на:
- снижение аппетита;
- тошноту;
- слабость;
- тянущие боли в эпигастрии и в правом подреберье;
- боли в суставах;
- в верхних дыхательных путях обнаруживаются катаральные явления.
Желтушная форма
Если гепатит А протекает остро, то клинически хорошо диагностируются его стадии:
- преджелтушная;
- разгара болезни (желтухи);
- реконвалесценции (выздоровления).
Преджелтушная стадия обычно не превышает 7 дней, у детей она короче, до 4-5 суток, у взрослых — 7-8 дней.
В зависимости от того, какой синдром превалирует в преджелтушном периоде, различают его варианты:
- астеновегетативный (слабость, повышенная утомляемость, сонливость, недомогание);
- диспепсический (тошнота, отсутствие аппетита, возможна рвота, боли в правом подреберье);
- катар дыхательных путей (ринит, боли в горле и покраснение слизистых, кашель, повышенная температура до 39–40 градусов);
- ложноревматический (боли в суставах);
- смешанный.
Желтушная стадия характеризуется пожелтением кожи и склер, которые сначала нарастают, а потом уменьшаются. Эти проявления обнаруживает либо сам больной, либо друзья или родственники.
Признаки интоксикации не усиливаются, возможно возникновение кожного зуда. Больного продолжает беспокоить тяжесть и ноющие боли в подреберье, отмечается обесцвечивание кала и потемнение мочи. Печень и селезенка увеличены.
В периоде выздоровления клинические симптомы заболевания постепенно нивелируются. Появляется аппетит, печень возвращается к исходным размерам, моча светлеет, цвет кала нормализуется.
Дифференциальный диагноз гепатита А необходим как в преджелтушной стадии: многие симптомы схожи с ОРВИ и острыми гастроэнтеритами, так и после возникновения желтухи: чтобы отличить гепатит А от других гепатитов, холангитов, застоя желчи и желчнокаменной болезни.
Для диагностики заболевания важны:
- сбор анамнеза;
- выяснение эпидемиологической обстановки и возможности контактов с больными гепатитом А;
- подтверждение увеличения печени и селезенки;
- наличие жалоб на светлый кал и темную мочу.
Из лабораторных методов используют:
- определение активности АСТ и АЛТ, альдолазы, тимоловой пробы;
- проведение ИФА или РНА для выявления специфических антител класса иммуноглобулинов М (аnti-HAV IgM);
- общий анализ крови (увеличение лимфоцитов и моноцитов при сниженном количестве лейкоцитов и СОЭ);
- биохимический анализ крови (повышение билирубина, снижение общего белка);
- общий анализ мочи;
- исследование крови на свертываемость, в частности на протромбиновый индекс;
- УЗИ печени.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением гепатита А занимается врач-инфекционист. Всех больных в обязательном порядке госпитализируют в инфекционное отделение либо в больницу.
*Узнать подробнее о стандартах лечения (2012г.) в стационаре у детей и взрослых.
Особого медикаментозного лечения обычно не назначается: для улучшения кровоснабжения печени и других органов обязателен постельный режим, покой и щадящую диету.
Из питания необходимо исключить:
- животные жиры;
- жареные, острые, соленые и копченые продукты;
- ограничить потребление растительных жиров;
- употребление спиртных напитков запрещено.
Подробнее о диете при гепатите А >>>
Вирусный гепатит А редко вызывает осложнения.
У некоторых пациентов возможно увеличение периода выздоровления, в таком случае им назначается общеукрепляющее лечение и поливитамины.
Хронизация процесса крайне редка. После перенесенного заболевания иногда возникают дискенезии желчных путей, холециститы. Редко развиваются холангиты и панкреатиты. Иногда после гепатита А проявляется болезнь Жильбера.
Прогноз благоприятный.
Источник: diagnos.ru
Источник
27 июня 201921,5 тыс.
Что такое гепатит е? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 11 лет
Автор статьи: Александров П. А. Инфекционист, стаж 11 лет Дата публикации 2019-06-27 |
Определение болезни. Причины заболевания
Вирусный гепатит Е — это острое (и редко хроническое) инфекционное заболевание, которое вызывает вирус гепатита Е. Клинически проявляется синдромом общей инфекционной интоксикации, энтерита (воспаления тонкой кишки) и холестаза (застоя желчи), желтухой, увеличением и нарушением работы печени. Болезнь протекает доброкачественно, за исключением беременных, у которых заболевание имеет катастрофические последствия в любом триместре беременности.
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Род — Hepevirus
Семейство — Hepeviridae
Вид — вирус гепатита Е (HЕV)
Данный вирус представляет собой одноцепочечный РНК-вирус округлой формы диаметром 30-35 нм. Он лишён наружной оболочки. На поверхности вириона есть вдавления, напоминающие чаши.
Чтобы вирус внедрился в клетку, в процессе жизни он кодирует трансмембранный белок и такие ферменты, как РНК-зависимую РНК-полимеразу, РНК-хеликазу, метилтрансферазу и папаин-подобную протеазу.
Существует пять генотипов вируса:
- I и II — только человеческие;
- III и IV — есть также у животных, т. е. может передаваться от них людям; вызывает хронические формы, если есть предрасположенность;
- V — птичий.
При температуре от 0°C быстро инактивируется. Длительно сохраняется в воде и при отрицательных температурах. Неплохо себя чувствует в ЖКТ человека. Хорошо сохраняется в плохо прожаренном мясе. При нагревании воды до 71°C погибает в течение 20 минут, при кипячении — практически мгновенно.
Эпидемиология
Источник инфекции — вирусоноситель или человек, который уже болен какой-либо формой гепатита Е, в особенности острой. Вирус распространяется с последней недели инкубационного периода и до 30 дней от начала заболевания.
Каждый год повсеместно регистрируется около 3,3 млн случаев заболевания. При этом количество людей с гепатитом Е, который протекает пока без симптомов или совсем себя не проявляет, по предварительным оценкам может достигать 20 млн. Смертность — около 4 %, преимущественно умирают беременные.
В окружающую среду вирус выделяется с экскрементами инфицированных людей. Иногда человек заражается при употреблении недостаточно приготовленного мяса свиней, оленей и моллюсков.
Механизм передачи:
- фекально-оральный — через заражённые вирусом руки (контактно-бытовой путь), воду или пищу;
- парентеральный — при переливании крови (встречается редко);
- половой путь — при орально-анальном контакте;
- вертикальный — от матери к плоду.
Наибольшее значение имеет водный путь передачи. Часто он связан с сезоном дождей и наводнениями, когда вода загрязняется фекалиями.
Восприимчивость к гепатиту Е высокая. Преимущественно болеют люди 15-44 лет. К группе повышенного риска относятся работники животноводческих ферм и боен.
Факторы риска заражения:
- высокая плотность населения, особенно в бедных странах;
- антисанитария, несоблюдение правил личной гигиены, неправильное хранение, обработка и приготовление пищи;
- нарушения санитарно-технических требований на объектах водоснабжения — заражение воды;
- бытовой очаг заболевания.
Заболевание обычно возникает в осенне-весенний период. В основном распространено в странах Восточной и Южной Азии.
После перенесённой болезни формируется стойкий иммунитет, чаще пожизненный.
Симптомы гепатита Е
Болезнь начинается постепенно. Инкубационный период длится от 2 до 10 недель.
Как и в случае цирроз печени.
Гепатит Е у беременных
При заражении беременной в I и II триместрах происходит 100 % гибель плода. Летальность самих беременных невелика.
При заражении беременной в III триместре ребёнок может родиться живым, но 50 % из них умирают в первые месяцы жизни. Смертность самих женщин достигает 25-30 %. А если беременные живут в районах, которым не свойственно данное заболевание, то летальность может достигать 80 %.
Тяжесть течения Гепатита А при беременности связана со специфической аутоиммунной перестройкой организма женщины. В этом случае заболевание часто протекает по фульминантному типу (острой печеночной недостаточности) — на фоне начальных симптомов болезни резко нарастает желтуха, развивается тяжёлая интоксикация, некупируемая рвота, кровотечения (ДВС-синдром), нарушается сознание. Роды (преждевременные или выкидыш) стремительно ухудшают состояние больной: развиваются массивные послеродовые кровотечения, острая почечная недостаточность, печеночная энцефалопатия. Из-за такого состояния в острый период искусственно прерывать беременность нельзя.
Патогенез гепатита Е
Входные ворота инфекции — рот. Оттуда вирус попадает в тонкий кишечник, в котором происходит первичное размножение возбудителя. После вирус попадает в кровь и мигрирует в печень. Там он связывается со специфическими рецепторами на поверхности гепатоцитов — основных клеток печени — и проникает внутрь них.
В цитоплазме гепатоцитов внешняя оболочка вируса вируса раскрывается, и запускается выработка вирусных белков. Одновременно с этим происходит подготовка клетки-хозяина к этому процессу.
Во время своей жизни вирус напрямую провоцирует дегенеративные изменения в гепатоцитах, в т.ч. вызывая их гибель по типу баллонной дистрофии — переполнение клетки жидкостью. После этого готовые вирусные частицы распространяются и заражают новые здоровые клетки.
Со временем в организме формируются специфические антитела, которые позволяют полностью вывести вирус из организма человека (за исключением случаев выраженного угнетения иммунитета).
Тяжёлое течение гепатита Е у беременных не связано со свойствами вируса напрямую. Оно вызвано лишь иммунологической перестройкой иммунной защиты беременных. Из-за этого развивается каскад иммунопатологических и гормональных реакций, которые приводят к массированному некрозу гепатоцитов, дефициту плазменных факторов свёртывания и внутрисосудистому гемолизу — разрушению эритроцитов крови.
Классификация и стадии развития гепатита Е
По клиническим признакам выделяют два варианта заболевания:
- безжелтушная форма — до появления симптомов или при освобождении организма от вируса и формировании стойкого иммунитета;
- желтушная форма — при нарастании симптомов.
По тяжести процесса гепатит Е делят на четыре степени:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная, гепатит у беременных).
Факторы риска развития тяжёлого течения болезни:
- беременность любого триместра (наиболее неблагоприятно заболевание протекает в III триместре);
- пожилой возраст:
- мужской пол;
- иммуносупрессивная терапия (на фоне трансплантации органов);
- С);
- алкоголизм.
По исходу заболевание бывает трёх типов:
- с выздоровлением (полным, с остаточными явлениями);
- с хронизацией;
- с неблагоприятным прогнозом (у беременных).
Осложнения гепатита Е
Осложнения при гепатите Е можно разделить на три группы:
- Истинные (печёночные) осложнения:
- острая печёночная недостаточность — осложнение с неблагоприятным исходом, при котором быстро развивается массивное повреждение ткани печени (до 90 %), резкое нарушаются её функции, возникает печёночная энцефалопатия (нарушение работы мозга), геморрагический синдром (повышенная кровоточивость) и коагулопатия (нарушение свёртывания крови);
- холестаз — нарушение синтеза и выведения желчи (желтуха), осветление кала и потемнение мочи, появление выраженного кожного зуда и чувства горечи во рту;
- тромбо-геморрагический синдром у беременных (ДВС-синдром) — кровотечения и кровоизлияния различной интенсивности и направленности;
- преждевременные роды или выкидыш у беременных.
- Внепечёночные осложнения:
- гломерулонефрит — боли в поясничной области, нарушение мочеобразования, повышенная потеря эритроцитов и белка с мочой;
- повышение вероятности развития рака кожи и заболеваний кровеносной системы.
- Резидуальные (постгепатитные) явления:
- дискинезия (нарушение моторики) желчевыводящих путей — застой желчи, чувство тошноты, отрыжка, горечь во рту;
- постгепатитная гепатомегалия — увеличение печени в связи с разрастанием соединительной ткани;
- постгепатитный синдром — повышенная утомляемость, астения, раздражительность, чувство тошноты и дискомфорта в правом подреберье.
Диагностика гепатита Е
Лабораторная диагностика:
- Клинический анализ крови — нормальный объём эритроцитов или умеренная лейкопения, повышение количества лимфоцитов, моноцитов и снижение нейтрофилов в крови, сниженная или нормальная СОЭ.
- Биохимический анализ крови — повышенный уровень общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ и АСТ, сниженый индекс протромбина (ПТИ), повышение тимол-вероналоовой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение ГГТ и щелочной фосфатазы.
- Общий анализ мочи — появление гематурии, протеинурии и цилиндрурии (обнаружение эритроцитов, белка и цилиндров в моче).
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина.
- Серологические тесты — обнаружение антител в сыворотке крови:
- анти-HЕV IgM — выявляются при острой инфекции с конца первой недели от момента заражения, могут сохраняться до двух лет, иногда бывают ложноположительными при активной ЦМВ-инфекции;
- анти-HЕV IgG — выявляются с 41 дня в течение 15 лет методом иммуноферментного анализа (ИФА);
- HЕV RNA — выявляются при острой инфекции, начиная с 22 дня, а также при хронизации в течение долгого времени благодаря полимеразной цепной реакции (ПЦР).
- УЗИ органов брюшной полости — увеличение печени с реактивным изменением структуры её ткани, увеличение лимфоузлов в воротах печени, иногда увеличена селезёнка.
Дифференциальная диагностика с другими заболеваниями:
- Вирусные гепатиты В и С — связь с парентеральными вмешательствами (например, с переливанием крови), более длительный преджелтушный период, характерные серологические тесты.
- Желчнокаменная болезнь — типичные болевые приступы, умеренное повышение АЛТ или АСТ, данные инструментальных исследований.
Лечение гепатита Е
При лёгкой степени гепатита Е лечение проводится в амбулаторных условиях (на дому). Во всех остальных случаях показано стационарное лечение в инфекционном отделении больницы. Режим постельный или полупостельный.
Чтобы снизить нагрузку на поражённую печень, необходимо придерживаться механически и химически щадящей диеты № 5 по Певзнеру. Она подразумевает употребление витаминов и повышенного количества воды (более 1,5 л в сутки), исключение алкогольных и газированных напитков, жаренной и острой пищи, грибов, сдобного теста и других продуктов.
Специфического лечения, которое бы устраняло причины гепатита Е, нет. В основном все методы направлены на устранение симптомов, интоксикации и восстановление нормальной функции печени.
Показан приём сорбентов и препаратов, которые повышают энергетические ресурсы. Иногда назначают гепатопротекторы. Если случай тяжёлый, то проводится терапия гормональными средствами и препаратами крови, а также гипербарическая оксигенация (использование кислорода под высоким давлением) и плазмаферез.
Назначение инфузионной терапии — внутривенного введения глюкозо-солевых растворов и витаминов — зависит от степени тяжести и определённых симптомов.
При тяжёлом течении и хронизации возможно применение препаратов общевирусного действия. Они позволяют снизить вирусную нагрузку.
Людям, получающим цитостатическую (противоопухолевую) терапию по возможности следует снизить дозу на 30 %. Это повышает вероятность спонтанной гибели вируса.
Беременные с гепатитом Е должны находиться в условиях реанимации инфекционного стационара. В острый период болезни лечение проводится по общим принципам, преждевременное родоразрешение противопоказано.
Выписывать больных можно в том случае, если в ходе лечения у них стойко улучшается клиническая картина и лабораторные показатели. После выписки пациенты, которые идут на поправку после неосложнённых форм болезни, находятся под наблюдением врача в течение шести месяцев. Осмотр и обследования проводятся минимум один раз в месяц.
Прогноз. Профилактика
Прогноз гепатита Е зачастую благоприятный, за исключением случаев заболевания при беременности. После выписки из больницы окончательное выздоровление наступает спустя 2-3 месяца. Крайне редко болезнь может стать хронической и затяжной.
Чтобы снизить количество случаев инфицирования, необходимо придерживаться следующих правил:
- создавать все условия для того, чтобы потребляемая питьевая вода была безопасной (касается водоснабжения);
- соблюдать правила утилизации сточных вод (канализационное хозяйство);
- соблюдать правила личной гигиены (всегда мыть руки);
- следить за качеством обследования работников, которые связаны с пищевой промышленностью;
- соблюдать технологию хранения, приготовления и транспортировки продуктов питания и воды;
- беременным на любом сроке стоит воздержаться от поездок в потенциально опасные в эпидемиологическим плане места (тёплые страны, особенно Азиатского региона).
Для предотвращения развития болезни разработана специфическая профилактика — вакцинация против гепатита Е. С этой целью применяется вакцина Hecolin (Китай). Она вырабатывает иммунитет к одному генотипу у 95 % трехкратно привитых людей.
Список литературы
- Михайлов М.И., Шахгильдян И.В., Онищенко Г.Г. Энтеральные вирусные гепатиты (этиология, эпидемиология, диагностика, профилактика). — М.: ФГОУ ВУНМЦ Росздрава, 2007.
- Всемирная организация здравоохранения. Гепатит Е. [Электронный ресурс]. Дата обращения: 28.05.2019.
- Center for disease control and prevention. Hepatitis E questions and answers for health professionals. — 2018.
- Ильченко Л.Ю., Малинникова Е.Ю. Фульминантные случаи гепатита Е // Современные проблемы науки и образования. — 2014. — № 2.
- Гепатит Е. — Журнал «Вестник инфектологии и паразитологии». [Электронный ресурс]. Дата обращения: 28.05.2019.
- Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова. — М.: ГЭОТАР-Медиа, 2010. — 1056 с.
- Mirazo S., Ramos N., Mainardi V., Gerona S., Arbiza J. Transmission, diagnosis, and management of hepatitis E: an update // J. Hepat Med. — 2014; 6: 45-59.
- Национальное научное общество инфекционистов. Клинические рекомендации: энтеральные гепатиты (гепатит А и Е) у взрослых. — 2014. — 99 с.
- Аликеева Г.К., Максимов С.Л., Сафиуллина Н.Х., Сундуков А.В. и др. Вирусный гепатит Е // Лечащий врач. — 2012. — № 10.
- ФБУЗ «Центр гигиенического образования населения» Роспотребнадзора. Гепатит Е. [Электронный ресурс]. Дата обращения: 28.05.2019.
Источник