Методы по профилактике заболеваемости вирусным гепатитом
Âàêöèíàöèÿ íàñåëåíèÿ
Ìîíèòîðèíã çàáîëåâàåìîñòè ÎÐÂÈ è ãðèïïîì íàñåëåíèÿ
Ãåïàòèò À — çàáîëåâàíèå, âûçûâàåìîå âèðóñîì èç ñåìåéñòâà ýíòåðîâèðóñîâ, ïåðåäàåòñÿ òîëüêî îò ÷åëîâåêà ê ÷åëîâåêó ôåêàëüíî-îðàëüíûì ïóòåì.
Ãåïàòèò À îáû÷íî ïðîòåêàåò äîñòàòî÷íî ëåãêî (â îòëè÷èå îò äðóãèõ âèðóñíûõ ãåïàòèòîâ), íå èìååò òåíäåíöèè ê ðàçâèòèþ õðîíè÷åñêîãî ïðîöåññà. Èìåííî ýòó ïàòîëîãèþ â áûòó ïðîäîëæàþò íàçûâàòü «áîëåçíüþ Áîòêèíà».
Çàðàçèòüñÿ ãåïàòèòîì À ìîæíî â ñëåäóþùèõ ñëó÷àÿõ:
— ×àùå âñåãî çàáîëåâàíèå ðàçâèâàåòñÿ ïðè ïèòüå íåêèïÿ÷åíîé âîäû: íå òîëüêî èç âîäîåìîâ, íî è èç-ïîä êðàíà (âèðóñ óñòîé÷èâ ê õëîðó, â õîëîäíîé âîäå ñîõðàíÿåòñÿ ìåñÿöàìè, óíè÷òîæàåòñÿ ïðè òåìïåðàòóðå 100°C).
— Ïðè óïîòðåáëåíèè â ïèùó ìîëëþñêîâ è äðóãèõ ìîðåïðîäóêòîâ, îáèòàâøèõ òàì, êóäà ïîïàäàëè ñòî÷íûå âîäû.
— Ïðè óïîòðåáëåíèè ôðóêòîâ è îâîùåé, êîòîðûå ïîëèâàëèñü ñòîÿ÷åé èëè òîé âîäîé, â êîòîðóþ ìîãëè ïîïàñòü ýêñêðåìåíòû áîëüíûõ, áåç äîëæíîé òåðìè÷åñêîé îáðàáîòêè.
— Ïðè óïîòðåáëåíèè òåõ îâîùåé, ÿãîä èëè ôðóêòîâ, êîòîðûå ìîãëè áûòü âûìûòû çàðàæåííîé âîäîé.
— Ïðè ïîëüçîâàíèè îáùåé ïîñóäîé è òóàëåòîì ñ áîëüíûì âèðóñíûì ãåïàòèòîì À (÷åëîâåê ñòàíîâèòñÿ çàðàçíûì åùå çà 2 íåäåëè äî ðàçâèòèÿ ó íåãî êàêèõ-ëèáî ïðèçíàêîâ).
×àùå âñåãî áîëåþò ëþäè, ïðîæèâàþùèå â ñòðàíàõ ñ íåäîñòàòî÷íûì óðîâíåì ñîöèàëüíîé êóëüòóðû. Íàèáîëåå óÿçâèìû äåòè è ìîëîäûå ëþäè.
Äëÿ áîëåçíè õàðàêòåðíà ñåçîííîñòü — ðàçâèâàåòñÿ ãåïàòèò À ÷àùå âñåãî ëåòîì è îñåíüþ.
Èíêóáàöèîííûé ïåðèîä ïðè ãåïàòèòå À îáû÷íî äëèòñÿ — 14-30 äíåé. Çàáîëåâàíèå ìîæåò ïðîòåêàòü â æåëòóøíîé (õàðàêòåðíûå ïðèçíàêè: ïîòåìíåíèå ìî÷è äî öâåòà òåìíîãî ïèâà, ïîæåëòåíèå ñêëåð, êîæíûõ ïîêðîâîâ) è áåçæåëòóøíîé ôîðìàõ (êîæà è ñêëåðû ÷åëîâåêà íå æåëòåþò). Áåçæåëòóøíûå ôîðìû íàáëþäàþòñÿ â 3 ðàçà ÷àùå æåëòóøíûõ, è ìîãóò áûòü îáíàðóæåíû, åñëè íà ôîíå èíòîêñèêàöèè ÷åëîâåê ñäàñò àíàëèç «ïå÷åíî÷íûå ïðîáû», ìàðêåðû âèðóñíûõ ãåïàòèòîâ (â òîì ÷èñëå è ê âèðóñó A) èëè ÏÖÐ-èññëåäîâàíèå âåíîçíîé êðîâè íà ïðåäìåò ÐÍÊ âèðóñà ãåïàòèòà À.
Ïðîôèëàêòèêà ãåïàòèòà À.
Íåñïåöèôè÷åñêàÿ ïðîôèëàêòèêà çàêëþ÷àåòñÿ â:
ñîáëþäåíèè ïðàâèë ãèãèåíû;
ïèòüå êèïÿ÷åíîé âîäû;
ïîëèâå ñâîåãî ñàäà è îãîðîäà íå ñòîÿ÷åé âîäîé;
ìûòüå ôðóêòîâ, ÿãîä, îâîùåé êèïÿ÷åíîé âîäîé;
îáðàáîòêå ïîñóäû è òóàëåòà ïîñëå áîëüíîãî ãåïàòèòîì À.
Ýêñòðåííàÿ ñïåöèôè÷åñêàÿ ïðîôèëàêòèêà çàêëþ÷àåòñÿ âî ââåäåíèè íîðìàëüíîãî ÷åëîâå÷åñêîãî èììóíîãëîáóëèíà ÷åëîâåêó, êîòîðûé ïðîêîíòàêòèðîâàë ñ áîëüíûì ãåïàòèòîì À íå ïîçæå, ÷åì ÷åðåç 2 íåäåëè ïîñëå çàðàæåíèÿ.
Ïëàíîâàÿ ïðîôèëàêòèêà.
Ñóùåñòâóþò òàê íàçûâàåìûå ãðóïïû ðèñêà, ëþäè âõîäÿùèå â ýòè ãðóïïû äîëæíû â îáÿçàòåëüíîì ïîðÿäêå è â ïåðâóþ î÷åðåäü ïðîéòè âàêöèíàöèþ, â òîì ñëó÷àå åñëè íåò èììóíèòåòà. Âàêöèíàöèÿ ïðîòèâ ãåïàòèòà À ïîêàçàíà äåòÿì è âçðîñëûì êîòîðûå ðàíåå íå áîëåëè ãåïàòèòîì À, ïðîâåäåíèå ïðîôèëàêòè÷åñêîé âàêöèíàöèè ïîêàçàíà ïðàêòè÷åñêè âñåì äåòÿì è âçðîñëûì ñ çàáîëåâàíèåì ïå÷åíè.
Êðîìå òîãî, ñóùåñòâóåò ãðóïïà ëèö ó êîòîðûõ âûñîêèé ðèñê çàðàçèòüñÿ — ëþäè êîòîðûå íàïðàâëÿþòñÿ íà îòäûõ â ñòðàíû ñ âûñîêèì óðîâíåì çàáîëåâàåìîñòè, ìåäèöèíñêèå ðàáîòíèêè è èõ áëèçêîå îêðóæåíèå, îñîáåííî ðàáîòàþùèå â èíôåêöèîííûõ îòäåëåíèÿõ, âîåííîñëóæàùèå íà çàêðûòûõ îáúåêòàõ.  ýòó ãðóïïó òàêæå âõîäÿò ëèöà, êîòîðûå ðàáîòàþò â äîøêîëüíûõ, øêîëüíûõ ó÷ðåæäåíèÿõ, èíòåðíàòàõ, ðàáîòíèêè îáùåñòâåííîãî ïèòàíèÿ è âîäîñíàáæåíèÿ, îñîáåííî åñëè ðàáîòà ñâÿçàííà ñ êàíàëèçàöèîííûìè ðàáîòàìè.
Ïðèâèâêè ïðîòèâ ãåïàòèòà À íà÷èíàþò äåëàòü äåòÿì íà÷èíàÿ ñ òðåõëåòíåãî âîçðàñòà, è âõîäÿò â ôåäåðàëüíûé êàëåíäàðü ïðèâèâîê.
Îñîáûé âîïðîñ ýòî øêîëüíèêè, çàáîëåâàíèþ õàðàêòåðíà ñåçîííîñòü, è ïèê çàáîëåâàåìîñòè ïðèõîäèòüñÿ íà ïåðâûå øêîëüíûå ìåñÿöû — ñåíòÿáðü è îêòÿáðü. Êàê ðàç â ýòî âðåìÿ íà÷èíàþò ôîðìèðîâàòüñÿ ïåðâûå øêîëüíûå êîëëåêòèâû, èìåííî â òàêèõ êîëëåêòèâàõ ðèñê ðàñïðîñòðàíåíèÿ èíôåêöèè ïîâûøàåòñÿ. Ñâÿçàíî ýòî â ïåðâóþ î÷åðåäü ñ íèçêèìè ãèãèåíè÷åñêèìè íàâûêàìè ðåáåíêà â ýòîì âîçðàñòå, è íåäîñòàòî÷íûì êîíòðîëåì âçðîñëûõ, âåäü ïðîñëåäèòü çà âñåìè äåòüìè íå âîçìîæíî. Äëÿ øêîëüíûõ ó÷ðåæäåíèé õàðàêòåðíû ãðóïïîâûå ñëó÷àè çàáîëåâàíèÿ ñ äëèòåëüíûì òå÷åíèåì.  ñâÿçè ñ ýòèì äåòè ïåðåä ïîñòóïëåíèåì â øêîëû äîëæíû îáÿçàòåëüíî ïðèâèâàòüñÿ ïðîòèâ ãåïàòèòà À.
Источник
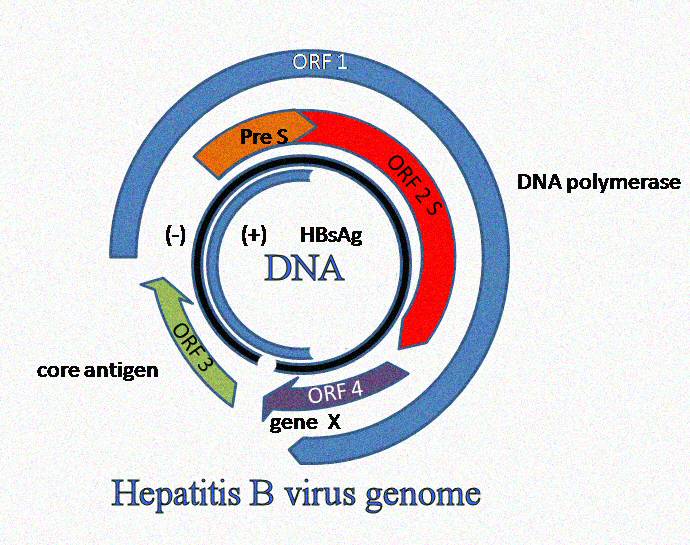
Гепатит В – инфекционное заболевание, которое может привести к частичной (в запущенных случаях к полной) дисфункции печени. Возбудитель, проникший в гепатоциты, провоцирует возникновение очагов воспаления и иных патологических изменений. Данный недуг гораздо легче предотвратить, чем вылечить. Это обусловлено наличием латентной (бессимптомной) формы. Поэтому профилактика вирусного гепатита В имеет большое значение для любого человека. Риск заражения есть у каждого, вне зависимости от возраста и половой принадлежности.
Инфицированный вирусом гепатита В может выздороветь без применения медикаментозной терапии. Это происходит, если защитный механизм способен самостоятельно уничтожить болезнетворные микроорганизмы. В результате у пациента формируется пожизненный иммунитет против вирусной патологии. При отсутствии адекватного иммунного ответа гепатит из острой фазы переходит в хроническую.
Вирус передается несколькими способами:
- При прохождении гемодиализа, переливания крови, пересадке донорских внутренних органов.
- Во время тяжелых родов (если мать заражена гепатитом В).
- Использование медицинских приспособлений, которые не прошли дезинфекцию.
Инкубационный период длится не дольше 4 месяцев. На начальных стадиях данного заболевания клинические симптомы чаще всего отсутствуют. Из-за этого диагностировать недуг в этот период времени довольно сложно. Весомым поводом для беспокойства должны стать такие признаки, как:
Тошнота
- тошнота;
- суставные боли;
- болезненные ощущения в области правого подреберья;
- плохой аппетит;
- тяжесть в желудке.
Появление общего недомогания, гематом и кровоточивости свидетельствует о развитии осложнений. На этой стадии вероятность полного выздоровления существенно уменьшается.
Специфическая профилактика
Под данным определением подразумевают использование специальных препаратов. К ним причисляют лекарства, которые созданы на основе человеческого иммуноглобулина, совмещенного с большим количеством антител. Также в эту категорию входят медикаменты, применяемые для вакцинации населения. Благодаря иммунизации, организм пациента защищают от проникновения инфекции на продолжительный период времени. Иммуноглобулин снижает риск лишь на 6 месяцев. Его чаще всего используют для осуществления вторичной профилактики.
Вакцины, вводимые детям и взрослым сегодня, отличаются безопасностью. Это объясняется отсутствием в их составе ДНК вирусной частицы. Поэтому заболеть гепатитом В после ввода препарата невозможно. В соответствии с программой, которая была разработана ВОЗ, вакцинации в обязательном порядке должны подвергаться:
Алкоголизм
- Работники, занятые в сфере медицины, образования и общепита.
- Пациенты, в анамнезе которых присутствуют хронические заболевания печени и (или) ВИЧ-инфекция.
- Люди, которые находятся в заключении.
- Студенты, проходящие обучение.
- Лица, находящиеся в туберкулезных, гемодиализных, онкологических и гематологических отделениях.
- Люди, ведущие асоциальный образ жизни (беспорядочные половые связи, наркомания, алкоголизм).
- Родственники (социальные работники), которые ухаживают за больными, страдающими от гепатита В.
- Люди, проживающие в опасных районах.
- Малыши, которые родились от инфицированных матерей.
Вакцина оказывает продолжительное действие на иммунную систему. Чтобы добиться такого эффекта, пациенту вводят не менее 10 МЕ/л. Действующий ингредиент постепенно поступает в кровь, вследствие чего происходит активация процесса выработки защитных антител.
Вакцина
Неспецифическая профилактика
С 2002 года вакцинация против гепатита В включена в календарь обязательных прививок. Первый раз инъекцию делают еще в родильном доме. Несмотря на это, игнорировать неспецифические профилактические меры категорически запрещено. Их соблюдение не потребует излишних усилий, человек должен:
- Пить только чистую воду.
- Мыть фрукты и овощи кипяченой водой.
- Избегать прямого контакта с биологическими жидкостями зараженного пациента.
- Пользоваться личными гигиеническими приспособлениями.
- Своевременно увериться в стерильности предметов медицинского предназначения, которые будут использованы при его осмотре.
- Применять средства контрацепции (форма интимных отношений значения не имеет).
Контрацепция
Гепатит В считают коварным заболеванием. Источник часто остается неизвестным, а возбудитель обладает высокой устойчивостью к воздействию внешних факторов. Риск заражения в повседневной жизни довольно высок. Данный факт подтверждается тем, что эта разновидность вирусного гепатита является самым распространенным. В любом случае не следует пренебрегать своевременной иммунизацией и ежегодными медицинскими обследованиями. Чем раньше гепатит В будет выявлен, тем меньше вероятность развития необратимых патологических изменений.
Экстренные профилактические действия
Профилактику проводят для того, чтобы снизить количество пациентов, которые могут стать носителями вируса гепатита В. В крайнем случае профилактику осуществляют в экстренном режиме. Плановый график прививок включает в себя непосредственно вакцинацию и ревакцинацию. Количество времени между этапами иммунизации может варьироваться в зависимости от типа вакцины и возраста пациента.
Если процедура проведена с соблюдением всех правил, риск развития побочных эффектов минимален. Их вероятность сильно повышается при игнорировании противопоказаний и отсутствии достаточной подготовки. Вакцинация представляет собой микроинфицирование, поэтому, несмотря на относительную безопасность, необходимо принять все меры предосторожности.
Экстренную профилактику против гепатита В осуществляют по укороченной схеме. Вторую прививку ставят через 30 дней после первой, третью еще через месяц. Последним этапом вакцинации является введением инактивированного генетического материала спустя 12 месяцев. Поводом для назначения экстренной иммунизации становится контакт с биологическим материалом зараженного человека. Если риск заражения особенно велик, вакцинацию проводят в следующей очередности: 0-2 недели-21 день-12 месяцев.
Ребенку, рожденному инфицированной матерью, вместе с вакциной от гепатита В вводят иммуноглобулин. К специфической профилактике также причисляют мероприятия, осуществляемые в отношении зараженных биологических жидкостей (кровь, сперма, плазма). Негативные последствия, возникшие после вакцинации, устраняют с помощью лечебных мер.
Профилактика у детей
Постэкспозиционные предупредительные меры характеризуются высокой эффективностью. Проведение иммунизации в детском возрасте позволяет избежать массового заражения среди разных слоев населения. Используемые препараты созданы на основе антител к HbsAg.
Ранее вакцинировали только тех пациентов, которые входят в группу риска. Чтобы снизить вероятность развития побочных реакций, специалисты разработали вакцины, не содержащие тиомерсал. В составе данного компонента присутствует ртуть. Этот элемент оказывает негативное воздействие на организм ребенка.
Прививка новорожденным
Новорожденные, появившиеся у больных матерей, подвергаются иммунизации в течение 12 часов после появления на свет. Детям ставят прививку против гепатита В и вводят иммуноглобулин. Через месяц у малыша берут биологический материал для проведения клинического исследования на гепатит В.
Необходимость в ревакцинации возникает, если титр анти-HbsAg составляет меньше 10 ЕД/л. В сложившихся обстоятельствах женщина обязательно отказывается от грудного вскармливания. Исключение делают для детей, которые были привиты от гепатита В.
Профилактика при беременности
Беременные женщины чаще остальных подвергаются инфекционному заражению. Поэтому пациентки, находящиеся в положении, должны регулярно проходить медицинское обследование. Клиническое исследование на вирусный гепатит В назначают три раза: в первом и во втором триместрах, а также перед родами.
К профилактическим мероприятиям относят:
- Скрининг при первой явке и в последнем триместре.
- Пассивную профилактику.
- Активные предупредительные меры.
- Предотвращение интранатальной и постнатальной передачи. В первом случае врачи делают все, чтобы предотвратить контакт новорожденного ребенка с кровью матери.
- Вероятность заражения существенно повышается при кесаревом сечении.
Кесарево сечение
Профилактика неонатального гепатита позволяет предотвратить инфицирование как матери, так и будущего ребенка. Вакцинацию во время беременности проводят в редких случаях. Если женщина контактировала с зараженным человеком, врач назначает ей трехкратную иммунизацию от вируса HBV. Чтобы предупредить появление гепатита В, пациентке вводят рекомбинантную вакцину. Процедура проходит в медицинском учреждении. Разовая доза специфического препарата равна 0,05-0,07 мл/кг. Иммунизацию против гепатита В делают в два этапа. Первую прививку ставят в первую неделю после прямого контакта с инфицированным человеком. Вторую процедуру делают через 30 дней.
Благодаря профилактике вирусного гепатита В врачи выявляют и устраняют все возможные источники заражения. Поставить прививку и получить консультацию относительно гепатита В можно в клинике. Процедуру осуществляет специалист. Перед вакцинацией пациент проходит медицинское обследование. Прививку нельзя ставить, если в анамнезе есть другие болезни. После иммунизации человеку необходимо соблюдать все врачебные требования. Избежать возникновения негативных последствий можно посредством особого ухода. Люди, страдающие от аллергии, остаются под надзором доктора на протяжении 5–6 часов.
Источник
Диагностика гепатита А
Профилактика гепатита А предполагает комплексный подход: ликвидацию очага инфекции, прерывание путей передачи вируса и формирование невосприимчивости у здоровых людей. Ранняя диагностика болезни — основной способ устранения источника заражения.
Ранняя диагностика позволяет своевременно изолировать больного, который является наиболее заразным со второй недели инкубационного периода, прежде чем появится желтуха. Больные безжелтушной и субклинической формами представляют собой важный источник заражения, у них трудно выявить заболевание рано, а значит, возможность инфицирования более длительное. Изоляция пациента предупреждает дальнейшее распространение вируса. Ранняя диагностика гепатита А позволяет провести своевременное обследование и наблюдение за людьми, контактировавшими с больным для раннего выявления у них признаков болезни Боткина, дезинфицировать помещение.
Опорные признаки для установления диагноза:
- Эпидемиологические данные. Значение приобретают сведения о контакте с больным вирусным гепатитом А, пребывании в очаге инфекции, подъеме заболеваемости, фактором риска является возраст (дети до 7 лет, школьники).
- Отсутствие данных о перенесенной болезни Боткина, вакцинации, инструментальных вмешательствах (операции, инъекции, стоматологические манипуляции) в течение последних 6 месяцев.
- Клинические симптомы – повышение температуры, желтуха, темная моча, светлый кал, тошнота, боли в животе.
- Лабораторные исследования – для ранней диагностики наиболее значимо повышение уровня АЛТ, АСТ. Увеличение трансаминаз происходит рано и в несколько раз выше нормы (более чем в 10 раз). В моче определяются желчные пигменты, в крови повышается уровень билирубина.
Исследование крови
- Серологические исследования — определение в крови специфических маркеров вирусного поражения печени (анти-HAV IgM, анти-HAV IgG, РНК-HAV). Положительными в конце инкубации и начале заболевания становятся анти-HAV IgM, РНК-HAV, в острой фазе обнаруживают все маркеры, после выздоровления определяется анти-HAV IgG. Точный диагноз гепатита А устанавливают путем выявления анти-HAV IgM.
- Инструментальные исследования. Для уточнения размеров и структуры печени в острой стадии используется УЗИ органов брюшной полости, также этот метод позволяет осуществлять динамическое наблюдение. Если полученные данные неясны или противоречивы, применяют КТ или МРТ.
К какому врачу обратиться
Взрослый посещает терапевта, ребенок осматривается детским врачом — участковым педиатром. Выраженные боли в животе – повод для осмотра хирурга, чтобы исключить острую патологию, которая требует оперативного вмешательства. В дальнейшем больной направляется к терапевту. Помощь в диагностике может оказать врач-инфекционист.
Гепатит А называют желтухой. До появления желтушности кожи наиболее трудно установить диагноз, особенно при отсутствии эпидемиологических данных. В это время врач может предполагать ОРЗ, гастроэнтероколит, дискинезию желчевыводящих путей, острый холецистит, другую патологию, клинические симптомы которой сходны с проявлениями гепатита А. Особенно непросто установить диагноз на ранней стадии при наличии катаральных явлений. Появление темной мочи на фоне признаков респираторного заболевания помогает заподозрить поражение печени. Иногда приходится исключать острую хирургическую патологию.
Какие анализы нужно сдать
Для подтверждения заболевания необходимо провести анализ крови на трансаминазы (АЛТ, АСТ). По результатам данного исследования можно диагностировать гепатит на ранней стадии. В начале желтушного периода в моче появляются желчные пигменты и уробилин, в кале отсутствует стеркобилиноген. В дальнейшем проверяют показатели АЛТ, АСТ в динамике, выясняют уровень билирубина, щелочной фосфатазы, определяют anti-HAV IgM. Диагностику и лечение проводит врач-инфекционист по четко отработанной схеме.
Выявление при обследовании повышенного уровня АЛТ, АСТ позволяет наиболее рано заподозрить поражение печени. При первых признаках болезни дополнительно определяют уровень билирубина и его фракций. Тип гепатита уточняется по результатам серологического исследования на обнаружение специфических маркеров (антигенов и антител HAV).
Профилактические меры
Эффективные способы, предупреждающие заражение вирусом:
- Мытье рук.
- Безопасное водоснабжение.
- Безопасность пищи.
- Соблюдение санитарных норм, гигиена.
- Вакцинация.
Мытье рук с мылом
Вирус попадает в организм через немытые руки (ранее желтуха называлась болезнью грязных рук), инфицированную воду. Значит, чтобы защититься от заражения, нужно исключить эти факторы передачи вируса. Надо помнить, что можно заболеть, если заглатывать воду при купании, важно стараться этого избегать. Вирус попадает в организм при использовании речной воды для обработки фруктов и овощей. Чтобы защитить себя от заболевания, нельзя пить воду из колодцев без кипячения. Мытье рук – верный способ предупредить инфицирование.
Если ребенок, посещающий детский сад, заболел гепатитом, то его изолируют и объявляют карантин на 35 дней для предупреждения распространения инфекции. В эти дни за контактными детьми ведется наблюдение для обнаружения первых признаков болезни Боткина – повышения температуры, снижения аппетита, неясных кишечных расстройств, вялости. Родители также должны быть внимательны к своим детям — при изменении поведения, недомогании сообщить об этом врачу. При появлении признаков заболевания детей изолируют и обследуют (АЛТ, АСТ, билирубин). Новые дети в коллектив не принимаются или допускаются после введения иммуноглобулина.
Как уберечь детей от гепатита А (памятка для родителей):
Кипячение воды
- Формировать у детей навыки чистить зубы кипяченой водой.
- Не пить из-под крана некипяченую воду.
- Ребенку нужно рассказать о том, какую воду можно пить, и иметь всегда в доме кипяченую воду для питья (возбудитель заболевания погибает при температуре 85 градусов).
- Малышей купать в кипяченой воде.
- Не брать еду в рот, не помыв предварительно руки, не есть на улице.
- Не грызть ногти.
- Не употреблять немытые фрукты, овощи, ополаскивать их кипяченой водой.
- Сделать прививку против гепатита А.
Следует соблюдать меры предосторожности при общении с больным, так как окружающие его предметы инфицированы. Чтобы предотвратить заражение, необходимо выделить пациенту отдельную посуду, обрабатывать дезинфицирующими средствами туалет, дверные ручки, полы, тщательно мыть руки.
Все мероприятия по диагностике и предупреждению гепатита А проводятся в соответствии с действующими нормативными актами. Принципы профилактики предусматривают контроль качества воды, очистки сточных вод.
Активную вакцинацию для профилактики вирусного гепатита А рекомендуют проводить с 1 года. Защитный эффект возникает через месяц, однако необходимо введение дополнительной дозы через 6–12 месяцев. Вакцина защищает привитого человека от заболевания на 5 лет и более. Она совместима с другими препаратами, входящими в календарь прививок.
Пассивная иммунизация проводится специфическим иммуноглобулином по эпидпоказаниям. Это обеспечивает защиту человека на 3–5 месяцев. Необходимое условие – проведение вакцинации не позднее 7 дней от предполагаемого контакта с заболевшим.
Плановая иммунизация проводится лицам из группы риска: медицинские работники, люди, отдыхающие в местах с высоким уровнем заболеваемости, сотрудники детских учреждений, интернатов, предприятий общественного питания, водоснабжения.
Болезнь можно предотвратить, сделав прививку и соблюдая правила гигиены.
Источник