Особенности клинического течения кишечных инфекций
Группа заболеваний, основными клиническими проявлениями которых являются диарея и рвота.
По этиологическомупринципу все ОКИ у детей можно разделить на две основные группы:
1. ОКИ бактериальной природы:
— вызываемые заведомо патогенными энтеробактериями (дизентерия, сальмонелез, холера и др.)
— вызываемые условно – патогенными микроорганизмами (клебсиеллой, протеем, клостридиями, синегнойной палочкой и др.)
2. Вирусные диареи (вызываются энтеровирусами, ротавирусами, аденовирусами и др.)
В последние годы большое значение придается условно – патогенным микроорганизмам особенно у детей раннего возраста и новорожденных.
Возбудители ОКИ устойчивы во внешней среде, могут длительное время сохраняться на руках, на посуде, игрушках и предметах обихода, а также в почве и воде, инфицированных фекалиями больного.
Эпидемиология
· Источник заболеваний – больной или носитель.
Наиболее опасны больные легкими или бессимптомными формами ОКИ. В детских коллективах источниками эпидемических вспышек нередко бывают работники пищеблоков.
· Механизм передачи ОКИ – фекально-оральный, который реализуется контактно – бытовым, пищевым, водным путями передачи.
· Восприимчивость к инфекции высокая, особенно детей младшего возраста, недоношенных и, находящихся на искусственном вскармливании
· Иммунитет типоспецифический, нестойкий, в связи, с чем высока возможность повторных заболеваний.
Клиническая картина.
Инкубационный период до 7 дней.
Опорные признаки
Все ОКИ независимо от этиологии клинически проявляются тремя основными синдромами:
Синдром интоксикации
· повышение температуры
· недомогание, слабость, вялость
· бледно – серый цвет кожных покровов, нередко с «мраморным рисунком»;
· снижение аппетита вплоть до анорексии (отсутствие аппетита)
Синдром поражения желудочно – кишечного тракта – «местный синдром»
· боль в животе, тенезмы (болезненные ложные позывы на дефекацию);
· урчание по ходу кишечника, метеоризм;
· тошнота, рвота;
· диарея (частый, жидкий стул с патологическими примесями);
Синдромэксикоза (обезвоживания):
· сухость слизистых оболочек и кожи
· снижение эластичности, тургора тканей
· потеря массы
· западение большого родничка у грудных детей
· заостренные черты лица, «запавшие» глаза
· олигурия
Особенности клинических проявлений ОКИ, связанные с этиологическим фактором.
| Шигеллез | Сальмонеллез | Эшерихиоз |
| Стул в виде «ректального плевка» скудный со слизью, кровью, нередко с гноем) ». Сигма спазмирована, при пальпации болезненна Тенезмы Податливость Или зияние ануса | Стул типа «болотной тины» (водянистый, с примесью большого количества слизи, зелени) Выраженная интоксикация Особую опасность как источник инфекции представляют водоплавающие птицы, куры | Стул обильный, брызжущий с большим количеством воды, светло – желтого цвета, с прозрачной слизью Упорные срыгивания и рвоты Быстрое в течение суток и даже часов, развитие эксикоза |
Лабораторная диагностика
Копрологическое исследование
Бактериологическое исследование
Вирусологическое исследование (ротавирусная инфекция)
Серологическое исследование
Принципы лечения
Лечение ОКИ можно проводить в домашних условиях.
Госпитализации подлежат дети с тяжелыми формами заболевания, дети с выраженной болью в животе, требующие наблюдения хирурга для исключения острых хирургических заболеваний, дети с сопутствующей патологией – пневмония, отит и др., а также дети из закрытых детских учреждений.
Комплексная терапия включает лечебное питание, борьбу с возбудителями и токсикозом, обезвоживанием, повышение иммунных и защитных сил организма.
Режим — постельный.
Диета
У детей раннего возраста уменьшают суточный объем пищи, кратность кормлений увеличивают до 8 – 10 раз в сутки.
Оптимальным продуктом питания является материнское молоко, при его отсутствии – кисломолочные смеси.
У детей старше года ограничивают количество жиров и отдают предпочтение кисломолочных смесей.
У детей старше года ограничивают количество жиров и отдают предпочтение кисломолочным смесям, пюре, овощным супам, кашам. С 3 – 4 дня добавляется мясо. К 5 – 7 дню лечение объем и состав пищи должен соответствовать норме с исключением продуктов усиливающих брожение и перистальтику кишечника.
Наряду с диетотерапией назначают ферментные препараты.
Медикаментозная терапия
Антибактериальную терапию назначают только при бактериальной природе заболевания.
Значительное место в лечении отводятся восстановлению водно – электролитного баланса. С этой целью ребенку назначают жидкость в виде питья (оральной регидратации).
Оральная регидратация проводится бессолевыми растворами: сладким чаем, рисовым изюмными отварами, каротиновой смесью, глюкозосолевыми растворами («Оралит», «Регидрон», «Глюкосалан» «Цитроглюкосалан»);
Для коррекции дисбактериоза назначают биопрепараты: лактобактерин, бифидумбактерин, бификол, колибактерин.
Важное место в лечении занимает витаминотерапия и иммунотерапия.
Противоэпидемические мероприятия в очаге кишечных инфекций:
1. Раннее выявление и изоляция больного до полного клинического выздоровления и отрицательного бактериологического обследования кала.
2. Регистрация больного в СЭС.
3. Выявление контактных, наложение карантина на 7 дней.
4. Бактериологическое обследование контактных.
5. Проведение текущей и заключительной дезинфекции.
Контрольные вопросы.
1.Какие симптомы обезвоживания должна выявить медсестра?
2. Какие анатомо – физиологические особенности органов пищеварения у детей способствуют возникновению острых кишечных заболеваний
3. Назовите клинические проявления местного синдрома при шигеллезе.
4. Расскажите о лечебном питании, методике оральной регидротации и уходе за больным при ОКИ.
5. Какие противоэпидемические мероприятия необходимо провести в очаге ОКИ.
СПИСОК ЛИТЕРАТУРЫ.
Педиатрия Н.В. Ежова с соавторами Минск «Вышэйшая школа» 2003г
Семейная медсестра. Педиатрия В.Д. Тульчинская Ростов- на –Дону «Феникс»2003г
Педиатрия с детскими инфекциями Г.В. Егибарьянц Ростов- на-Дону «Феникс» 2004г
Детские инфекционные болезни В.Н.Самарина Санкт – Петербург»007г

Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Источник
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
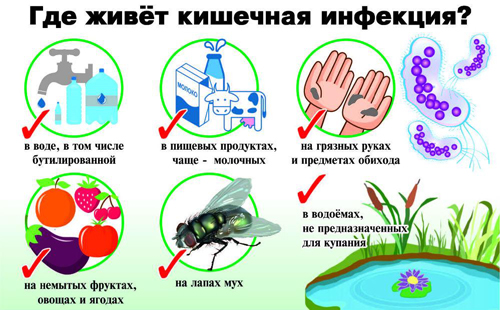
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник
Дизентерия.
Выделяют
типичную и атипичную форму дизентерии.
Типичная дизентерия классифицируется
по тяжести на следующие формы: легкую,
среднетяжелую, тяжелую и токсическую.
По типу – с преобладанием местных
(кишечных) или общих (токсических)
явлений. Атипичная дизентерия может
протекать в стертой, диспептической,
субклинической и гипертоксической
формах. По течению различают острую (до
1 месяца), затяжную (1 месяц – 3 месяца) и
хроническую (более 3 месяцев) дизентерию.
Наиболее легким
течением отмечается дизентерия Зонне.
Течение дизентерии Флекснера чаще
тяжелое или среднетяжелое, с развитием
симптомов токсикоза и эксикоза, выраженным
синдромом дистального колита. Заболевание
характеризуется негладким течением с
обострениями, осложнениями, склонностью
к затяжному течению, а также длительным
бактерионосительством и высокой
летальностью. Шигеллез Зонне нередко
протекает по типу пищевой токсикоинфекции
с быстрой положительной динамикой,
гладким течением, низкой летальностью.
Заболевание обычно
начинается остро с повышения температуры
тела, недомогания, иногда рвоты, болей
в животе, учащения стула. В первые дни
заболевания стул имеет каловый характер,
жидкий, зеленый или темно-коричневый с
примесью слизи или прожилками крови. В
последующие дни стул теряет каловый
характер, принимает вид «ректального
плевка» (скудный, слизистый, иногда с
примесью крови в виде точек или прожилок).
Характерно спастическое состояние
толстого кишечника (особенно сигмовидной
кишки), тенезмы, податливость или зияние
ануса, выпадение слизистой прямой кишки.
Объективно отмечается сухость и
обложенность языка, живот втянут,
болезненный при пальпации по ходу
толстой кишки, дистальные отделы толстого
кишечника спазмированы.
Дети раннего
возраста болеют дизентерией редко. В
случае ее развития патологический
процесс распространяется на тонкий
кишечник и чаще проявляется в виде
энтероколита: живот вздут, нередко
увеличена печень, стул жидкий с
патологическими примесями, примесь
крови встречается реже, вместо тенезмов
наблюдаются их эквиваленты (плач и
покраснение лица при дефекации, сучение
ножками, податливость ануса). Течение
заболевания более продолжительное.
Значительно чаще развивается эксикоз,
дисбактериоз.
Осложнениями
дизентерии могу быть инфекционно-токсический
шок, острая почечная недостаточность,
гемолитико-уремический синдром, кишечное
кровотечение, перитонит, прободение
кишечника, инвагинация, выпадение
слизистой прямой кишки, трещины и эрозии
заднего прохода, дисбактериоз кишечника.
Сальмонеллёз.
Выделяют
типичные и атипичные формы сальмонеллёза.
К типичным формам относятся
гастроинтестинальная, тифоподобная и
септическая. По тяжести возможен легкий,
среднетяжелый, тяжелый сальмонеллез.
По течению выделяют острое, затяжное и
хроническое. Наиболее тяжелые формы
отмечаются, как правило, при сальмонеллезе,
вызванном S.typhimurium,
S.choleraesuis.
Сальмонеллезом, вызванным S.typhimurium,
чаще болеют дети грудного возраста.
Клинически заболевание характеризуется
развитием энтероколита, гемоколита,
токсикоза, эксикоза и генерализованных
форм. Для этого сальмонеллеза характерно
внутрибольничное инфицирование. При
сальмонеллезе, обусловленном S.enteritidis,
отмечается легкое или среднетяжелое
течение с быстрым выздоровлением,
бактерионосительство чаще отмечается
при сальмонеллезе, обусловленном
S.heidelberg,
S.derby.
При тифоидной форме обычно обнаруживается
S.heidelbarg,
при гнойном менингите – S.hartneri.
У большинства
больных заболевание начинается остро.
Один из наиболее частых симптомов –
лихорадка, чаще постоянного типа,
длящаяся, как правило, более одной
недели. Отмечаются признаки токсикоза,
возможно развитие нейротоксикоза.
Судороги могут развиться как при
поражении нервной системы токсином,
так и при возникновении сальмонеллезного
менингита, менингоэнцефалита.
Гастроинтестинальная
форма сальмонеллеза может протекать с
клиникой гастрита, энтерита, колита, а
чаще – гастроэнтероколита. Во время
осмотра обращают на себя внимание
бледность, адинамия, сухой язык ребенка.
Живот вздут, болезненный вокруг пупка,
урчит, пальпируются увеличенная печень
и селезенка. Рвота может быть токсического
или гастритического генеза. Стул
водянистый, пенистый, с примесью зеленой
слизи, нередко прожилок крови со зловонным
запахом, напоминает болотную тину.
Эшерихиозы. В
зависимости от наличия факторов
патогенности эшерихиозы делят на 4
группы: 1. Энтеропатогенные кишечные
палочки (ЭПКП) имеют антигенное сродство
с сальмонеллами, вызывают очаговое
воспаление преимущественно тонкого
кишечника. Энтеропатогенные эшерихии
включают около 30 сероваров. Наиболее
распространенными из них являются О111,
О55,
О26,
О44,
О125,
О127,
О119.
Заболевания, вызванные энтеропатогенными
кишечными палочками, встречаются в
основном у детей раннего возраста и
проявляются диареей с симптомами
интоксикации и возможным развитием
септического процесса. Начало болезни
острое или постепенное. Иногда температура
в первые дни нормальная. В последующем
снижается аппетит, появляется рвота
(упорная, но не частая). К 4-5 дню болезни
состояние ребенка ухудшается: нарастает
вялость, адинамия, черты лица заостряются,
большой родничок и глазные яблоки
западают. Отмечается бледность кожи,
«мраморность», периорбитальный цианоз,
сухость слизистых оболочек. Нарастают
признаки гиповолемии. Живот резко вздут,
перистальтика ослаблена, развиваются
олигурия, анурия. Стул частый, жидкий,
водянистый, желто-оранжевого или
золотистого цвета с примесью прозрачной
слизи, редко – прожилками крови.
Энтероинвазивные
кишечные палочки включают в свою группу
О124,
О151
и ряд других штаммов. Заболевания,
вызванные данным типом эшерихий, по
клиническим проявлениям сходны с
шигеллезами. Наблюдаются преимущественно
у детей старшего возраста. Начало
заболевания острое с повышения температуры
тела, слабости, головной боли, рвоты,
схваткообразных болей в животе.
Интоксикация непродолжительна. В отличие
от дизентерии, стул обильный, с большим
количеством слизи и прожилками крови,
тенезмов, как правило, не бывает.
Длительность лихорадки 1-2 дня, дисфункции
кишечника – 5-7 дней.
Энтеротоксигенные
кишечные палочки вызывают заболевания
сходные с пищевыми токсикоинфекциями
и нетяжелой холерой. В эту группу включены
штаммы О78:Н11,
О78:Н12,
О6:В16.
В клиническом течении отмечается диарея,
часто сопровождающаяся сильными
схваткообразными болями в животе,
тошнотой, рвотой. Повышение температуры
тела и интоксикация могут быть
невыраженными. Стул водянистый, брызжущий,
без патолоческих примесей и запаха.
Энтеротоксигенный эшерихиоз протекает
доброкачественно, прогноз благоприятный.
Особенностью
клинической картины эшерихиозов,
вызванных энтерогеморрагической
кишечной палочкой, являются выраженные
признаки интоксикации, сильные
схваткообразные боли в животе, обильный
стул цвета «мясных помоев», интенсивные
боли в животе, развитие гемолитико-уремического
синдрома. Энтерогеморрагический
эшерихиоз чаще протекает в среднетяжелой
и тяжелой форме с развитием острой
почечной недостаточности и
гемолитико-уремического синдрома.
Иерсиниоз.
Заболеваниечаще
встречается в гастроэнтероколитической
форме. Реже – в аппендикулярной или
септической. Клиника различных форм и
вариантов заболевания характеризуется
сочетанием нескольких синдромов.
Токсический синдром проявляется
повышением температуры тела до 38-40оС,
ознобом, миалгией. Диспептический —
болями в животе, тошнотой, диареей,
рвотой. Катаральный синдром характеризуется
болями в горле, гиперемией слизистых
зева. Экзантематозный — скарлатиноподобной
и кореподобной сыпью. При этом отмечаются
симптомы «капюшона», «носков», «перчаток»,
когда сыпь преимущественно локализуется
на лице, шее, кистях рук и стопах. Нередко
имеют место артралгический (признаки
воспаления суставов) и гепатолиенальный
синдромы.
Боли в животе при
желудочно-кишечной форме иерсиниоза
могут быть настолько сильными, что
заставляют предполагать острый
аппендицит. Они чаще локализуются в
подвздошной или околопупочной области,
но могут приобретать и разлитой характер.
Стул обильный, жидкий, буро-зеленого
цвета, зловонный, от 2-3 до 10-15 раз в сутки,
изредка со слизью и кровью. Язык сухой,
покрыт белым налетом. Живот умеренно
вздут. Мягкий. Отмечается болезненность
в илеоцекальной и околопупочной областях.
Стул обычно нормализуется на 4-7 дни
болезни.
Брюшной тиф.
Брюшной тиф
является заболеванием с преимущественно
постепенным началом болезни и медленным
развертыванием клинической симптоматики.
Начальный период заболевания
характеризуется постепенным повышением
температуры тела, недомоганием, миалгиями,
головными болями и болями в животе. У
некоторых больных уже в начале заболевания
может возникнуть «тифозный статус»
(оглушенность, галлюцинации, бред). К
концу 1 недели температура тела приобретает
постоянный характер, могут появиться
кровотечения из носа, кашель, увеличение
селезенки и болезненность живота.
Пятнистопапулезные
высыпания появляются у 80 % больных детей.
Они возникают последовательно на
протяжении 2-3 дней на коже брюшной стенки
и нижней части груди общим количеством
10-30. Парадоксальное несоответствие
между высокой температурой и редким
пульсом у детей встречается значительно
реже, чем у взрослых.
Язык сухой, обложен
грязно-серым налетом, имеет красный
цвет с отпечатками зубов из-за отечности.
Живот вздут, болезненный в правой
подвздошной области, там же урчание и
укорочение перкуторного звука из-за
гиперплазии лимфатических узлов брыжейки
(симптом Падалки). Стойкие запоры могут
сменяться жидким стулом в виде «горохового
супа»
Протеоз. Данная
инфекция чаще наблюдается у новорожденных
и ослабленных детей. Начало болезни
чаще острое, интоксикация умеренная
или выраженная. Температура тела
субфебрильная или фебрильная. Ребенок
беспокоен в связи со схваткообразными
болями в животе. Отмечается бледность
кожных покровов. Живот вздут, урчит по
ходу кишечника. Отмечается болезненность
сигмовидной кишки без ее спазма, сильное
раздражение вокруг анального отверстия.
Стул учащен до 5-10 раз в сутки, обильный,
водянистый, пенистый, зеленого цвета с
примесью слизи, реже – крови, резким
гнилостным запахом.
У детей старшего
возраста протейная инфекция чаще
протекает по типу гастрита или
гастроэнтерита в среднетяжелой и легкой
форме. Начало заболевания острое.
Температура тела повышается до 38 — 39ºС.
Появляются схваткообразные боли в
животе, рвота, метеоризм, обильный
водянистый зловонный стул. У детей с
пониженной иммунной реактивностью
могут развиться вторичные очаги инфекции
– цистит, пиелонефрит, отит, менингит.
Наиболее тяжёлым проявлением протейной
инфекции является сепсис.
Клебсиеллез.
Инфекция
может протекать по типу гастрита,
энтерита, колита и их сочетаний. У детей
раннего возраста, как правило, поражению
кишечника предшествует очаг клебсиеллезной
инфекции в органах дыхания (пневмония),
ЛОР-органах (отит), пупочной ранке
(омфалит).
Начало болезни
острое, наблюдается повышение температуры
тела до 39-40оС.
Выражены признаки интоксикации, кожные
покровы серовато-бледные, сухие, живот
вздут. Стул учащается в зависимости от
тяжести заболевания от 5-10 до 25 раз в
сутки, жидкий, водянистый, зеленоватого
цвета, с комочками, примесью слизи,
иногда – крови.
Нередко энтероколит
приобретает некротический характер.
При этом течение болезни может осложниться
перфорацией кишечника с последующим
развитием перитонита. Возможна
генерализация процесса с поражением
различных органов. У детей старшего
возраста клебсиеллезная инфекция обычно
протекает по типу легкой формы пищевай
токсикоинфекции.
Цитробактериоз.
Заболевание
наблюдается преимущественно у ослабленных
детей раннего возраста. В клинике
отмечается кратковременная лихорадка,
токсикоз, диспептические расстройства.
Признаки эксикоза выражены умеренно.
Диарея нередко предшествует синдрому
интоксикации. Стул учащается до 2-5 раз
в сутки, жидкий, не обильный, желтый, с
незначительной примесью слизи, редко
– крови, обычным запахом.
Течение болезни
кратковременное. При тяжелом течении
заболевания возможно развитие септической
формы.
Энтеробактериоз.
Энтеробактериоз
имеет постепенное начало. Ведущими в
клинике являются симптомы интоксикации
и поражения желудочно-кишечного тракта.
В зависимости от тяжести заболевания
субфебрильная или умеренная лихорадка,
выраженный метеоризм, стул водянистый,
обильный без патологических примесей.
Длительность заболевания обычно
составляет 2-5 дней.
У детей раннего
возраста при генерализации процесса
возможно развитие пиелонефрита, гнойного
менингита, сепсиса.
Кишечная
синегнойная инфекция. Болезнь
проявляется гнойно-некротическим
энтероколитом у детей раннего возраста
или пищевой токсикоинфекцией у детей
старшего возраста. В первом случае
заболевание начинается постепенно с
ухудшения общего состояния, срыгивания,
появления патологического стула.
Температура тела повышается до 38-39ºС.
При пальпации живота определяется
урчание, вздутие и болезненность тонкой
кишки. Признаки дистального колита
отсутствуют. Стул учащается до 20 раз,
жидкий, зловонный, желто-зеленого цвета.
Содержит большое количество слизи и
крови, иногда — мелена. Прогрессируют
токсикоз и эксикоз. Течение болезни
длительное, волнообразное.
Поражение
желудочно-кишечного тракта нередко
сочетается с затяжными пневмониями, с
развитием деструкции легких, пиелонефритом,
циститом, менингитом, менингоэнцефалитом,
а также гнойными заболеваниями кожи,
подкожной клетчатки, костей. Менингит
и менингоэнцефалит, обусловленные
синегнойной палочкой, проявляются
характерными изменениями в ликворе: он
мутный, сливкообразной консистенции,
с сине-зелеными хлопьями, высоким
содержанием белка и нейтрофильным
плеоцитозом.
У ослабленных
детей может развиться синегнойный
сепсис, проявляющийся гангренозной
эктимой (округлые уплотнения в коже
красно-черного цвета диаметром до 1 см
в диаметре, с изъязвлением в центре и
зоной эритемы вокруг, расположенные в
подмышечной и паховой области) и
выделением зеленой мочи (за счет окраски
ее вердогемоглобином).
При развитии
пищевой токсикоинфекции заболевание
начинается остро – с повторной рвоты,
болей в эпигастрии, быстро нарастают
явления токсикоза, кишечный синдром
выражен слабо.
Стафилококковое
поражение желудка и кишечника. Заболеваниеможет быть
первичным и вторичным. Первичная
стафилококковая инфекция развивается
при попадании возбудителя в организм
экзогенным путем, вторичное поражение
желудочно-кишечного тракта возникает
на фоне других проявлений стафилококковой
инфекции (пневмонии, флегмоны, сепсиса
и других). Стафилококковая инфекция в
зависимости от локализации может
протекать по типу гастрита, энтерита,
колита или их сочетанных форм –
гастроэнтерита, энтероколита,
гастроэнтероколита.
Первичная
стафилококковая инфекция чаще развивается
у детей раннего возраста. Она характеризуется
острым или постепенным началом.
Повышается температура тела, отмечаются
беспокойство, срыгивания, бледность
кожи. Живот вздут, урчит. Стул учащается
до 5-10 раз в сутки, жидкий, водянистый,
охряно-желтого или желто-зеленого цвета
со слизью, иногда прожилками крови.
Кишечные явления держатся 2-3 недели и
более. Следствием заболевания практически
у всех детей является дисбактериоз.
Вторичные энтериты
и энтероколиты у детей раннего возраста
проявляются субфебрильной или фебрильной
лихорадкой, стойкой анорексией, плоской
или отрицательной весовой кривой,
упорными срыгиваниями и рвотой. Симптомы
поражения к