Острый вирусный гепатит с желтушная форма средней тяжести
Развивается острая форма гепатита С в результате проникновения в кровеносное русло человека болезнетворного вируса при контакте с биологическими жидкостями другого лица. При этом возникает чувство тяжести в правом подреберье, повышается температура тела и появляются симптомы общей интоксикации. В случае отсутствия необходимого лечения патология приводит к раку или циррозу печени.
Терапия гепатита заключается в устранении причины заболевания и проведении противовирусного лечения.
Причины и патогенез
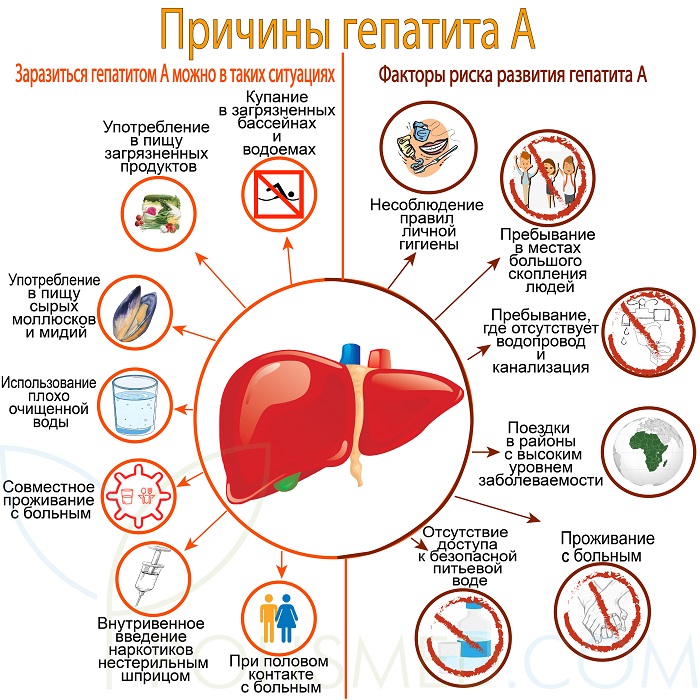
Спровоцировать гепатит С острой формы способно попадание в организм человека специфического вирусного агента, который внедряется внутрь клетки. Пути заражения могут быть различными, а вирус проникает в кровь через незначительные царапины и порезы. Характерно, что для заражения необходимо незначительное количество биологической жидкости, так как активность агента очень большая. Кроме этого, во внешней среде вирус гепатита может сохраняться на протяжении 5 дней.
Выделяют такие основные механизмы заражения острым вирусным гепатитом С:
- инъекции плохо стерилизованными одноразовыми шприцами или иглами;
- переливание крови или ее компонентов от больного донора;
- заражение в стоматологических кабинетах от инструментария;
- половой акт, особенно если он был травматичным;
- пользование в быту одним лезвием или зубной щеткой;
- передача от матери к ребенку во время родов;
- оперативное вмешательство;
- травма с открытыми ранами на коже.
Передача вируса от больного человека к здоровому возможна только при контакте с кровью и другими биологическими жидкостями. Болезнь не передается в быту при рукопожатии или через воздух. При обеззараживании операционного или стоматологического инструментария возбудитель полностью погибает. Возможно заражение при незащищенном половом акте, ведь часто происходит микротравматизация.
 От заражения данным недугом не застрахован никто.
От заражения данным недугом не застрахован никто.
В группу риска людей с высокой вероятностью заражения вирусным гепатитом С относят такие категории:
- медицинские работники;
- сотрудники санитарно-эпидемиологических учреждений;
- наркоманы;
- социально незащищенные слои населения;
- больные аутоиммунными заболеваниями;
- пациенты с иммуннодепрессией;
- дети, зараженные от больных матерей.
Вернуться к оглавлению
Основные симптомы
Острый гепатит С вызывает у пациента такие клинические признаки, как:
- общая слабость и вялость;
- отсутствие аппетита;
- бессонница;
- тошнота;
- боль в суставах рук и ног;
- желтизна склер, слизистых, а в тяжелых случаях кожных покровов;
- увеличение размеров печени и селезенки;
- головная боль;
- сыпь на коже;
- потемнение мочи;
- осветление каловых масс;
- тяжесть в правом подреберье.
На протяжении длительного времени заболевание протекает полностью бессимптомно. Рецидив может наблюдаться через 2 года и более. Сначала у пациента появляется незначительное повышение температуры тела и ухудшение общего состояния. После этого появляются жалобы на расстройство пищеварения. Далее симптоматика на время утихает, а гепатит переходит в латентную форму с бессимптомным течением. В результате он может привести к циррозу печени и острой печеночной недостаточности.
Вернуться к оглавлению
Чем опасен?
 Гепатит С невозможно вылечить, но чем раньше выявляется, тем проще его задержать.
Гепатит С невозможно вылечить, но чем раньше выявляется, тем проще его задержать.
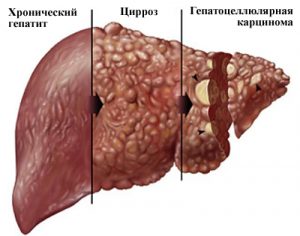
Вирусный гепатит С острой формы при длительном течении и отсутствии необходимого лечения приводит к таким патологическим состояниям:
- фиброз клеток печени;
- замещение здоровых клеток жировыми тканями;
- цирроз;
- раковое перерождение клеточных элементов;
- портальная гипертензия;
- скопление жидкости в брюшной полости;
- варикоз живота;
- печеночная энцефалопатия;
- отравление организма хронического характера;
- внутреннее кровотечение;
- нарушение функциональной активности печени;
- летальный исход.
Иногда гепатит С провоцирует появление симптомов только в терминальной стадии недуга.
Вернуться к оглавлению
Методы диагностики
Заподозрить гепатит С можно по характерной клинической картине патологии. Для подтверждения диагноза необходимо провести биохимический анализ крови, а также определить наличие антител к вирусу. Выявление иммуноглобулинов класса М поможет подтвердить диагноз острого гепатита С. Для более точного обнаружения вируса в организме сдают анализы с полимеразной цепной реакцией. А также необходимо УЗИ печени, селезенки и поджелудочной железы. Важно провести коагулограмму на определение фрагментов свертывающей системы крови.
Вернуться к оглавлению
Лечение гепатита
Терапия вирусного поражения печени заключается в использовании медикаментозных препаратов, обладающих противовирусным эффектом. К таким средствам относятся «Интерферон-альфа» и «Рибавирин», а также применяются «Виктрелис» и «Терапревир». Чтобы облегчить состояние больного ему показана симптоматическая терапия, включающая спазмолитики, дезинтосиканты, ферменты, витамины и антигистаминные средства. Лечение острого гепатита невозможно без соблюдения диеты и правильного режима сна.
Вернуться к оглавлению
Прогнозы и профилактика
Течение неблагоприятное, так как острый вирусный гепатит С часто переходит в хроническую форму, вызывая опасные последствия в виде рака или карценомы печени и цирроза. Предотвратить заражение вирусом можно, если избегать незащищенных половых контактов и следить за соблюдением мер антисептики при приеме у врача или стоматолога. Важно также пользоваться индивидуальными средствами гигиены.
Источник
Острый вирусный гепатит – группа инфекционных поражений печени, имеющих вирусную этиологию, проявляющихся симптомами печеночной недостаточности и интоксикацией. Для данной патологии характерны желтуха, увеличение печени, боли в правом подреберье, повышенная кровоточивость, асцит, неврологические нарушения, утомляемость. Для диагностики используют серологические и молекулярно-генетические исследования крови (ИФА, ПЦР), УЗИ печени и желчного пузыря, МРТ печени и желчевыводящих путей, ОФЭКТ печени, пункционную биопсию. Лечение консервативное: диета, противовирусные препараты и гепатопротекторы, отказ от вредных привычек.
Общие сведения
Острые вирусные гепатиты, имеющие парентеральный путь передачи (В, С, D), являются наиболее серьезной инфекционной патологией в России. Ежегодно регистрируются тысячи новых случаев заболевания, а высокая степень хронизации процесса и инвалидизации приводит к поиску новых методик диагностики и лечения этой патологии. Главной проблемой острых вирусных гепатитов является то, что пациент наиболее заразен в преджелтушной стадии, когда еще нет практически никаких симптомов.
К острым вирусным гепатитам, передающимся фекально-оральным путем (А, Е, F), наиболее восприимчивы дети дошкольного возраста и лица трудоспособного возраста. Этой группе острых гепатитов присуща сезонность и периодичность. К гепатитам А, Е и F формируется стойкий и пожизненный иммунитет. Заразиться острыми вирусными гепатитами В, С, D, G, SAN, TTV можно различными путями: парентеральным, половым, вертикальным (к плоду во время беременности), контактно-бытовым. Инфицированию данными формами патологии подвержены абсолютно все возрастные категории, в течении заболевания нет сезонности и периодичности. Иммунитет также формируется пожизненный. Острый вирусный гепатит приводит к выздоровлению или переходит в хроническую форму в течение трех месяцев.
Острый вирусный гепатит
Причины острого вирусного гепатита
Острые вирусные гепатиты вызываются своими типами вирусов (HAV, HBV, HCV, HDV, HEV, HFV, HGV, HTTV, HSANV) либо их комбинацией. Возбудители гепатитов В и TTV содержат в своей основе дезоксирибонуклеиновую кислоту, остальные – рибонуклеиновую кислоту. Вирусы с энтеральным путем передачи (А, Е) наименее чувствительны к воздействию агрессивных факторов окружающей среды, а вирус гепатита В наиболее стоек – он выдерживает даже длительное кипячение (в течение более чем 10 минут).
Вирусы, имеющие фекально-оральный путь передачи (А, Е, F), при попадании в организм мигрируют сначала в кишечник, затем в печень, где и начинают размножаться, с током желчи вновь попадая в кишечник. Присутствие вирусных тел в крови активирует иммунитет, вследствие чего начинают продуцироваться антитела, останавливающие репликацию вируса. Данная группа острых вирусных гепатитов отличается адекватным ответом иммунитета на инфекцию, благодаря чему они имеют благоприятный прогноз и хорошую чувствительность к лечению.
Патогенез острых вирусных гепатитов с парентеральным путем передачи более сложный. Репликация вирусов в печени вызывает активацию аутоиммунных процессов, оказывающих повреждающее действие на печень с постепенным переходом заболевания в хроническую форму. Течение острых вирусных гепатитов В, С, D, F, G, SAN, TTV обычно тяжелое, часто встречаются фульминантные (молниеносные) формы, особенно при заражении беременных в последнем триместре.
К инфицированию гепатитами А, Е, F предрасполагает несоблюдение гигиенических мероприятий; парентеральными формами острых вирусных гепатитов – беспорядочная половая жизнь, переливание недостаточно обследованных и некарантинизированных препаратов крови, использование инъекционных наркотических средств, посещение маникюрных и тату-салонов, стоматологических клиник с сомнительной репутацией, совместное использование средств гигиены (особенно бритв).
Острые вирусные гепатиты классифицируют по ряду параметров:
- По этиологии: гепатит А, В, С, D, Е, F, G, SAN, TTV, неустановленной этиологии.
- По течению: субклиническая форма, с типичной клинической картиной, стертая форма, безжелтушная и холестатическая.
- По тяжести: легкое течение, средней тяжести, тяжелое и фульминантное (злокачественное) течение.
Симптомы острого вирусного гепатита
В течении заболевания дифференцируют пять периодов: инкубационный, преджелтушный, период разгара, постжелтушный и период реконвалесценции. Кроме того, клиническая картина может отличаться в зависимости от конкретного типа вируса, степени тяжести патологического процесса, формы заболевания.
Во время инкубационного периода происходит активное размножение вирусов, при этом нет никаких клинических проявлений. Первые клинические симптомы соответствуют началу преджелтушного периода, в течении которого различают несколько синдромов: катаральный (гиперемия зева, повышение температуры, озноб, насморк) – при гепатите А, Е; диспепсия – при гепатите А, Е, TTV; астеновегетативный – при всех видах гепатитов; артралгический (боли в суставах, сыпь вокруг них) – при гепатитах В, D, иногда С; геморрагический (петехии на коже, кровоизлияния, кровотечения из носа) и абдоминальный (боли в животе, напряжение передней брюшной стенки) – очень редко при гепатите В. К концу данного периода печень увеличивается, становится плотной, моча темнеет, а кал обесцвечивается.
Во время желтушного периода иктеричность кожи и слизистых постепенно нарастает в течение 3-5 дней, сохраняется около 10 дней и затем постепенно снижается. Печень и селезенка увеличиваются в размерах. Явления интоксикации с развитием желтухи постепенно снижаются. На высоте разгара симптомов возможно появление кожного зуда. Желтушный период длится около двух недель, максимальная его продолжительность – три месяца. Постжелтушный период характеризуется постепенным исчезновением желтухи, но ферментативная активность сохраняется повышенной. Период реконвалесценции может длиться до полугода, за это время происходит постепенная нормализация всех показателей.
Выше описана типичная клиническая картина острого вирусного гепатита. Субклиническая форма заболевания не имеет явной симптоматики, обычно этот диагноз выставляется контактным лицам при повышении активности ферментов и положительных серологических тестах. Безжелтушная форма характеризуется отсутствием изменений окраски кожи, мочи и стула. Активность ферментов повышена в несколько раз, однако уровень билирубина значительно не вырастает; печень увеличена. Стертая форма проявляется кратковременным окрашиванием кожи и изменением цвета мочи и кала (в течение не более 3-х суток), незначительным увеличением печени и уровня билирубина. Холестатическая форма обычно имеет течение средней тяжести, желтуха очень интенсивная и сохраняется от полутора до четырех месяцев, сопровождается сильным зудом. Моча очень темная, кал полностью обесцвечивается. Цифры билирубина увеличиваются значительно, повышена активность показателей, указывающих на холестаз (ЩФ, холестерин, альдолаза).
При остром вирусном гепатите А инкубационный период продолжается 10-45 дней. Преджелтушный период длится около недели, проявляется катаральными симптомами, диспепсией, повышенной утомляемостью. Как только начинается период разгара (появляется желтуха), интоксикационные явления значительно уменьшаются, самочувствие улучшается. Желтуха в среднем сохраняется не более недели или двух. Гепатит А редко протекает в тяжелой форме, чаще в легкой или среднетяжелой. Вирусоносительство и переход в хроническую форму для гепатита А не характерны.
При остром вирусном гепатите В период инкубации намного дольше – от 45 до 180 дней. Заболевание развивается постепенно, до периода разгара пациента беспокоят боли в суставах и животе. В среднем в течение двух недель появляется желтуха, на этом фоне состояние больного значительно ухудшается. Желтушное окрашивание кожи и слизистых держится не менее месяца. Течение острого вирусного гепатита В чаще тяжелое. Для данного заболевания характерно формирование вирусоносительства, возможен переход в хроническую форму у 1/10 больных. В будущем у таких пациентов может обнаруживаться цирроз печени, гепатоцеллюлярная карцинома.
Инкубационный период при остром вирусном гепатите С составляет от 15 дней до трех месяцев. Преджелтушный период обычно стертый, может характеризоваться повышенной утомляемостью, диспепсией, болями в животе и суставах. Начало заболевания чаще острое, при этом желтуха и признаки интоксикационного синдрома выражены слабо. Острому вирусному гепатиту С присуще легкое или среднетяжелое течение без выраженной клинической симптоматики. Вирусоносительство встречается достаточно часто. Патология практически в 70% случаев переходит в хроническую форму и заканчивается циррозом печени, формированием гепатокарциномы.
Гепатит D может протекать в двух формах: коинфекции (одновременное инфицирование вирусным гепатитом В и D) либо суперинфекции (заражение гепатитом D пациента, уже страдающего вирусным гепатитом В или являющегося носителем вируса). Для коинфекции характерен инкубационный период от полутора месяцев до полугода. Начало болезни острое, клиническая картина протекает с преджелтушным и желтушным периодами. Выздоровление занимает длительное время, вирусоносительство и хроническая форма заболевания формируются у десятой части больных. При наличии суперинфекции инкубация проходит быстро (за 15-50 дней), течение очень тяжелое, волнообразное, часто приводит к летальному исходу. У выживших больных хроническая форма с малигнизацией развивается более чем в 90% случаев.
Период репликации (инкубации) вирусов при остром вирусном гепатите Е длится от десяти дней до полутора месяцев. Характеризуется острым началом, в преджелтушном периоде артралгический синдром и боли в животе преобладают в клинической картине. Заболевание протекает обычно в легкой форме, желтуха не сопровождается выраженной интоксикацией. Вирусный гепатит Е чаще всего приводит к развитию фульминантных форм болезни у беременных, если заражение произошло в последнем триместре беременности. Вирусоносительства не развивается, в хроническую форму не переходит.
Диагностика острого вирусного гепатита
Консультация гастроэнтеролога позволит предварительно определить клиническую форму, степень тяжести и период острого вирусного гепатита. Для установления точной этиологической формы острого вирусного гепатита назначаются специальные лабораторные тесты. Для этого производят определение уровня антител (IgM, IgG) в крови с помощью ИФА, вирусной ДНК и РНК в биологических жидкостях методом ПЦР. Таким образом выявляют гепатиты A, B, C, D, E. Специфическая диагностика остальных гепатитов на данный момент только внедряется в практических лабораториях.
Неспецифическая диагностика позволяет определить степень активности и тяжести вирусного поражения печени. Для этого проводят печеночные пробы, в которых определяют уровень билирубина и его фракций, протромбина, фибриногена, АСТ, АЛТ, ЩФ, антитрипсина и альдолазы. В анализе мочи регистрируется повышение уровня прямого билирубина, снижение уробилина. В кале значительно снижен уровень стеркобилина. Дополнительные сведения для установления точного диагноза и степени тяжести процесса предоставляют УЗИ печени и желчного пузыря, МРТ печени и желчевыводящих путей, ОФЭКТ печени, пункционная биопсия печени.
Лечение и профилактика острого вирусного гепатита
Все пациенты с острым вирусным гепатитом (кроме гепатита А в легкой форме) требуют госпитализации в инфекционный стационар. Базисная терапия включает в себя рациональные физические нагрузки, соблюдение диеты №5 или 5а, соответствующую тяжести заболевания терапию.
Из медикаментозных средств назначают холекинетики и спазмолитики, поливитамины, дезинтоксикационные средства, ингибиторы протеаз, гормональные и антибактериальные средства, десенсибилизирующие препараты и гепатопротекторы. При гепатитах B, C и D используют противовирусные средства и интерфероны.
Профилактика острого вирусного гепатита может быть неспецифической (направленной на предупреждение заражения) – контроль за санитарным состоянием пищи, воды, соблюдение санитарно-противоэпидемического режима, своевременное выявление и изоляция больных острым вирусным гепатитом. Специфическая профилактика заключается в вакцинации населения из групп риска.
Прогноз при гепатитах А, Е благоприятный. Гепатиты с парентеральными путями передачи часто переходят в хроническую форму, пациенты в течение длительного времени должны наблюдаться в отделении гастроэнтерологии или гепатологии. Острые вирусные гепатиты могут приводить к летальному исходу.
Источник