Печень при пальпации при гепатите
Пальпация по методу Образцова— Стражеско позволяет определить:
— увеличение размеров печени;
— чувствительность, болезненность нижнего края печени;
— поверхность печени (гладкая, неровная, бугристая, с узлами);
— консистенцию печени (мягкая, плотная, каменистой плотности);
— край печени (ровный, неровный, заостренный, закругленный, мягкий, плотный, болезненный)
ВЫДОХ
В норме печень не пальпируется или пальпируется край печени, безболезненный, мягкой консистенции.
При гепатитах печень увеличена, болезненна, более плотной консистенции.
При циррозах — печень плотная, обычно безболезненная, край — острый, поверхность ровная или мелкобугристая.
При застойной сердечной недостаточности по большому кругу кровообращения — печень увеличена, мягкой консистенции, край закруглен, при пальпации болезненный, может выявляться симптом Плеша
ВДОХ
Метод толчкообразной баллотирующей пальпации (применяется при большом асците): наносятся легкие толчкообразные удары по брюшной стенке снизу вверх; — печень ощущается в виде «плавающей льдинки»
Пальпация печени производится следующим образом. Больной лежит на спине с вытянутыми ногами и расположенными вдоль туловища руками, голова лежит низко. Пациент должен глубоко дышать открытым ртом (достигается расслабление передней брюшной стенки). Пальпацию проводят правой рукой. Врач кладет ладонь и четыре пальца левой руки на правую поясничную область, стремясь продвинуть вперед заднюю брюшную стенку. Большим пальцем левой руки врач придавливает нижние ребра спереди, препятствуя расширению грудной клетки на вдохе. Это способствует приближению печени к пальцам правой руки. Ладонь правой руки кладут плашмя с вытянутыми четырьмя последними пальцами при слегка согнутом третьем (концы пальцев составляют прямую линию) в правом подреберье больного на уровне найденной ранее нижней границы печени по средне-ключичной линии. На выдохе рука погружается за реберный край. На глубоком вдохе нижний край печени, отдавливаемый книзу диафрагмой, входит в пространство между реберной дугой и рукой врача и затем огибает пальцы врача и проскальзывает под ними вниз. В этот момент следует определить консистенцию, характер и болезненность нижнего края печени.
При асците, резком метеоризме, когда в лежачем положении печень оттесняется вверх, целесообразно проводить пальпацию нижнего края печени при вертикальном положении больного. Больной должен стоять, несколько наклонившись вперед, и глубоко дышать. Методика пальпации при этом не изменяется.
Низкое расположение края печени встречается при:
— опущении печени (гепатоптоз) встречается при висцероптозе, эмфиземе легких, выпот- ном плеврите, поддиафрагмальном абсцессе, при этом край печени не изменяется, но прощупать его удается не всегда, потому что печень отклоняется вниз и назад;
— увеличении ее размеров, может затрагивать как всю печень (застой крови, острый гепатит, ожирение, инфекции, лейкоз, амилоидоз) так и отдельные части (опухоли, абсцессы, эхинококк).
Уменьшение размеров печени, как правило, наблюдается при циррозах. В этом случае не всегда удается ее пальпация.
В норме печень имеет мягкую консистенцию. Умеренное уплотнение наблюдается при острых гепатитах, значительное — при циррозах, новообразованиях, амилоидозе. Застой крови, ожирение, инфекции, вызывая увеличение печени, не приводят к ее уплотнению.
Характер края печени:
— в норме — острый или слегка закругленный;
— при циррозе — заостряется;
— при застое крови, неалкогольной жировой болезни печени, амилоидозе — тупой, закругленный;
— при раке — неровный.
Поверхность печени удается оценить, когда печень уплотнена. В норме она гладкая. При циррозах она становится неровной, зернистой, при очаговых процессах в печени — бугристой.
Болезненность края печени появляется при перигепатите, остром холангите, застое крови на фоне декомпенсации сердечной недостаточности, в меньшей степени — при остром гепатите. При циррозах, амилоидозе печень безболезненна.
Пульсация печени появляется при недостаточности трехстворчатого клапана сердца. При этом пульсация ощущается по всей поверхности в отличии от передаточной пульсации брюшной аорты, когда пульсация прощупывается по срединной линии.
Дата добавления: 2015-06-11; просмотров: 11236; Опубликованный материал нарушает авторские права? | Защита персональных данных
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 9898 — | 7547 — или читать все…
Читайте также:
Источник
Главная
Гастроэнтерология
Симптомы хронического гепатита, диагностические признаки
Клиника
Общими чертами хронического гепатита является, прежде всего, наклонность к прогрессированию процесса, приобретающего часто рецидивирующий волнообразный характер. Общие жалобы больных: более или менее выраженная боль в области печени (чувство тяжести или распирания в правом подреберье). Эти ощущения нередко усиливаются в связи с погрешностями в еде (острые, жареные, тушеные, жирные блюда), в особенности после приема алкоголя, а также при физической работе в наклонном положении или сопровождающейся резкими движениями; усиление болевых ощущений возможно при тряской езде, прыжках, беге, у женщин иногда при менструации. Наблюдаются диспепсические явления: горький вкус во рту, нарушение аппетита, тошнота, реже рвота и изменение стула. Многие больные указывают на снижение работоспособности, повышенную раздражительность, иногда головную боль. Реже наблюдается периодически возникающий кожный зуд, иногда локального характера (например, под правой лопаткой); некоторые больные указывают на периодически развивающуюся крапивницу и другие аллергические проявления.
При осмотре больных только в некоторых случаях отмечается выраженная желтушность кожных покровов, часто пожелтение склер и еще чаще слизистой оболочки мягкого неба. По мере прогрессирования хронического гепатита питание больных снижается. Кожа нередко в результате вторичного гиповитаминоза становится, сухой, шелушащейся, иногда с телеангиэктазиями, которые значительно чаще наблюдаются при циррозе печени и указывают на переход хронического гепатита в цирроз.
При пальпации печень, как правило, увеличена, уплотнена, умеренно болезненна. Край печени, закругленный вначале, в последующем заостряется, консистенция ее становится более плотной, а болезненность при пальпации может уменьшиться и даже исчезнуть. Нередко (до 20%) прощупывается безболезненная, гладкая, несколько уплотненная селезенка, выступающая на 1-2 см (реже больше) из-под края реберной дуги. Лучше и чаще удается прощупать селезенку по методу Сали — в положении больного на правом боку.
Характерно периодическое ухудшение состояния больных, причем усиление неприятных ощущений, нарастание диспепсических явлений сочетается с появлением субфебрильной, реже более высокой температуры тела. В это время обычно усиливается или появляется болезненность (чувствительность) печени, реже селезенки при пальпации.
Для хронического гепатита, особенно для агрессивного (активного) гепатита, характерно нарушение функционального состояния печени, выявляемое с помощью различных биохимических методов исследования. Имеет значение морфологическое исследование пунктатов печени, полученных при помощи игловой биопсии, а также лапароскопическое исследование.
Однако эти методы исследования не могут быть рекомендованы для широкого практического применения. Большое значение имеет сканирование печени. С практической точки зрения важно определение активности хронического процесса. К клиническим признакам активности хронического процесса относятся ухудшение самочувствия больного, появление или нарастание интенсивности боли в области печени, возникновение или усиление диспепсических явлений, повышение температуры тела, возникновение или усиление субиктеричности и т. д. Весьма важны результаты повторного функционального исследования печени, среди которых большое значение имеет изменение белкового спектра сыворотки крови (гипопротеинемия, нарастание гама-глобулинов), увеличение уровня гликопротеидов, снижение альфа-липопротеидов крови и т. д. Большое диагностическое значение в последнее время придают результатам определения активности ферментов крови — «энзимологической биопсии печени» (Вроблевски). В частности, активность хронического гепатита подтверждается повышением трансаминазной активности крови, повышением концентрации альдолазы, нарастанием уровня щелочной фосфатазы, снижением активности псевдохолинэстеразы и пр. Имеют значение и другие показатели состояния функциональной способности печени, в том числе ее протромбинообразовательной и антитоксической функций. Как для определения функциональной способности печени, так и для решения вопроса об активности процесса необходимо проведение комплекса функциональных проб, результаты которых обязательно должны сопоставляться с клиническими данными.
Течение хронического гепатита определяется формой заболевания (агрессивный или персистирующий) и активностью процесса.
Проф. Г.И. Бурчинский
«Симптомы хронического гепатита, диагностические признаки» статья из раздела Заболевания печени и желчных путей
Дополнительная информация:
- Изменения в печени при хроническом гепатите
- Агрессивный (эволюционирующий) гепатит, симптомы течение
- Вся информация по этому вопросу
Сегодня 05.04.2020
с 10:00 до 19:00 на звонки
отвечает врач.
Источник
Прежде чем пальпировать печень, рекомендуется перкуторно определить ее границы. Это позволяет не только судить о величине печени, но и определить, с какого места следует начинать пальпацию. Печень при перкуссии дает тупой звук, но поскольку нижний край легкого частично прикрывает се, то можно определить две верхних границы печеночной тупости: относительную (истинную) и абсолютную. На практике, как правило, определяют границы абсолютной тупости, верхнюю и нижнюю.
При пальпации печени необходимо соблюдать определенные правила и технику исполнения. Больной должен лежать на спине со слегка приподнятой головой и выпрямленными или чуть согнутыми в коленных суставах ногами. Руки его должны лежать на груди (для ограничения подвижности грудной клетки на вдохе и расслабления мышц живота). Исследующий садится справа от больного, лицом к нему, ладонь правой руки с чуть согнутыми пальцами кладет плашмя на живот, в области правого подреберья, на 3—5 см ниже границы печени, найденной перкуторно, и левой рукой охватывает нижний отдел правой половины грудной клетки, причем 4 пальца ее располагает сзади, а большой палец — на реберной дуге (рис. 59, а). Это ограничивает подвижность (расширение) грудной клетки во время вдоха и усиливает движения диафрагмы книзу. При выдохе больного исследователь поверхностным движением оттягивает кожу вниз, погружает кончики пальцев правой руки в брюшную полость и просит больного сделать глубокий вдох. При этом нижний край печени, опускаясь, попадает в искусственный карман, обходит пальцы и выскальзывает из-под них. Пальпирующая рука все время остается неподвижной. Если нижний край печени не удалось прощупать, манипуляцию повторяют, переместив кончики пальцев на 1—2 см вверх. Это делают до тех пор, поднимаясь все выше, пока не пропальпируется нижний край печени или же правая рука не достигнет реберной дуги.
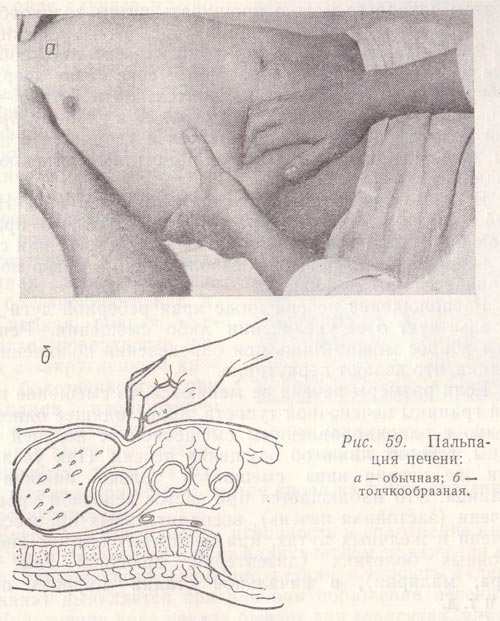
Рис. 59. Пальпация печени:
а – обычная;
б – толчкообразная.
Пальпация нижнего края печени производится обычно по правой срединно-ключичной линии или по наружному краю правой прямой мышцы живота. Однако при необходимости его можно пропальпировать по всем 5 линиям, начиная с правой передней подмышечной и заканчивая левой окологрудинной.
При скоплении в брюшной полости значительного количества жидкости пальпация печени затрудняется.
В этом случае ее можно прощупать путем толчкообразной баллотирующей пальпации (рис. 59, б). Сомкнутыми 2, 3, 4-м пальцами правой руки наносят толчкообразные удары по передней брюшной стенке снизу вверх до реберной дуги, пока не обнаружится плотное тело — печень. При толчке она сначала отходит в глубину брюшной полости, а затем возвращается и ударяется о пальцы, т. е. становится ощутимой (симптом «плавающей льдинки»).
В норме печень пальпируется в 88 % случаев. Нижний край ее находится у края реберной дуги, по правой срединно-ключичной линии. Он мягкий, острый или слегка закругленный, ровный, безболезненный, легко подворачивается при пальпации.
Расположение печени ниже края реберной дуги свидетельствует о ее увеличении либо смещении. Решить этот вопрос можно лишь при определении положения ее границ, что делают перкуторно.
Если размеры печени не меняются, то смещение нижней границы печеночной тупости, происходящее одновременно с однонаправленным смещением ее верхней границы, говорит лишь об опущении печени. При увеличении же печени вниз смещается только нижняя ее граница. Это наблюдается при застое венозной крови в печени (застойная печень), воспалительных процессах в печени и желчных путях, при некоторых острых инфекционных болезнях (дизентерия, брюшной тиф, холера, малярия), в начальной стадии цирроза печени и т. д.
Смещение же только нижней границы печени вверх может быть вызвано уменьшением размеров печени (например, в конечной стадии портального цирроза ее).
Смещение верхней границы печени (вверх или вниз) сравнительно редко бывает обусловлено поражением самой печени (верхняя граница может смещаться вверх при раке или эхинококкозе печени). Чаще всего это происходит по другим причинам (высокое стояние диафрагмы при метеоризме, асците, беременности; низкое — при эмфиземе, пневмотораксе, энтероптозе; оттеснение печени от диафрагмы в случаях скопления газа под диафрагмой). При правостороннем экссудативном плеврите, пневмонии, инфаркте легкого, сморщивании нижней доли правого легкого возможно кажущееся смещение верхней границы печеночной тупости вверх.
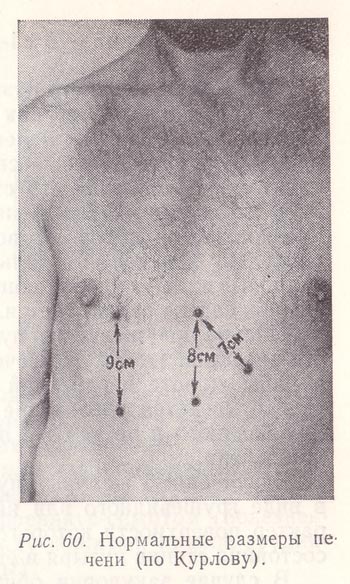
Рис. 60. Нормальные размеры печени (по Курлову).
В ряде случаев можно пропальпировать не только нижний край печени, но и часть ее (пальцы ставят сразу под правой реберной дугой и, легко надавливая на брюшную стенку, скользят по поверхности печени). При этом выясняют особенности ее поверхности (гладкая, ровная, бугристая), консистенции (мягкая, плотная), выявляют наличие болезненности и т. д.
Гладкая, ровная, мягковатая поверхность печени с закругленным краем, болезненность при пальпации наблюдаются при воспалительных процессах в печени и внутрипеченочных желчных путях, а также при остром застое крови на почве сердечной недостаточности.
Бугристая поверхность, неровность и уплотнение нижнего края отмечается при сифилитическом поражении печени, эхинококкозе. Особенно резкая плотность («деревянная») выявляется при раковом поражении печени.
Уплотнение края печени бывает при гепатитах, циррозе (отмечается и неровная поверхность).
Болезненность печени при пальпации наблюдается при воспалительном процессе или растяжении ее (например, застойная печень).
Размеры печени определяют по методу Курлова (рис. 60). Для этого измеряют расстояние между верхней (найденной перкуторно) и нижней (найденной перкуторно и пальпаторно) границами печени по правой срединно-ключичной и по передней срединной линиям, а также по левой реберной дуге (расстояние между установленной точкой по левой реберной дуге и условной верхней границей печени по передней срединной линии — косой размер). Размеры печени в норме по срединно-ключичной линии в среднем составляют 9 ± 1-2 см, по передней срединной — 8 ± 1-2 см, по левой реберной дуге — 7 ± 1-2 см.
Источник
Áîëüøîå çíà÷åíèå äëÿ ðàñïîçíàâàíèÿ ïàòîëîãèè ïå÷åíè èìååò àíàìíåç. Íàèáîëåå õàðàêòåðíû æàëîáû
íà ÷óâñòâî äàâëåíèÿ è áîëü â îáëàñòè ïðàâîãî ïîäðåáåðüÿ, ãîðå÷ü âî ðòó, òîøíîòó, ñíèæåíèå àïïåòèòà,
âçäóòèå æèâîòà, à òàêæå íà æåëòóõó, çóä êîæè, èçìåíåíèå îêðàñêè ìî÷è è êàëà. Âîçìîæíû ïîíèæåíèå
ðàáîòîñïîñîáíîñòè, ïîõóäàíèå, ñëàáîñòü, íàðóøåíèÿ ìåíñòðóàëüíîãî öèêëà è äð.
Ïðè ðàññïðîñå ñëåäóåò
ó÷èòûâàòü âîçìîæíîñòü çëîóïîòðåáëåíèÿ àëêîãîëåì, èíòîêñèêàöèè äðóãèìè âåùåñòâàìè (íàïðèìåð,
äèõëîðýòàíîì) èëè ïðèåìà ãåïàòîòîêñè÷åñêèõ ëåêàðñòâåííûõ ïðåïàðàòîâ (íàïðèìåð, àìèíàçèíà,
ïðîòèâîòóáåðêóëåçíûõ ñðåäñòâ).
Íåîáõîäèìî óñòàíîâèòü íàëè÷èå â àíàìíåçå èíôåêöèîíûõ áîëåçíåé, è ïðåæäå
âñåãî âèðóñíîãî ãåïàòèòà.
Ïàëüïàöèÿ ïå÷åíè ÿâëÿåòñÿ âàæíûì ìåòîäîì êëèíè÷åñêîãî îáñëåäîâàíèÿ.
Îíà ïðîâîäèòñÿ êàê â ïîëîæåíèè áîëüíîãî ñòîÿ, òàê è â ïîëîæåíèè ëåæà íà ñïèíå, â îòäåëüíûõ ñëó÷àÿõ íà
ëåâîì áîêó.  íîðìå â ïîëîæåíèè ëåæà íà ñïèíå ïðè ðàññëàáëåííûõ ìûøöàõ æèâîòà ïå÷åíü îáû÷íî
ïàëüïèðóåòñÿ ñðàçó ïîä ðåáåðíîé äóãîé ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè, ïðè÷åì ïðè ãëóáîêîì âäîõå åå
íèæíÿÿ ãðàíèöà îïóñêàåòñÿ íà 14 ñì.
Ïîâåðõíîñòü ïå÷åíè ãëàäêàÿ, íèæíèé (ïåðåäíèé) êðàé ñëåãêà
çàîñòðåí, ðîâíûé, áåçáîëåçíåííûé. Íèçêîå ðàñïîëîæåíèå íèæíåãî êðàÿ ïå÷åíè óêàçûâàåò íà åå óâåëè÷åíèå
èëè îïóùåíèå, ÷òî ìîæíî äèôôåðåíöèðîâàòü ñ ïîìîùüþ ïåðêóòîðíîãî îïðåäåëåíèÿ âåðõíåé ãðàíèöû.
Ïðè ïàëüïàöèè ïå÷åíè ñëåäóåò ñòðåìèòüñÿ ïðîñëåäèòü âåñü åå íèæíèé êðàé, ò.ê. óâåëè÷åíèå ïå÷åíè ìîæåò áûòü
î÷àãîâûì, íàïðèìåð ïðè îïóõîëè. Ïðè âåíîçíîì çàñòîå è àìèëîèäîçå êðàé ïå÷åíè áûâàåò îêðóãëûì, ïðè
öèððîçå ïå÷åíè îñòðûì. Áóãðèñòàÿ ïîâåðõíîñòü ïå÷åíè îïðåäåëÿåòñÿ ïðè î÷àãîâîì ïîðàæåíèè, íàïðèìåð
îïóõîëè, êðóïíîóçëîâûì öèððîçå.
Êîíñèñòåíöèÿ ïå÷åíè â íîðìå ìÿãêàÿ; ïðè îñòðîì ãåïàòèòå è âåíîçíîì
çàñòîå áîëåå ïëîòíàÿ, ýëàñòè÷íàÿ; ïðè öèððîçå ïå÷åíè ïëîòíàÿ, íåýëàñòè÷íàÿ; ïðè îïóõîëåâîé
èíôèëüòðàöèè êàìåíèñòàÿ.
Óìåðåííàÿ áîëåçíåííîñòü ïå÷åíè ïðè ïàëüïàöèè íàáëþäàåòñÿ ïðè ãåïàòèòå,
ñèëüíàÿ áîëåçíåííîñòü ïðè ãíîéíûõ ïðîöåññàõ.
Âàæíîå çíà÷åíèå èìååò îïðåäåëåíèå ðàçìåðîâ ñåëåçåíêè,
ò.ê. ïðè íåêîòîðûõ çàáîëåâàíèÿõ ïå÷åíè îíà ìîæåò áûòü óâåëè÷åíà.
Ïåðêóññèÿ (âûñòóêèâàíèå, ìåòîä âðà÷åáíîãî èññëåäîâàíèÿ âíóòðåííèõ îðãàíîâ) ïîçâîëÿåò îðèåíòèðîâî÷íî
óñòàíîâèòü ãðàíèöû ïå÷åíè, âûÿâèòü àñöèò.
Áèîõèìè÷åñêèå ìåòîäû èññëåäîâàíèÿ ÷àñòî ÿâëÿþòñÿ îñíîâíûìè â äèàãíîñòèêå çàáîëåâàíèé ïå÷åíè Äëÿ
èçó÷åíèÿ ïèãìåíòíîãî îáìåíà îïðåäåëÿþò ñîäåðæàíèå â ñûâîðîòêå êðîâè áèëèðóáèíà è åãî ôðàêöèé. Èç
ýíçèìîëîãè÷åñêèõ òåñòîâ èñïîëüçóþò îïðåäåëåíèå â ñûâîðîòêå êðîâè òàê íàçûâàåìûõ èíäèêàòîðíûõ ôåðìåíòîâ
(àëàíèíàìèíîòðàíñôåðàçû è äð.), ïîâûøåíèå àêòèâíîñòè êîòîðûõ ñâèäåòåëüñòâóåò î ïîâðåæäåíèè ãåïàòîöèòîâ,
ýêñêðåòîðíûõ ôåðìåíòîâ (ùåëî÷íîé ôîñôàòàçû è äð.), àêòèâíîñòü êîòîðûõ ïîâûøàåòñÿ ïðè õîëåñòàçå, à òàêæå
ñèíòåçèðóåìûõ â ïå÷åíè ñåêðåòîðíûõ ôåðìåíòîâ (õîëèíýñòåðàçû è äð.), ñíèæåíèå àêòèâíîñòè êîòîðûõ
óêàçûâàåò íà íàðóøåíèå ôóíêöèè ïå÷åíè.
Âûÿâëåíèå ÐÍÊ âèðóñà ãåïàòèòà Ñ (hepatitis Ñ virus) è îïðåäåëåíèå âèðóñíîé íàãðóçêè â ñûâîðîòêå êðîâè
îïðåäåëÿåòñÿ ìåòîäîì ïîëèìåðàçíîé öåïíîé ðåàêöèè (ÏÖÐ) â ñûâîðîòêå êðîâè. Îïðåäåëÿåìûé ôðàãìåíò —
êîíñåðâàòèâíûé ó÷àñòîê ãåíîìà âèðóñà ãåïàòèòà Ñ.
Âûÿâëåíèå ÄÍÊ âèðóñà ãåïàòèòà Â (hepatitis B virus) è îïðåäåëåíèå âèðóñíîé íàãðóçêè â ñûâîðîòêå êðîâè
îïðåäåëÿåòñÿ ìåòîäîì ïîëèìåðàçíîé öåïíîé ðåàêöèè (ÏÖÐ) â ïëàçìå êðîâè. Îïðåäåëÿåìûé ôðàãìåíò —
óíèêàëüíàÿ ïîñëåäîâàòåëüíîñòü ÄÍÊ ãåíà ñòðóêòóðíîãî áåëêà âèðóñà ãåïàòèòà Â.
Äëÿ èññëåäîâàíèÿ îáåçâðåæèâàþùåé ôóíêöèè ïå÷åíè ïðèìåíÿþò ïðîáó Êâèêà Ïûòåëÿ, îñíîâàííóþ íà
îïðåäåëåíèè êîëè÷åñòâà âûäåëèâøåéñÿ ñ ìî÷îé ãèïïóðîâîé êèñëîòû, îáðàçóþùåéñÿ â ïå÷åíè èç
áåíçîéíîêèñëîãî íàòðèÿ ïðè åãî ââåäåíèè â îðãàíèçì. Óìåíüøåíèå îáðàçîâàíèÿ ãèïïóðîâîé êèñëîòû ìîæåò
íàáëþäàòüñÿ ïðè ïîðàæåíèè ïå÷åíî÷íîé ïàðåíõèìû.
Ñ ýòîé æå öåëüþ ïðèìåíÿþò ïðîáó ñ àíòèïèðèíîì, ïî
ñêîðîñòè âûäåëåíèÿ êîòîðîãî èç îðãàíèçìà òàêæå îöåíèâàþò ôóíêöèîíàëüíîå ñîñòîÿíèå îðãàíà.
Äëÿ îöåíêè
ìåòàáîëè÷åñêîé ôóíêöèè ïå÷åíè èñïîëüçóþò îïðåäåëåíèå ñîäåðæàíèÿ â ñûâîðîòêå êðîâè áåëêîâûõ ôðàêöèé,
ôàêòîðîâ ñâåðòûâàíèÿ êðîâè, àììèàêà, ìî÷åâèíû, ëèïèäîâ, æåëåçà è äð.
Ôóíêöèîíàëüíîå ñîñòîÿíèå ïå÷åíè
îöåíèâàþò òàêæå ñ ïîìîùüþ áðîìñóëüôàëåíîâîé ïðîáû.
Èììóíîëîãè÷åñêèå ìåòîäû èññëåäîâàíèÿ ïðèìåíÿþò äëÿ ñïåöèôè÷åñêîé äèàãíîñòèêè âèðóñíûõ ãåïàòèòîâ
(îïðåäåëåíèå àíòèãåíîâ âèðóñà è àíòèòåë ê íèì), âûÿâëåíèÿ àóãîèììóííûõ ïîðàæåíèé ïå÷åíè (îïðåäåëåíèå
ñåíñèáèëèçàöèè èììóíîöèòîâ èëè àíòèòåë ê ñîáñòâåííûì àíòèãåíàì ïå÷åíî÷íûõ êëåòîê), à òàêæå äëÿ
ïðîãíîçèðîâàíèÿ òå÷åíèÿ è èñõîäîâ ðÿäà çàáîëåâàíèé.
Ðåíòãåíîëîãè÷åñêîå èññëåäîâàíèå ïå÷åíè âêëþ÷àåò îáçîðíóþ ðåíòãåíîãðàôèþ, ïîçâîëÿþùóþ ñóäèòü î
ðàçìåðàõ è ôîðìå ïå÷åíè Ñîñóäèñòóþ ñèñòåìó ïå÷åíè èññëåäóþò ñ ïîìîùüþ àíãèîãðàôèè (öåëèàêîãðàôèè,
ãåïàòèêîãðàôèè, ïîðòîãðàôèè è äð.), ñîñòîÿíèå âíóòðèïå÷åíî÷íûõ æåë÷íûõ ïóòåé ñ ïîìîùüþ ÷ðåñêîæíîé
÷ðåñïå÷åíî÷íîé õîëàíãèîãðàôèè è ýíäîñêîïè÷åñêîé ðåòðîãðàäíîé ïàíêðåàòîõîëàíãèîãðàôèè.
Âûñîêîèíôîðìàòèâíûì ìåòîäîì ÿâëÿåòñÿ êîìïüþòåðíàÿ òîìîãðàôèÿ.
Áîëüøîå çíà÷åíèå â äèàãíîñòèêå äèôôóçíûõ çàáîëåâàíèé ïå÷åíè èìååò ïðèæèçíåííîå ìîðôîëîãè÷åñêîå
èññëåäîâàíèå åå òêàíè, ïîëó÷åííîé ñ ïîìîùüþ ïóíêöèîííîé
áèîïñèè.
Îöåíêà âåëè÷èíû è ôîðìû îðãàíà, õàðàêòåðà åãî ïîâåðõíîñòè âîçìîæíà ïðè ëàïàðîñêîïèè, â
ïðîöåññå êîòîðîé ïðè î÷àãîâûõ ïîðàæåíèÿõ ìîæåò áûòü ïðîèçâåäåíà ïðèöåëüíàÿ áèîïñèÿ.
Çíà÷èòåëüíîå ìåñòî
â ðÿäó èíñòðóìåíòàëüíûõ èññëåäîâàíèé çàíèìàþò òàêæå óëüòðàçâóêîâàÿ äèàãíîñòèêà è ðàäèîíóêëèäíàÿ
äèàãíîñòèêà, âêëþ÷àþùàÿ ðàäèîìåòðèþ, ðàäèîãðàôèþ, ñêàíèðîâàíèå.
Íàõîäèò ïðèìåíåíèå ðåîãåïàòîãðàôèÿ ìåòîä, îñíîâàííûé íà ðåãèñòðàöèè ñîïðîòèâëåíèÿ òêàíè ïå÷åíè ïðîõîäÿùåìó ÷åðåç íåå
ïåðåìåííîìó ýëåêòðè÷åñêîìó òîêó âûñîêîé ÷àñòîòû (2030 êÃö). Êîëåáàíèÿ ñîïðîòèâëåíèÿ,
ðåãèñòðèðóåìûå ñ ïîìîùüþ ðåîãðàôà, îáóñëîâëåíû èçìåíåíèÿìè êðîâåíàïîëíåíèÿ îðãàíà, ÷òî èñïîëüçóåòñÿ ïðè
äèàãíîñòèêå äèôôóçíûõ ïîðàæåíèé ïå÷åíè.
Ïîñëåäíèå ãîäû íà÷àëîñü øèðîêîå ïðèìåíåíèå àïïàðàòà Ôèáðîñêàí. Êîòîðûé íà îñíîâå ìåòîäà, èñïîëüçóþùåãî
óëüòðîçâóêîâîå èçëó÷åíèå, äàåò âîçìîæíîñòü îöåíèòü ýëàñòè÷íîñòü ïå÷åíè (ïîñòðîèòü ýëàñòîãðàììó). Ðåçóëüòàòû
ýëàñòîãðàôèè ñ äîñòàòî÷íî ñòåïåíüþ íàäåæíîñòè ïîçâîëÿþò äåëàòü ïîçâîëÿþò îöåíèòü ñòàäèþ ôèáðîçà ïå÷åíè.
Äëÿ îöåíêè ôèáðîçà ïå÷åíè ïðèìåíÿþò è êîìïëåêñíûå àíàëèçû êðîâè (Ôèáðîòåñò, Àêòèòåñò).
Äîñòîâåðíàÿ îöåíêà ñòàäèè ôèáðîçà, àêòèâíîñòè ãåïàòèòà ïîçâîëÿåò ñâîåâðåìåííî íàçíà÷àòü ñîîòâåòñòâóþùåå ëå÷åíèå.
Источник

