При аутоиммунном гепатите у пациентов выявляются следующие антитела
| Главная » Гепатология » Антитела при аутоиммунном гепатите, аутоантитела, значение в диагностике аутоиммунного гепатита |
Аутоантитела представляют собой циркулирующие в сыворотке крови пептиды, которые направлены против определенных клеточных структур печени. Антитела считаются типичными для аутоиммунного гепатита, однако они не отличаются органной специфичностью или специфичностью в отношении определенного заболевания. Только при повторных обнаружениях в высоких концентрациях ( > 1 : 80 — у взрослых, > 1 : 20 — у детей) с одновременным повышением уровня трансаминаз можно говорить об аутоиммунном гепатите.
Система антигенов, соответствующая наиболее известным аутоантителам, остается недостаточно изученной и ей пока нельзя дать полной характеристики. Аутоантитела должны рассматриваться как маркеры; их участие в патогенезе заболевания в настоящее время не выяснено. Однако в последних исследованиях была показана возможность участия антител к микросомальному антигену печени и почек-1 (LKM-1) в патогенезе аутоиммунного гепатита 2 типа и антимитохондриальных антител (АМА) в патогенезе билиарного цирроза печени. Достаточным для клиницистов можно считать то обстоятельство, что антитела позволяют сделать вывод о тяжести течения заболевания, поскольку лишь тяжело протекающие формы аутоиммунного гепатита требуют лечения.
Антинуклеарные антитела
Антинуклеарные антитела выявляются при АНГ наиболее часто — у 40-80% больных. Антинуклеарные антитела определяются у взрослых и детей с аутоиммунным гепатитом 1 типа, реже — у больных с аутоиммунным гепатитом 2 типа. Соответствующие им антигены представляют собой гетерогенную группу структур (например ядерная ДНК, нуклеарные структурные и функциональные протеины или центромеры). Антинуклеарные антитела обнаруживаются и при других аутоиммунных заболеваниях, но обычно в более низких концентрациях. Они, как правило, обнаруживаются и при перекрестном синдроме, о котором будет сказано ниже, поэтому их предсказывающая ценность для диагноза аутоиммунного гепатита (2%) — очень низкая.
Аутоантитела к гладкой мускулатуре
Антитела к гладкой мускулатуре (smooth muscle antibodies) выявляются при аутоиммунном гепатите в большинстве случаев в комбинации с антинуклеарными антителами, причем в высокой концентрации. Они встречаются реже, чем антинуклеарные антитела, но отличаются большей специфичностью (особенно в титрах 1 : 100 и выше). У детей с аутоиммунным гепатитом антитела к гладкой мускулатуре определяются почти в 80% случаев. Несмотря на это, предсказывающая ценность антител к гладкой мускулатуре для диагноза аутоиммунного гепатита составляет лишь 30%, поскольку в некоторых исследованиях антитела к гладкой мускулатуре обнаруживались сравнительно редко. Антитела к гладкой мускулатуре направлены против актина микрофиламентов миоцитов; они реагируют также с актинсодержащими микрофиламентами гепатоцитов. Большей специфичностью в отношении аутоиммунного гепатита 1 типа обладают антиактиновые антитела (ААА), которые определяются лишь в немногих специализированных лабораториях. ААА ассоциированы с фенотипами антигенов лейкоцитов человека B8 и DR3 и указывают на неблагоприятный прогноз. ААА позволяют лучше разграничить между собой аутоиммунный гепатит и хронический гепатит C, чем антитела к гладкой мускулатуре.
Аутоантитела к микросомальному антигену печени и почек (LKM-1)
LKM-1 (liver-kidney microsomal antibodies) обнаруживаются особенно часто у больных с аутоиммунным гепатитом 2 типа, у которых нередко отсутствуют антинуклеарные антитела и антитела к гладкой мускулатуре.
Часто они выявляются также у больных детского и юношеского возраста. Антигеном для LKM-1 служит цитохром Р 450 2D6 (CYP 2D6) рибосом цитоплазматической сети. CYP 2D6 участвует в метаболизме более 40 лекарственных препаратов. При аутоиммунном гепатите 2 типа, индуцированном лекарственными препаратами, LKM-1 определяются обычно в высоких концентрациях (1:160 и выше). LKM-1 выявляются также, и у 6-10% больных с хроническим гепатитом С. Поскольку они могут проявляться спонтанно после интерферо-нотерапии и повреждений, связанных с инъекциями, или же после повторного инфекцирования HCV больных, перенесших трансплантацию печени. Полагают, что в таких случаях имеет место нарушение иммунной толерантности по отношению к CYP 2D6 (т.е. развивается аутоиммунный процесс).
Одновременное выявление LKM-1 и антител к HCV может служить указанием на вирусный генез аутоиммунного гепатита. Так, у 10-88% больных, имеющих антитела к LKM-1, обнаруживаются маркеры инфекции HCV, при которой, как и при аутоиммунных заболеваниях печени, часто наблюдаются иммунные синдромы, свойственные поражению других органов. К ним относятся кри-оглобулинемия, мембранпролиферативный гломерулонефрит, полиартриты, болезнь Шегрена и др. По сравнению с больными, страдающими «классическим» аутоиммунным гепатитом, пациенты с HCV-положительным гепатитом, имеющие антитела LKM-1, характеризуются более старшим возрастом, отсутствием преобладания женщин над мужчинами, более низкой эффективностью иммуносупрессивной терапии. Поскольку одновременное обнаружение антител LKM-1 и антител к HCV может указывать на два заболевания печени (аутоиммунное и вирусное), правомерно говорить о перекрестном синдроме.
Противоцитозольные печеночные антитела 1 типа (анти-LCl) выявляются вместе с LKM-1. Они считаются высокоспецифичными для аутоиммунного гепатита 2 типа и, по-видимому, характерны для подгруппы больных с преимущественно доброкачественным течением заболевания. В группе больных с хроническим гепатитом С, имеющих LKM-1, одновременное обнаружение анти-LCl позволяет идентифицировать пациентов, у которых на фоне интерферонотерапии может возникнуть ухудшение течения аутоиммунной составляющей заболевания.
Антитела LKM-2 обнаруживаются при аутоиммунном гепатите 2 типа, индуцированном лекарственными препаратами. Антигеном в таких случаях является цитохром Р2С9 (CYP 2C9). Тикринафен, дигидралазин и галотан (вероятно и другие препараты) могут вести к образованию в мультиэнзимных комплексах системы Р450 метаболитов, способных действовать как антигены.
Антитела LKM-3 встречаются у 13% больных с инфекцией HDV и у 10% пациентов с аутоиммунным гепатитом 2 типа. В качестве антигена здесь действует уридиндифос-фат-5-глюкуронилтрансфераза (УГТ, прежняя аббревиатура — УДФГТ), которая принадлежит к семейству ферментов, располагающихся на внутренней мембране цитоплазматической сети и участвующих в метаболизме лекарственных препаратов.
Аутоантитела к растворимому антигену печени (SLA/LP)
У молодых женщин и больных, у которых отсутствуют антинуклеарные антитела, антитела к гладкой мускулатуре или LKM, часто обнаруживаются антитела к растворимому антигену печени (anti-soluble liver antigen), идентичные антителам LP (антитела к протеину печени и поджелудочной железы). Эти антитела помогают в дифференциальной диагностике между аутоиммунным гепатитом и хроническим вирусным гепатитом. Антитела SLA часто появляются одновременно с антителами LKM. Антигенами для антител SLAслужат, по-видимому, цитокератины (цитокератин 8 и 18). Антитела SLA обнаруживаются примерно у 10-50% больных с аутоиммунным гепатитом 1 типа и считаются в настоящее время единственным диагностическим маркером, специфичным для данного заболевания. Аутоантитела SLA/LP кодируются по меньшей мере тремя независимыми эпитопами доминантного региона антигена. Клиническое значение указанных антител обсуждается в главе 1.4.1.4.
Аутоантитела к печеночному специфическому протеину (LSP и ASGPR)
Они направлены против протеина мембраны или против печеночного специфического протеина гепатоцитов (LSP). LSP обнаруживается и при хроническом гепатите В. Антигеном в указанных ситуациях является, по-видимому, сульфатированный гликосфинголипид, который дает реакцию с антителами у 90% больных с аутоиммунным гепатитом и билиарным циррозом печени. Чувствительность и специфичность LSP в диагностике аутоиммунного гепатита составляют более 80%.
Компонентом LSP служат антитела к асиалогликопротеиновому рецептору (ASGPR), которые отвечают за связывание гликозилированных протеинов. ASGPR — печеночный специфический антиген, экспрессирующийся в высокой концентрации на мембранах перипортальныхгепатоцитов. Антитела к данному рецептору обнаруживаются у 50-80% больных с аутоиммунным гепатитом; у 15% пациентов их титр коррелирует даже с активностью воспалительного процесса в печени. Поскольку антитела ASGPR встречаются и при других заболеваниях, они не считаются специфичными для аутоиммунного гепатита. Хорошо изученным компонентом LSP являются также антитела к алкогольдегидрогеназе/
Другие аутоантитела
Наряду с уже упоминавшимися аутоантителами, типичными для аутоиммунного гепатита, примерно у 20-30% больных обнаруживаются антимитохондриальные антитела (АМА). При выявлении антимитохондриальных антител у пациентов с аутоиммунным гепатитом следует думать о перекрестном синдроме с билиарном циррозом печени, особенно в тех случаях, когда с помощью иммунных методов определяются антитела к антигену М2. Если же эти антитела обнаруживаются в низком титре, то больше оснований предполагать фоновый эпифеномен (т.е. случайную находку), не имеющий диагностического значения. Атипичные антитела против цитоплазматических антигенов нейтрофильных лейкоцитов (р-AN CA) выявляются не только у 70-90% больных с аутоиммунным гепатитом, нону 60-90% пациентов с первичным склерозирующим холангитом, у 25% больных с билиарным циррозе печени, пациентов с хроническими воспалительными заболеваниями кишечника. Антигенами-мишенями при этом служат актин (у 63 % больных), катепсин G (у 29 % пациентов) и лактоферрин (у 20-50% больных). Клиническое значение p-ANCA продолжает оставаться не ясным: по-прежнему обсуждается их возможная связь с активностью течения заболевания, хотя достоверных доказательств этой гипотезы пока еще не получено. Возможно, что данные антитела представляют собой лишь эпифеномены, встречающиеся при аутоиммунных воспалительных заболеваниях.
Антитела к глиадину обнаруживаются у 10-40% больных с аутоиммунным гепатитом. Кроме того, они могут определяться и у пациентов с билиарным циррозом печени, первичным склерозирующим холангитом и токсическими алкогольными поражениями печени. У всех больных с антителами к глиадину встречаются и антитела к эндомизию и часто отмечается гистологическая картина, свойственная целиакии.
У 40% больных с аутоиммунным гепатитом в японской популяции обнаруживаются антитела к гистону. У них прослеживается тенденция к более высокому уровню IgG в сыворотке, к более высокой частоте выявления антигенов лейкоцитов человека -A2-DR4, свидетельствующего о более благоприятном течении аутоиммунного гепатита у детей и большей эффективности иммуносупрессивной терапии. Антитела к гистону следует рассматривать, по-видимому, как неспецифические маркеры воспаления; в рутинном клиническом обследовании какой-либо существенной роли они не играют.
У. Лейшнер
«Антитела при аутоиммунном гепатите, аутоантитела, значение в диагностике аутоиммунного гепатита» раздел Аутоиммунные заболевания печени
Дополнительная информация:
- Изменения в печени при аутоиммунном гепатите
- Типы аутоиммунного гепатита, классификация
- Вся информация по этому вопросу
Источник
Аутоиммунный гепатит (лат. Autoimmune hepatitis) — хроническое воспалительное заболевание печени, характеризующееся наличием типичных аутоантител, повышением уровня гамма-глобулинов и хорошим ответом на иммуносупрессивную терапию. Несмотря на успехи в изучении заболевания за последние 50 лет, аутоиммунный гепатит (АИГ) считается одной из самых сложных проблем в гепатологии. Этиология АИГ по-прежнему остается неизвестной, а течение заболеванием является хроническим, волнообразным, с высоким риском развития цирроза печени.
История[править | править код]
Аутоиммунный гепатит впервые был описан в 1951 году в качестве хронического гепатита у молодых женщин, сопровождающегося гипергаммаглобулинемией, который улучшается на фоне адренокортикотропной терапии[3]. В 1956 году выявлена связь между АИГ и наличием антинуклеарных антител (АНА) в крови, в связи с чем заболевание получило название «Волчаночного гепатита». В период между 1960 и 1980 гг. в ряде клинических исследованиях была доказана эффективность монотерапии АИГ стероидными препаратами, а также в комбинации с цитостатиком — азатиоприном. АИГ стал первым заболеванием печени, медикаментозная терапия которого доказано увеличивала продолжительность жизни больных.
Эпидемиология[править | править код]
Аутоиммунный гепатит — сравнительно редкое заболевание. Распространенность в Европе составляет 16-18 случаев на 100 000 человек. Среди больных АИГ существенно преобладают женщины (80 %) (по последним данным (2015 год) соотношение женщин к мужчинам составляет 3:1). Существует два пика заболеваемости: в 20-30 лет и в 50-70 лет. Однако по последним данным отмечается повсеместный рост заболеваемости АИГ среди всех возрастных групп и у мужчин, и у женщин[4], и составляет 15-25 случаев на 100000 человек.
Этиология[править | править код]
Существует 2 типа аутоиммунного гепатита. Для АИГ 1 типа характерен положителен титр антинуклераных антител (АНА) и/или антител к гладкой мускулатуре (ASMA). АИГ 2 типа характеризуется положительным титром микросомальных антител против печени и почек (LKM-1) и/или anti-LC1. Хотя этиология АИГ остается по-прежнему неизвестной, наиболее вероятной гипотезой является влияние факторов окружающей среды на иммунную систему у генетически предрасположенных лиц.
Клиническая картина[править | править код]
Дебют аутоиммунного гепатита может наблюдаться в любом возрасте и среди лиц всех национальностей. Обычно протекает с клиникой хронического гепатита, но в 25 % случаев может стартовать как острый, в том числе фульминантный гепатит. Поэтому диагностика всех случаев фульминатного гепатита с острой печеночной недостаточностью должна включать исключение АИГ. В большинстве случаях преобладают неспецифические симптомы, такие как слабость, повышенная утомляемость и боли в суставах. Желтуха, выраженная венозная сеть на передней брюшной стенке, кровотечения из верхних отделах желудочно-кишечного тракта свидетельствуют о прогрессировании заболевания с исходом в цирроз печени. Часто у больных АИГ имеют место другие заболевания, в особенности иммунно-опосредованные, такие как аутоиммунный тиреоидит, ревматоидный артрит, болезнь Шегрена, витилиго, гломерулонефрит, воспалительные заболевания кишечника (язвенный колит и болезнь Крона) и другие.
Диагностика и дифференциальная диагностика[править | править код]
Основана на определении специфических аутоантител и исключении других причин гепатита. Характерно:
- Преобладание содержания АЛТ над АСТ в крови (индекс де Ритиса <1);
- Исключение вирусных гепатитов (гепатит А, В, С, Е);
- Исключение токсического гепатита (тщательный сбор анамнеза: исключение употребления алкоголя в пересчете на чистый этиловый спирт >25 гр/сут; прием потенциально гепатотоксичных медикаментов);
- Исключение гемохроматоза (определение уровня ферритина и сывороточного железа в крови);
- Исключение альфа-1-антитрипсиновой недостаточности (определение концентрации альфа-1-антитрипсина в крови);
- Исключение болезни Вильсона (нормальный уровень церулоплазмина в крови и содержания меди в суточной моче);
- Повышенное содержание IgG в крови >1,5 раза;
- Обнаружение положительного титра специфических аутоантител (ASMA; LKM-1; anti-LC1);
«Золотой стандарт» — проведение биопсии печени с уточнением микроморфологического диагноза. Морфологическая картина соответствует тяжёлому хроническому гепатиту. Активность процесса выражена неравномерно, и некоторые участки могут быть практически нормальными. Визуализируются клеточные инфильтраты, преимущественно из лимфоцитов и плазматических клеток, которые проникают между печёночными клетками. Усиленное формирование перегородок изолирует группы печёночных клеток в виде «розеток». Жировая дистрофия отсутствует. Цирроз развивается быстро. Очевидно, хронический гепатит и цирроз развиваются почти одновременно.
С целью диагностики аутоиммунного гепатита разработана специальная балльная шкала The Revised International Autoimmune Hepatitis Group Modified Scoring System[5]
Лечение[править | править код]
Цель терапии — предотвращение дальнейшего прогрессирования заболевания, заключается в нормализации уровня АЛТ/АСТ и IgG в анализах крови.
- Во всех случаях диагностики АИГ показано проведение длительной иммуносупрессивной терапии;
- В качестве иммуносупрессивной терапии назначаются глюкокортикостероиды (монотерапия или в комбинации с цитостатиками (азатиоприном));
- Отмена терапии возможна не ранее чем через 5 лет устойчивой медикаментозной ремиссии и при условии проведения контрольной биопсии печени (исключение гистологической активности гепатита);
- В случае развития повторных обострений заболевания и/или гормонорезистентного варианта течения возможно применения альтернативных схем терапии (циклоспорина А, микофенолата мофетила; инфликсимаба; ритуксимаба);
Особенности течения в детском возрасте[править | править код]
Дебют аутоиммунного гепатита в детском возрасте характеризуется более агрессивным течением и ранним развитием цирроза печени. По данным литературы, на момент постановки диагноза 43,7 % детей с АИГ 1 типа и 70 % детей с АИГ 2 типа уже имели картину сформированного цирроза печени.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Waldenstrom J. Liver, blood proteins and food proteins. Dtsch Z Verdau Stoffwechselkr 1952;12:113-121.
- ↑ https://www.easl.eu/medias/cpg/2015-09/CPG_AIH_final.pdf
- ↑ Alvarez F, Berg PA, Bianchi FB, Bianchi L, Burroughs AK, Cancado EL, et al. International Autoimmune Hepatitis Group Report: review of criteria for diagnosis of autoimmune hepatitis. J Hepatol 1999;31:929-938.
Источник
Иммунолог Надежда Кнауэро патогенезе, клинике и лечении иммунного поражения печени
Аутоиммунный гепатит (АИГ) — это хроническое воспалительное заболевание печени, характеризующееся утратой иммунологической толерантности организма к тканевым антигенам [1, 2].
Впервые сведения о тяжелом поражении печени с выраженной желтухой и гиперпротеинемией появились в 30–40‑х гг. XX века. В 1950 г. шведский врач Ян Вальденстрем (Jan Waldenström) наблюдал у 6 молодых женщин хронический гепатит с желтухой, телеангиоэктазиями, повышением СОЭ, гипергаммаглобулинемией. Гепатит хорошо отвечал на лечение кортикотропином [3]. Из-за сходства лабораторных изменений с картиной системной красной волчанки (наличие антинуклеарных антител в сыворотке, положительные результаты LE-теста) одним из названий патологии стал «люпоидный гепатит».
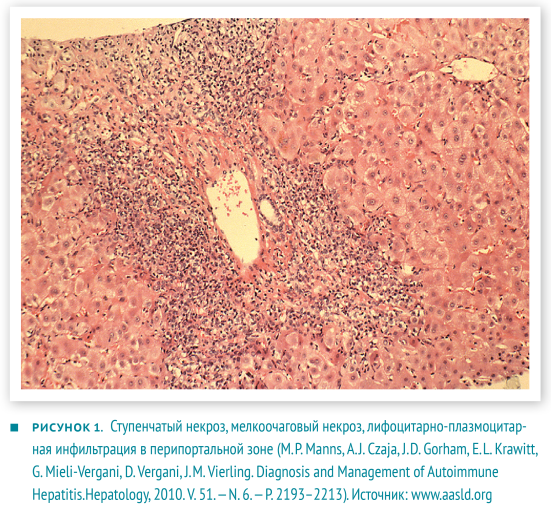
В настоящее время аутоиммунный гепатит определяют как хронический, преимущественно перипортальный гепатит с лимфоцитарно-плазмоцитарной инфильтрацией и ступенчатыми некрозами (рис. 1). Характерные проявления: гипергаммаглобулинемия, появление аутоантител в крови.
Классификация
В зависимости от вида аутоантител выделяют три типа заболевания:
- АИГ 1 типа встречается наиболее часто и характеризуется появлением в крови антинуклеарных антител (АНА, antinuclear antibodies, ANA) и/или антител к гладким мышцам (АГМА, smooth muscle antibodies, SMA).
- При АИГ 2 типа образуются аутоантитела к микросомальным антигенам печени и почек (anti-liver kidney microsomal type-1 antibodies, anti-LKM-1).
- АИГ 3 типа связан с образованием аутоантител к растворимому печеночному антигену, ткани печени и поджелудочной железы (anti-soluble liver antigen/liver-pancreas antibodies, anti-SLA/LP).
Некоторые авторы объединяют АИГ 1 и АИГ 3 в силу сходства клинико-эпидемиологических особенностей [4].Существуют также перекрестные формы (overlap syndrome) различных аутоиммунных патологий печени, включающие в себя АИГ: АИГ+ПБЦ (первичный билиарный цирроз), АИГ+ПСХ (первичный склерозирующий холангит). Пока не вполне ясно, следует ли считать эти заболевания параллельно текущими самостоятельными нозологиями или частями непрерывного патологического процесса.
В качестве отдельной нозологии рассматривается АИГ, развившийся de novo после трансплантации печени, выполненной по поводу печеночной недостаточности, связанной с другими заболеваниями [1, 5].
Аутоиммунный гепатит встречается повсеместно. Распространенность АИГ в европейских странах — около 170 случаев на 1 млн населения. При этом до 80 % всех случаев составляет АИГ 1 типа. АИГ 2 типа распространен неравномерно — до 4 % в США и до 20 % в Европе.
Болеют преимущественно женщины (соотношение полов среди пациентов в странах Европы составляет 3–4:1). Возраст заболевших — от 1 года до 80 лет, средний возраст — около 40 лет [6].
Этиопатогенез
Этиология АИГ неизвестна, однако считается, что на развитие заболевания влияют как генетические факторы, так и факторы окружения.
Важным звеном патогенеза могут быть определенные аллели генов HLA II (человеческий лейкоцитарный антиген типа II, Human leucocyte antigen II) и генов, связанных с регуляцией деятельности иммунной системы [7, 8].
Отдельно стоит сказать об АИГ, входящем в клиническую картину аутоиммунного полиэндокринного синдрома (autoimmune polyendocrine syndrome, autoimmune polyendocrinopathy-candidiasis-ectodermal dystrophy, APECED). Это моногенное заболевание с аутосомно-рецессивным наследованием, связанное с мутацией в гене AIRE1. Таким образом, в данном случае генетическая детерминированность является доказанным фактом [4, 9].
Аутоиммунный процесс при АИГ представляет собой Т-клеточный иммунный ответ, сопровождающийся образованием антител к аутоантигенам и воспалительным повреждением тканей.
Факторы патогенеза АИГ:
- провоспалительные факторы (цитокины), продуцируемые клетками в ходе иммунного ответа. Косвенным подтверждением может служить то, что аутоиммунные заболевания часто бывают сопряжены с бактериальными или вирусными инфекциями;
- угнетение активности регуляторных Т-клеток, играющих важнейшую роль в поддержании толерантности к аутоантигенам;
- нарушение регуляции апоптоза, в норме — механизма, контролирующего иммунный ответ и его «правильность»;
- молекулярная мимикрия — явление, когда иммунный ответ против внешних патогенов может затрагивать и структурно схожие с ними собственные компоненты. Важную роль в этом могут играть вирусные агенты. Так, в нескольких исследованиях было показано наличие пула циркулирующих аутоантител (ANA, SMA, anti-LKM-1) у пациентов, страдающих вирусными гепатитами В и С [2,4];
- фактор токсического лекарственного воздействия на печень. Некоторые исследователи связывают манифестацию АИГ с употреблением противогрибковых препаратов, нестероидных противовоспалительных средств.
Клиника
Примерно у четверти больных АИГ начинается остро, описаны даже редкие случаи развития острой печеночной недостаточности. Острый гепатит с желтухой чаще встречается у детей и молодых людей, у этой же группы чаще отмечается фульминантное течение заболевания [6].
Следует отметить, что у некоторых пациентов с явлениями острого АИГ в отсутствие лечения может наблюдаться спонтанное улучшение состояния и нормализация лабораторных показателей. Однако через несколько месяцев обычно наступает повторный эпизод АИГ. Гистологически также определяется персистирующий воспалительный процесс в печени [6].
Чаще клиника АИГ соответствует клинике хронического гепатита и включает в себя такие симптомы, как астения, тошнота, рвота, боли или дискомфорт в правом верхнем квадранте живота, желтуха, порой сопровождающаяся кожным зудом, артралгии, реже — пальмарная эритема, телеангиэктазии, гепатомегалия [2, 6]. При развившемся циррозе печени могут превалировать симптомы портальной гипертензии, явления энцефалопатии.
АИГ может быть сопряжен с аутоиммунными заболеваниями различных профилей:
- гематологического (тромбоцитопеническая пурпура, аутоиммунная гемолитическая анемия);
- гастроэнтерологического (воспалительные заболевания кишечника);
- ревматологического (ревматоидный артрит, синдром Шегрена, системная склеродермия);
- эндокринного (аутоиммунный тиреоидит, сахарный диабет);
и других профилей (узловая эритема, пролиферативный гломерулонефрит) [1, 2].
Диагностика АИГ
Диагностика аутоиммунного гепатита основывается на:
- результатах исследований: клинического, серологического и иммунологического;
- исключении других заболеваний печени, протекающих с аутоиммунным компонентом или без оного (хронический вирусный гепатит, токсический гепатит, неалкогольный стеатоз, болезнь Вильсона, гемохроматоз, а также криптогенный гепатит).
АИГ 1 и 3 типа схожи по демографическим характеристикам заболевших, профилю HLA, активности воспалительного процесса и ответу на терапию. Существенные отличия имеет АИГ 2 типа, поражающий чаще детей и подростков и обычно имеющий острое начало и более тяжелое течение.
Необходимо помнить о вероятном АИГ у пациентов с повышением уровня печеночных ферментов, а также у пациентов с циррозом печени. При наличии признаков холестаза в круг патологий для проведения дифференциального диагноза следует включить первичный билиарный цирроз и первичный склерозирующий холангит.
Клинический поиск включает в себя определение таких лабораторных показателей, как активность аланинаминотрансферазы и аспартатаминотрансферазы (АЛТ и АСТ), щелочной фосфатазы (ЩФ), уровень альбумина, гамма-глобулина, IgG, билирубина (связанного и несвязанного). Необходимо также определение уровня аутоантител в сыворотке крови и получение данных гистологического исследования [9].
Для больных, у которых в течение 4 лет не удалось достичь ремиссии и приостановить развитие цирроза, метод выбора — трансплантация печени. 10‑летняя выживаемость у пациентов, перенесших эту операцию, достаточно высока (75–85 %), однако и доля рецидивов достигает 11–41 %. Сохранение аутоантител в крови не является признаком рецидива АИГ и не позволяет предсказать его развитие.
Методы визуальной диагностики (УЗИ, КТ, МРТ) не имеют решающего вклада в диагностику АИГ, однако позволяют установить факт прогрессии АИГ и исход в цирроз печени, а также исключить наличие очаговой патологии.В целом диагностика базируется на 4 пунктах [10]:
- Гипергаммаглобулинемия — один из наиболее доступных тестов. Показательно повышение уровня IgG при нормальном уровне IgA и IgM. Однако существуют трудности при работе с пациентами с исходно низким уровнем IgG, а также с пациентами (5–10 %) с нормальным уровнем IgG при АИГ. В целом этот тест считается полезным при мониторинге активности заболевания на фоне лечения [6].
- Наличие аутоантител. При этом антитела типов ANA и SMA не являются специфическим признаком аутоиммунного гепатита, также как и антитела anti-LKM-1, встречающиеся у 1/3 детей и малой части взрослых, страдающих АИГ. Только антитела anti-SLA/LP специфичны для АИГ. Также у пациентов могут определяться антитела к двухцепочечной ДНК.
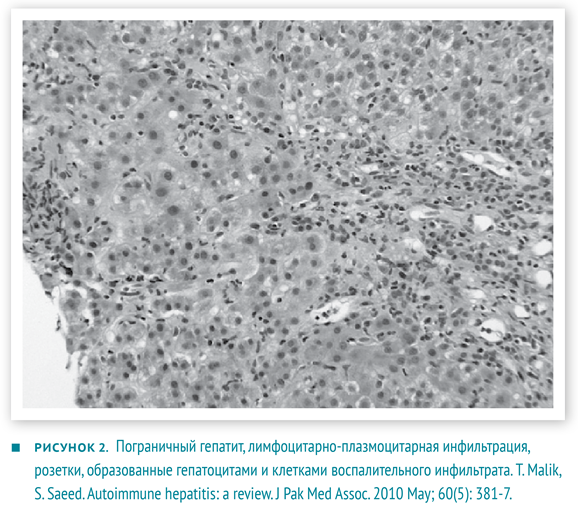
- Гистологические изменения, оцениваются в комплексе с предыдущими показателями. Не существует строго патогномоничных признаков АИГ, но многие изменения являются весьма типичными. Портальные поля инфильтрированы в разной степени Т-лимфоцитами и плазмоцитами. Воспалительные инфильтраты способны «отсекать» и разрушать отдельные гепатоциты, проникая в паренхиму печени, — данное явление описано как ступенчатый (мелкоочаговый некроз), пограничный гепатит (interface hepatitis). Внутри долек возникает баллонная дегенерация гепатоцитов с их отеком, образованием розеток и некрозом отдельных гепатоцитов — рис. 2. Для фульминантного течения часто характерны центролобулярные некрозы. Также могут наблюдаться мостовидные некрозы, соединяющие соседние перипортальные поля [2, 6].
- Отсутствие маркеров вирусного гепатита.
- Международной группой по исследованию АИГ разработана балльная система для оценки достоверности диагноза — табл. 1.
Лечение аутоиммунного гепатита
АИГ относится к заболеваниям, при которых лечение позволяет существенно повысить выживаемость больных.
Показаниями для начала лечения служат:
- повышение активности АСТ в сыворотке крови в 10 раз по сравнению с нормой или в 5 раз, но в сочетании с двукратным повышением уровня гамма-глобулина;
- наличие мостовидных или мультилобулярных некрозов при гистологическом исследовании;
- выраженная клиника — общие симптомы и симптомы поражения печени.
Менее выраженные отклонения в лабораторных показателях в сочетании с менее выраженной клиникой являются относительным показанием к лечению. При неактивном циррозе печени, наличии признаков портальной гипертензии в отсутствие признаков активного гепатита, при «мягком» гепатите со ступенчатыми некрозами и без клинических проявлений лечение не показано [1, 9].
Общая концепция терапии при АИГ предполагает достижение и поддержание ремиссии. Базовой является иммуносупрессивная терапия — глюкокортикостероиды (преднизолон) в качестве монотерапии или в сочетании с азатиоприном [2, 6, 9, 11]. Терапия продолжается до достижения ремиссии, причем важно достичь именно гистологически подтвержденной ремиссии, которая может отставать от нормализации лабораторных показателей на 6–12 мес. Лабораторная же ремиссия описывается как нормализация уровня АСТ, АЛТ, гамма-глобулина, IgG [2].
Поддерживающую терапию более низкими дозами иммуносупрессантов для снижения вероятности рецидива после достижения ремиссии проводят по крайней мере в течение 2 лет.
Кроме того, обсуждается возможность применения препаратов урсодезоксихолевой кислоты (УДХК)при аутоиммунном гепатите в качестве сопутствующей терапии или даже монотерапии [11]. АИГ у пациентов, получавших препараты УДХК при моно- и комбинированной терапии, характеризовался более мягким течением и ускоренной нормализацией лабораторных показателей.
Ответ на лечение
Результаты лечения преднизолоном и азатиоприном при АИГ могут быть следующими:
- Полный ответ — нормализация лабораторных показателей, которая сохраняется в течение года на фоне поддерживающей терапии. При этом нормализуется и гистологическая картина (за исключением небольших остаточных изменений). О полной эффективности лечения говорят и в тех случаях, когда достоверно уменьшается выраженность клинических маркеров аутоиммунного гепатита, и в течение первых месяцев терапии лабораторные показатели улучшаются по крайней мере на 50 % (а в последующие 6 месяцев не превышают нормальный уровень более чем в 2 раза).
- Частичный ответ — отмечается улучшение клинических симптомов и в течение первых 2 месяцев наблюдается улучшение лабораторных показателей на 50 %. В последующем положительная динамика сохраняется, однако полной или практически полной нормализации лабораторных показателей в течение года не происходит.
- Отсутствие терапевтического эффекта (неэффективность лечения) — улучшение лабораторных показателей менее чем на 50 % в первые 4 недели лечения, причем дальнейшего их снижения (вне зависимости от клинического или гистологического улучшения) не происходит.
- Неблагоприятный исход терапии характеризуется дальнейшим ухудшением течения заболевания (хотя в некоторых случаях и отмечается улучшение лабораторных показателей).
О рецидиве заболевания говорят, когда после достижения полного ответа вновь появляются клинические симптомы и ухудшаются лабораторные показатели.
Обычно терапия дает хороший эффект, однако у 10–15 % больных она не приводит к улучшению, хотя и хорошо переносится. Причинами неэффективности терапии могут служить [6]:
- отсутствие ответа на препарат;
- отсутствие комплаенса и приверженности терапии;
- непереносимость препаратов;
- наличие перекрестных синдромов;
- гепатоцеллюлярная карцинома.
В качестве альтернативных препаратов для лечения аутоиммунного гепатита используют и другие иммуносупрессоры: будесонид, циклоспорин, циклофосфамид, микофенолата мофетил, такролимус, метотрексат [1, 2, 6, 11].
Клинический случай
Девочка восьми лет наблюдалась по поводу кожных высыпаний (эритематозные и нодулярные элементы без какого‑либо отделяемого на нижних конечностях), беспокоящих ее в течение 5–6 мес. Два месяца использовала местные средства от экземы, улучшения не было. Позднее возникли дискомфорт в эпигастральной области, слабость, периодически — тошнота и рвота.
Высыпания локализовались на ногах. При гистологическом исследовании кожного биоптата выявлена инфильтрация подкожной жировой клетчатки лимфоцитами без признаков васкулита. Данные явления были расценены как узловатая эритема.При осмотре выявлена невыраженная гепатоспленомегалия, в остальном соматический статус — без выраженных особенностей, состояние стабильное.
По результатам лабораторных исследований:
- ОАК: лейкоциты — 4,5×109/л; нейтрофилов 39 %, лимфоцитов 55 %; признаки гипохромной микроцитарной анемии (гемоглобин 103 г/л); тромбоциты — 174,000/мкл, СОЭ — 24 мм/ч;
- биохимический анализ крови: креатинин — 0,9 мг/дл (норма 0,3–0,7 мг/дл); билирубин общий — 1,6 мг/дл (норма 0,2–1,2 мг/дл), билирубин прямой – 0,4 мг/дл (норма 0,05–0,2 мг/дл); АСТ — 348 Ед/л (норма — до 40 Ед/л), АЛТ — 555 Ед/л (норма — до 40 Ед/л); щелочная фосфатаза — 395 Ед/л (норма — до 664 Ед/л), лактатдегидрогеназа — 612 Ед/л (норма — до 576 Ед/л).
Показатели системы гемостаза (протромбиновое время, международное нормализованное отношение), уровень общего белка, сывороточного альбумина, гамма-глобулина, уровень ферритина, церулоплазмина, альфа-антитрипсина, гамма-глутамилтранспептидазы — в пределах референсных значений.
В сыворотке крови не выявлены HBs-антиген, антитела к HBs, HBc, антитела к вирусу гепатита А и С. Также отрицательными были тесты на цитомегаловирус, вирус Эпштейна — Барр, токсоплазму, бруцеллу. Титр АСЛ-О в пределах нормы.Данных за сахарный диабет, тиреоидит, болезнь Грейвса, пролиферативный гломерулонефрит — не выявлено.
При УЗИ органов брюшной полости визуализировалась увеличенная печень с измененной эхоструктурой, без признаков портальной гипертензии и асцита. Офтальмологический осмотр не выявил наличия кольца Кайзера — Флейшера.
Титр антител anti-SMA — 1:160, ANA, AMA, anti-LKM-1 антитела не выявлены. Пациентка позитивна по гаплотипам HLA DR3, HLA DR4.
При гистологическом исследовании биоптата печени зафиксированы фиброз, лимфоцитарная инфильтрация, образование розеток гепатоцитов и другие признаки хронического аутоиммунного гепатита.
Пациентке выставлен диагноз «аутоиммунный гепатит 1 типа, ассоциированный с узловатой эритемой», начата терапия преднизолоном и азатиоприном. Счет по шкале IAIHG составлял 19 баллов до начала лечения, что характеризуется как «достоверный АИГ».
Через 4 недели терапии отмечалось купирование общеклинической симптоматики, нормализация ла

