Прогноз при аутоиммунном гепатите с
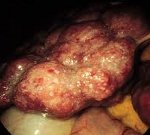
Аутоиммунный гепатит – это прогрессирующее хроническое воспаление печени, протекающее с признаками перипортального или более обширного поражения и наличием аутоантител к печеночным клеткам. Клинические проявления включают астеновегетативные расстройства, желтуху, боли в правом подреберье, кожные сыпи, гепатомегалию и спленомегалию, аменорею у женщин, гинекомастию – у мужчин. Диагностика основывается на серологическом выявлении антинуклеарных антител (ANA), тканевых антител к гладкой мускулатуре (SMA), антител к микросомам печени и почек и др., гипергаммаглобулинемии, увеличения титра IgG, а также данных биопсии печени. Основу лечения составляет иммуносупрессивная терапия глюкокортикостероидами.
Общие сведения
В структуре хронических гепатитов в современной гастроэнтерологии на долю аутоиммунного поражения печени приходится 10-20% случаев у взрослых и 2% — у детей. Женщины заболевают аутоиммунным гепатитом в 8 раз чаще, чем мужчины. Первый возрастной пик заболеваемости приходится на возраст до 30 лет, второй – на период постменопаузы. Течение аутоиммунного гепатита носит быстропрогрессирующий характер, при котором довольно рано развивается цирроз печени, портальная гипертензия и печеночная недостаточность, ведущая к гибели пациентов.
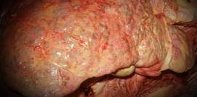
Аутоиммунный гепатит
Причины
Вопросы этиологии аутоиммунного гепатита изучены недостаточно. Считается, что в основе развития аутоиммунного гепатита лежит сцепленность с определенными антигенами главного комплекса гистосовместимости (HLA человека) — аллелями DR3 или DR4, выявляющаяся у 80-85% пациентов. Предположительными триггерными факторами, запускающими аутоиммунные реакции у генетически предрасположенных индивидуумов, могут выступать вирусы Эпштейна–Барр, гепатитов (А, В, С), кори, герпеса (HSV-1 и HHV-6), а также некоторые лекарственные препараты (например, интерферон). Более чем у трети пациентов с аутоиммунным гепатитом выявляются и другие аутоиммунные синдромы – тиреоидит, болезнь Грейвса, синовит, язвенный колит, болезнь Шегрена и др.
Патогенез
Основу патогенеза аутоиммунного гепатита составляет дефицит иммунорегуляции: снижение субпопуляции Т-супрессорных лимфоцитов, что приводит к неуправляемому синтезу В-клетками IgG и разрушению мембран клеток печени – гепатоцитов, появлению характерных сывороточных антител (ANA, SMA, анти-LKM-l).
Классификация
В зависимости от образующихся антител различают аутоиммунный гепатит I (анти-ANA, анти-SMA позитивный), II (анти-LKM-l позитивный) и III (анти-SLA позитивный) типов. Каждый из выделяемых типов заболевания характеризуется своеобразным серологическим профилем, особенностями течения, откликом на иммуносупрессивную терапию и прогнозом.
- I тип. Протекает с образованием и циркуляцией в крови антинуклеарных антител (ANA) – у 70-80% пациентов; антигладкомышечных антител (SMA) у 50-70% больных; антител к цитоплазме нейтрофилов (pANCA). Аутоиммунный гепатит I типа чаще развивается в возрасте от 10 до 20 лет и после 50 лет. Характеризуется хорошим откликом на иммуносупрессивную терапию, возможностью достижения стойкой ремиссии в 20% случаев даже после отмены кортикостероидов. При отсутствии лечения в течение 3 лет формируется цирроз печени.
- II тип. В крови у 100% пациентов присутствуют антитела к микросомам печени и почек 1-го типа (анти-LKM-l). Данная форма заболевания развивается в 10-15% случаях аутоиммунного гепатита, преимущественно в детском возрасте и характеризуется высокой биохимической активностью. Аутоиммунный гепатит II типа более резистентен к иммуносупрессии; при отмене препаратов часто наступает рецидив; цирроз печени развивается в 2 раза чаще, чем при аутоиммунном гепатите I типа.
- III тип. Образуются антитела к растворимому печеночному и печеночио-панкреатическому антигену (анти-SLA и анти-LP). Довольно часто при этом типе выявляются ASMA, ревматоидный фактор, антимитохондриальные антитела (АМА), антитела к антигенам печеночной мембраны (антиLMA).
К вариантам атипичного аутоиммунного гепатита относят перекрестные синдромы, включающие также признаки первичного билиарного цирроза, первичного склерозирующего холангита, хронического вирусного гепатита.
Симптомы аутоиммунного гепатита
В большинстве случаев патология манифестирует внезапно и в клинических проявлениях не отличается от острого гепатита. Вначале протекает с выраженной слабостью, отсутствием аппетита, интенсивной желтухой, появлением темной мочи. Затем в течение нескольких месяцев разворачивается клиника аутоиммунного гепатита. Реже начало заболевания постепенное; в этом случае преобладают астеновегетативные расстройства, недомогание, тяжесть и боли в правом подреберье, незначительная желтуха. У части пациентов аутоиммунный гепатит начинается с лихорадки и внепеченочных проявлений.
Период развернутых симптомов аутоиммунного гепатита включает выраженную слабость, чувство тяжести и боли в правом подреберье, тошноту, кожный зуд, лимфаденопатию. Для аутоиммунного гепатита характерны непостоянная, усиливающаяся в периоды обострений желтуха, увеличение печени (гепатомегалия) и селезенки (спленомегалия). У трети женщин при аутоиммунном гепатите развивается аменорея, гирсутизм; у мальчиков может наблюдаться гинекомастия. Типичны кожные реакции: капиллярит, пальмарная и волчаночноподобная эритема, пурпура, акне, телеангиэктазии на коже лица, шеи и рук. В периоды обострений аутоиммунного гепатита могу наблюдаться явления преходящего асцита.
К системным проявлениям аутоиммунного гепатита относится рецидивирующий мигрирующий полиартрит, затрагивающий крупные суставы, но не приводящий к их деформации. Достаточно часто аутоиммунный гепатит протекает в сочетании с язвенным колитом, миокардитом, плевритом, перикардитом, гломерулонефритом, тиреоидитом, витилиго, инсулинозависимым сахарным диабетом, иридоциклитом, синдромом Шегрена, синдромом Кушинга, фиброзирующим альвеолитом, гемолитической анемией.
Диагностика
Аутоиммунный гепатит диагностируется в ходе консультации гепатолога или гастроэнтеролога. Критериями патологии служат серологические, биохимические и гистологические маркеры. Согласно международным критериям, об аутоиммунном гепатите можно говорить в случае, если:
- в анамнезе отсутствуют гемотрансфузии, прием гепатотоксичных препаратов, злоупотребление алкоголем;
- в крови не обнаруживаются маркеры активной вирусной инфекции (гепатитов А, В, С и др.);
- уровень γ-глобулинов и IgG превышает нормальные показатели в 1,5 и более раза;
- значительно повышена активность АсТ, АлТ;
- титры антител (SMA, ANA и LKM-1) для взрослых выше 1:80; для детей выше 1: 20.
Биопсия печени с морфологическим исследованием образца тканей позволяет выявить картину хронического гепатита с признаками выраженной активности. Гистологическими признаками аутоиммунного гепатита служат мостовидные или ступенчатые некрозы паренхимы, лимфоидная инфильтрация с обилием плазматических клеток. Инструментальные исследования (УЗИ печени, МРТ печени и др.) при аутоиммунном гепатите не имеют самостоятельного диагностического значения.
Лечение аутоиммунного гепатита
Патогенетическая терапия заболевания заключается в проведении иммуносупрессивной терапии глюкокортикостероидами. Такой подход позволяет снизить активность патологических процессов в печени: повысить активность Т-супрессоров, уменьшить интенсивность аутоиммунных реакций, разрушающих гепатоциты.
Обычно иммуносупрессивная терапия при аутоиммунном гепатите проводится преднизолоном или метилпреднизолоном в начальной суточной дозе 60 мг (1-ю неделю), 40 мг (2-ю неделю), 30 мг (3-4-ю недели) со снижением до 20 мг в качестве поддерживающей дозы. Уменьшение суточной дозировки проводят медленно, учитывая активность клинического течения и уровень сывороточных маркеров. Поддерживающую дозу пациент должен принимать до полной нормализации клинико-лабораторных и гистологических показателей. Лечение аутоиммунного гепатита может продолжаться от 6 месяцев до 2-х лет, а иногда и на протяжении всей жизни.
При неэффективности монотерапии возможно введение в схему лечения аутоиммунного гепатита азатиоприна, хлорохина, циклоспорина. В случае неэффективности иммуносупрессивного лечения аутоиммунного гепатита в течение 4-х лет, множественных рецидивах, побочных эффектах терапии ставится вопрос и трансплантации печени.
Прогноз и профилактика
При отсутствии лечения аутоиммунного гепатита заболевание неуклонно прогрессирует; спонтанные ремиссии не наступают. Исходом аутоиммунного гепатита служит цирроз печени и печеночная недостаточность; 5-летняя выживаемость не превышает 50%. С помощью своевременной и четко проводимой терапии удается достичь ремиссии у большинства пациентов; при этом выживаемость в течение 20 лет составляет более 80%. Трансплантация печени дает результаты, сопоставимые с лекарственно достигнутой ремиссией, 5-летний прогноз благоприятен у 90% пациентов.
При аутоиммунном гепатите возможна лишь вторичная профилактика, включающая регулярное наблюдение гастроэнтеролога (гепатолога), контроль активности печеночных ферментов, содержания γ-глобулинов, аутоантител для своевременного усиления или возобновления терапии. Пациентам с аутоиммунным гепатитом рекомендуется щадящий режим с ограничением эмоциональных и физических нагрузок, соблюдение диеты, отвод от профилактической вакцинации, ограничение приема лекарственных препаратов.
Источник
Аутоиммунный гепатит развивается при сбоях в иммунной системе, когда организм атакует собственные клетки. Причиной заболевания становятся другие поражения органа, в том числе и вирусными гепатитами, а симптомы часто напоминают другие заболевания аутоиммунного характера. Лечение в большинстве случаев является успешным и позволяет значительно продлить человеку жизнь и улучшить ее качество. При внезапном остром развитии заболевания прогноз хуже.
1
Описание патологии
Аутоиммунный гепатит (АИГ) представляет собой заболевание, при котором клетки печени разрушаются собственной иммунной системой. До конца причины происходящего не выяснены. При этом развивается и при отсутствии лечения быстро прогрессирует воспаление паренхимы, приводя к циррозу.
Клетки отмирают, образуется соединительная ткань, что нарушает работоспособность органа. Заболевание редкое, болеют им преимущественно женщины молодого возраста, хотя иногда оно встречается и у мужчин.

Что представляет собой хронический гепатит: причины, симптомы и лечение
2
Причины развития
При данном заболевании иммунная система человека борется со своими же клетками. Предполагается, что сбой возникает вследствие перенесения вирусных патологий: болезни Эпштейна — Барра, герпеса или гепатитов А, В, С.
Отдельные исследования предполагают, что у синдрома имеется наследственная природа. У детей до десяти лет заболевание практически не развивается.

Алкогольный гепатит — симптомы, лечение, прогноз
3
Симптомы
Симптомы развиваются индивидуально. У четверти больных любые проявления отсутствуют вплоть до развития осложнений. В большинстве случаев болезнь начинается остро, напоминая симптомы вирусного гепатита. Часто заболевание сопровождается нетипичными признаками.
Наиболее характерными проявлениями являются:
- пожелтение кожных покровов;
- потемнение биологических жидкостей;
- чрезмерная утомляемость, препятствующая обычным делам;
- увеличение лимфоузлов печени и селезенки;
- повышение температуры тела выше 39 градусов;
- дискомфорт в животе с правой стороны;
- патологии суставов, сопровождающиеся отечностью и болевыми ощущениями;
- активный рост волос на теле.
- снижение аппетита;
- общая слабость.
При внепочечных проявлениях симптоматика заболевания напоминает ревматоидный артрит, красную волчанку или другие системные патологии.
Заболевание часто сопровождается чрезмерной выработкой гормонов надпочечников. Это вызывает развитие симптомокомплекса кушингоида. Он включает:
- уменьшение мышечной массы конечностей;
- быстрый набор веса;
- ярко-красный румянец на щеках;
- растяжки на животе и ягодицах или бедрах;
- пигментацию локтей, талии или шеи.
Присутствие всех симптомов у каждого больного не обязательно. Чтобы заподозрить заболевание, достаточно наличия некоторых из них.
Болезнь может иметь резкое начало. В этом случае наблюдается крайне тяжелое течение, сопровождается развитием фульминантного гепатита. Большая часть клеток печени быстро гибнет, вследствие чего образуется много токсинов, которые способны поражать ЦНС. Ситуация имеет неблагоприятный прогноз.

Киста печени — причины, виды и лечение заболевания
4
Типы заболевания
Болезнь классифицируют в зависимости от типов антител в крови. Разделяют три основных вида:
| Тип | Описание |
| Первый | Диагностируется при наличии антител к гладкомышечным клеткам, актину-протеину, антинуклеарным антителам. Они относятся к веществам, которые способны связываться структурами ядра клетки |
| Второй | Характеризуется обнаружением антител к микросомам клеток почек и печени. Они представляют собой частички, которые образуются при центрифугировании внутриклеточных структур |
| Третий | При этой форме заболеваниях появляются антитела к растворимому почечному антигену. Это вещество, отвечающее за синтез белка |
Лечение напрямую зависит от типа патологии, поэтому очень важно определить его правильно.
5
Осложнения
Наиболее серьезным осложнением болезни со стороны печени является цирроз. Но так как заболевание системное, оно может поражать и другие органы, вызывая:
- плеврит;
- полиартрит;
- диабет;
- миокардит;
- перикардит;
- язвенный колит;
- гемолитическую анемию;
- полимиозит;
- гиперэозинофильный синдром;
- васкулит.
6
Диагностика
Диагностика включает сбор анамнеза, осмотр и дополнительные методы. Уточняется, имеются ли в роду аутоиммунные заболевания, вирусные инфекции (гепатит или ВИЧ) у самого больного. Оценивается состояние пациента посредством осмотра.
Необходимо исключить остальные виды гепатита. Для этого сдаются анализы на содержание в крови антител к гепатиту B и C. После этого проводится обследование по поводу аутоиммунного поражения органа. Назначается биохимический анализ: определение щелочной фосфатазы, печеночных ферментов, амилазы и билирубина.
Показано исследование на концентрацию иммуноглобулинов. У большинства lgG повышен, а остальные в норме. В некоторых случаях lgG также находится в норме, что несколько затрудняет постановку диагноза. Проводится тестирование на наличие специфических антител для определения вида заболевания.
Для подтверждения диагноза необходимо гистологическое исследование ткани. При микроскопии можно заметить изменения клеток, наличие полей лимфоцитов, отек гепатоцитов и их некроз.
При проведении УЗИ обнаруживаются признаки некротизации клеток печени, сопровождающиеся увеличением размеров органа, и повышение эхогенности ее участков. Часто обнаруживаются признаки портальной гипертензии (расширения печеночной вены и повышения в ней давления). Помимо УЗИ, применяются КТ и МРТ.
7
Лечение заболевания
После подтверждения диагноза назначается медикаментозное лечение. Терапия болезни направлена на устранение клинических проявлений и продление периода ремиссии.
7.1
Лекарственная терапия
Используются глюкокортикостероиды: преднизон, преднизолон. Такое лечение бывает двух форм: начальная и поддерживающая терапия.
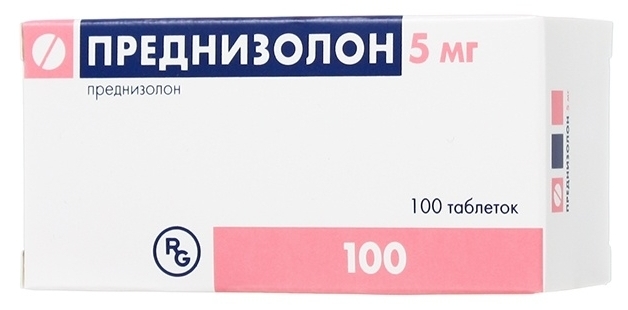
Наиболее современным считают сочетание препаратов будесонида и азатиоприна. Они показывают высокую эффективность лечения болезни в острой стадии. При стремительном и тяжелом протекании назначают циклоспорин, микофенолат мофетил и такролимус. Препараты сильно подавляют иммунную систему.
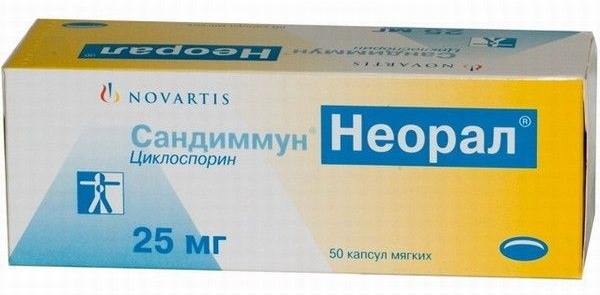
Продолжительность лечения при рецидиве или первичном заражении составляет около 6-9 месяцев. Далее пациента переводят на более низкие дозировки лекарств. При рецидиве используются высокие дозы преднизолона и азатиоприна. После того как острая фаза купирована, переходят к начальной терапии и поддерживающей.
Лечение глюкокортикостероидами показано только при наличии клинических проявлений заболевания. При их отсутствии и незначительных изменениях в тканях оно не проводится. Если длительность ремиссии превышает два года, препараты постепенно начинают отменять. Если возникает рецидив, их восстанавливают в те же дозах.
Применение глюкокортикостероидов у некоторых пациентов может вызвать тяжелые побочные эффекты. В группу риска входят больные глаукомой, диабетом, беременные, люди с артериальной гипертензией и остеопорозом. В этом случае одно из лекарств отменяется, остается либо преднизолон, либо азатиоприн. Доза подбирается согласно симптоматике.
7.2
Лечение беременных и детей
Чтобы успешно лечить заболевание в детском возрасте, необходимо как можно ранее его диагностировать. В педиатрии используется преднизолон. При планировании беременности у женщин во время ремиссии рекомендуют принимать его же, так как он не оказывает влияние на плод. При наличии рецидива во время вынашивания добавляют азатиоприн. В этом случае вред для плода ниже, чем риск для здоровья женщины.
Стандартная схема лечения помогает увеличить вероятность нормальной доношенной беременности.
7.3
Хирургическое лечение
Если консервативная терапия более четыре лет не приносит результата, не наблюдаются устранение симптомов заболевания и нормализация показателей, необходимо проведение операции. Суть состоит в трансплантации органа. В большинстве случаев может быть пересажена часть печени родственника.
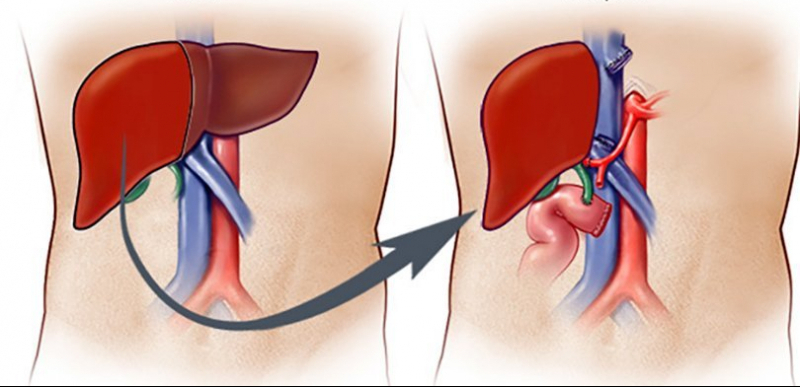
Трансплантация печени
Пересадка проводится только у 2,6% больных, так как медикаментозная терапия в большинстве случаев оказывается успешной.
8
Реабилитация после терапии
Применение глюкокортикостероидов останавливает развитие поражения печени, но для полноценного восстановления этого недостаточно. После курса лечения предстоит длительная реабилитация, прием медикаментозных препаратов, народных средств и строгое соблюдение диеты.
8.1
Медикаментозные методы
Медикаментозные методы реабилитации назначаются только после купирования острого процесса и во время ремиссии.
Показан прием таких препаратов:
- Пробиотики. Используются для нормализации метаболизма. Через печень выводятся все остаточные продукты обмена веществ, поэтому назначаются специальные средства, чтобы снизить нагрузку на орган. К ним относятся Линекс, Йогурт и т. д.
- Гепатопротекторы. Применяются фосфолипиды. Их действие направлено на восстановление клеток печени и защиту от дальнейшего повреждения. Эффективно себя показывают и препараты на основе расторопши пятнистой — Карсил или Силимар.
- Витамины и поливитамины. Печень отвечает за переработку и производство многих важных элементов, в том числе витаминов. При аутоиммунном поражении эти процессы нарушаются. Организм требует восполнения витаминного запаса. Необходимо назначение витаминов группы В, витаминов А и Е, фолиевой кислоты.
8.2
Народная медицина
Наиболее популярным является использование мумие. Из него готовят 3%-й раствор. Принимают три раза в день по следующей схеме:
- С 1-го по 8-й день — начиная от 30 капель за раз и постепенно доводя до 60.
- С 9-го по 15-й — по чайной ложке.
- С 15-го по 21-й — постепенно снижая дозу до 30 капель.
Также можно приготовить отвар одного из растений: зверобоя, ромашки, девясила, чистотела, одуванчика полевого, шалфея, тысячелистника, лопуха, пижмы.
Необходимо:
- 1. Взять столовую ложку сбора или одной из трав на пол-литра горячей воды.
- 2. Проварить на водяной бане 10-15 минут.
- 3. Остудить и профильтровать.
- 4. Принимать 3-4 раза в день по 2 ст. л. перед едой.
Перед использованием трав и других домашних средств необходимо обратиться к врачу. Народные методы могут быть только вспомогательными и использоваться в период ремиссии.
8.3
Диета
Во время реабилитации устанавливаются следующие рекомендации относительно питания:
- Снизить потребление жирных жареных блюд, копченостей. Бульоны должны быть нежирными, мясо отварным с небольшим количеством масла.
- Отказаться от употребления жирных сортов мяса и рыбы. Предпочтительно использовать мясо птицы или кролика.
- Исключить спиртные напитки и использование лекарственных препаратов, которые дают нагрузку на печень.
- Убрать приправы и специи, острый перец и горчицу.
- Исключить орехи, чипсы, кофе и шоколад.
- Уменьшить употребление сливочного масла, сала и сыра. Заправка для салатов должна быть растительной. Яиц можно не более одного в день.
- Исключить бобовые, шпинат и щавель.
- Рацион должен в основном состоять из овощей, тушеных и запеченных. Разрешены нежирные молочные продукты.
Питание должно быть дробным, а блюда — теплыми.
9
Последствия и прогнозы
При отсутствии качественного лечения риск смертности высок. Если терапия прошла успешно, то прогноз благоприятный. В 70% случаев выживаемость более 20 лет. Может быть частичный ответ на лекарственную терапию, тогда необходимо назначение цитостатических препаратов.
Бывает и полное отсутствие ответа на лечение, это приводит к ухудшению состояния. В таком случае необходима трансплантация органов, иначе без нее пациент погибает.
Профилактические мероприятия малоэффективны, поскольку болезнь возникает чаще всего без видимой причины. Рекомендуется соблюдать здоровый образ жизни, избегать вирусных заболеваний, не курить и не злоупотреблять спиртным.
Большинство врачей считает, что это заболевание хроническое и требует постоянного лечения. Успех зависит от правильного подбора лекарственных препаратов. Сегодня разработаны специальные схемы терапии, помогающие замедлить скорость разрушения клеток печени, сохранить длительную ремиссию, эффективно лечить заболевание.
Источник


