Симптомы врожденного гепатита с у ребенка
Вирус HCV поражает печень и при отсутствии лечения может привести к циррозу и раку. Серьезные осложнения нередко заканчиваются летальным исходом, поэтому заболевание включено в список наиболее опасных патологий. Гепатит С у детей нужно выявлять и лечить как можно раньше.
Это связано с тем, что поврежденные клетки печени быстрее чем у взрослых замещаются соединительной тканью. Такой патологический процесс называется фиброзом, а его последняя стадия — циррозом.

Раннюю диагностику вируса у детей затрудняет отсутствие выраженной симптоматики в начале развития инфекции. HCV успевает мутировать до того, как в организме появляются антитела. В итоге болезнь остается незамеченной долгое время, что приводит к печальным последствиям. Регулярная сдача анализов и проверка у врачей состояния здоровья малыша может помочь выявить болезнь до наступления необратимых изменений.
Как вирус передается детям
Из-за опасности вируса будущих мам, инфицированных гепатитом С, интересует вопрос, можно ли родить здорового ребенка? Да, причем благоприятный прогноз наиболее вероятен. Для того чтобы обезопасить своего малыша, необходимо ознакомиться со всеми аспектами патологии и прежде всего возможными путями инфицирования.
Гепатит С может передаться ребенку следующими способами:
- Вертикальным (от матери к ребенку в утробе), если вирусы проникли в матку через плацентарный барьер. Такой путь определяют в диагнозе в том случае, когда болезнь выявлена у новорожденного. Инфицирование в период беременности маловероятно. Дети, рожденные с гепатитом С, сразу имеют антитела к патогену. При этом положительные антитела у новорожденных без позитивного результата анализа ПЦР сами по себе не являются показателем того, что ребенок заразился гепатитом С от матери.
- Интранатальным, когда передача возбудителя произошла в процессе родоразрешения. Ребенок, проходя через родовые пути, соприкасается с биологическими жидкостями. Если в них содержится большое количество РНК-вирусов, то существует высокий риск инфицирования малыша от мамы.
- Лактационным, если гепатит С передается ребенку при кормлении грудью. При этом вирус чаще попадает в организм грудничка не с молоком, а с кровью, выделяемой через трещины в сосках. Однако при высокой вирусной нагрузке возбудители могут присутствовать в грудном молоке в достаточном для заражения количестве.
- Парентеральным, в случае применения в медицинских целях нестерильных инструментов. HCV может проникнуть в кровь при посещении стоматолога, переливании крови, проведении других манипуляций, связанных с нарушением целостности кожных покровов или слизистых.
- Контактным чаще заражаются подростки при посещении маникюрных, тату-салонов. Также вирус может предаться от отца или матери через предметы личной гигиены. Такое бывает, если ребенок напоролся на лезвие, погрыз зубную щетку, на которой есть частицы крови больного, получил царапину ножницами.
Передается ли гепатит от отца ребенку при зачатии? Стоит отметить, что возбудитель HCV не передается при зачатии. Он не проникает внутрь сперматозоида, но может находиться в семенной жидкости при высокой вирусологической нагрузке у мужчины. Таким образом риску заражения подвергается только женщина. При гепатите С мужчине можно иметь детей. Однако лучше воспользоваться процедурой ЭКО.
HCV у детей также опасен для окружающих. Как и взрослые, они могут стать источником инфекции для здоровых людей.
Генотипы и формы болезни
Официально зарегистрированы 6 генотипов гепатита C, маркируемых цифрами, и множество субтипов, обозначаемых буквами латинского алфавита. Самым опасным считается тип 1в, который практически никогда не проявляется в острой форме, тяжело поддается терапии и быстро приводит к осложнениям.
Второй и третий генотипы легче лечатся и вызывают меньше осложнений. Первые три типа распространены в России, а с 4 по 6 чаще всего выявляются в Азии, ЮАР и Африке.
Отличительные особенности генотипов:
| Генотипы и субтипы | Характерные особенности |
| 1 а, в, с | Плохо поддаются лечению интерферонами, курс терапии продолжается от 1 года и более |
| 2 а, в, с, d | Легко лечатся стандартными противовирусными средствами в течение полугода |
| 3 а, в, с, d, e, f | Имеет высокий процент выздоровления, но может привести к жировому перерождению клеток |
| 4 a, b, c, d, e, f, g, h, I, j | Плохо реагирует на терапию стандартными препаратами, необходим индивидуальный подбор лекарств |
| 5 а, 6 а | Недостаточно изучены, находятся в стадии исследований |
По характеру течения детский гепатит С бывает:
- острым, но чаще всего без выраженных симптомов — до 3 месяцев;
- затяжным — до полугода после инфицирования;
- хроническим — от 6 месяцев и более.
Если инфекция приняла хроническое течение, то она может проявляться латентной (бессимптомной) фазой, стадией реактивации (обострением воспаления) и фазой разгара, когда проявляются сильнейшие симптомы интоксикации из-за цирроза.
По проявлениям заболевания выделяют желтушную и атипичную формы. Вторая встречается наиболее часто.
Именно от генотипа и характера течения болезни зависит, как сложится жизнь ребенка с гепатитом С.
Как проявляется гепатит С у ребенка
У малышей до года заболевание практически сразу переходит в хроническую форму, так как иммунная система еще не окрепла и с опозданием реагирует на присутствие вирусов в крови. Именно от состояния иммунитета зависит, как проявляется гепатит С у ребенка, в острой форме или бессимптомно.
Носительство HCV у новорожденного очень опасно. Если болезнь не была вовремя диагностирована, то уже в возрасте 1 года половина пациентов имеет патологические изменения в печени. К 5 годам железа поражается практически полностью.

Симптомы и признаки
При мощном и своевременном иммунном ответе, ярко выражены тяжелые симптомы гепатита С у детей, свойственные также гриппу или ОРВИ:
- острые боли в правом подреберье (жалуется на больной живот);
- головные, суставные боли;
- высокая температура тела;
- горечь во рту;
- повышенная возбудимость, плаксивость;
- нарушение сна.
В дополнение может наблюдаться потемнение мочи с одновременным осветлением кала. По этой особенности заболевания можно заподозрить гепатит C, так как остальные симптомы могут быть следствием других патологий.
Вовремя распознать инфекцию можно по характерным признакам, которые в сочетании друг с другом указывают именно на ВГС.
Основные признаки HCV в детском возрасте:
- пожелтение склер, слизистых и кожи (желтуха);
- частое срыгивание у грудничков;
- плохой аппетит, отказ от пищи;
- сосудистые звездочки на коже (особенно много на животе или плечах);
- слабость мышц, потеря в весе;
- уменьшение печени на фоне увеличения селезенки;
- изменение нормальных показателей крови (общий, биохимический анализы) положительные анализы ИФА, ПЦР.
В запущенных состояниях может развиться глоссит, что заметно по ярко-красному языку или анастомоз (ярко-красные ладошки и стопы).
Если есть подозрение на инфекцию у грудничка, то нужно сразу сообщить об этом на регулярном приеме у педиатра.
Диагностика
Если врач заподозрит у ребенка ВГС, то назначит все необходимые анализы для подтверждения диагноза. Диагностика гепатита С у новорожденных и более старших детей практически ничем не отличается от исследований, проводимых для взрослых. Однако после рождения у грудничков могут сохраняться антитела от инфицированной матери, наличие которых не говорит о болезни. Анти-HCV должны исчезнуть к 3–5 годам.

Главными методами диагностики являются:
- общий анализ крови на выявление воспаления;
- биохимия крови для определения уровней ферментов печени и билирубина;
- иммуноферментный анализ, выявляющий антитела к HCV;
- исследования методом полимеразной цепной реакции (ПЦР): генотипирование и определение вирусологической нагрузки;
- ультразвуковое исследование (УЗИ), показывающее патологические изменения в железе.
Только после прохождения полного обследования возможно поставить окончательный диагноз и назначить адекватную терапию.
Лечение
На форуме родители часто обсуждают вопросы о том, как лечат детей: в клинике или дома, можно ли вылечить гепатит С без последствий, какие способы лечения самые эффективные.
По данным статистики, около 90% заболевших малышей имеют хроническую форму патологии. При таком положении дел самым важным аспектом становится ранняя диагностика. Если вовремя заметить инфекцию у больного ребенка, то терапия будет менее сложной, а прогноз выздоровления более благоприятным.
Противовирусная терапия
Лечение гепатита С медикаментами детям должен назначать и контролировать только врач. Не следует принимать во внимание мнение людей, которые не имеют специального образования.
Назначают препараты после определения генотипа вирусного гепатита С. Врач выбирает лекарство с наименьшими побочными эффектами: Виферон, Интерферон Альфа и аналоги. Что делать, если младенец родился с ВСГ? У новорожденных и грудничков применяется местное лечение в виде ректальных свечей. По достижению трехлетнего возраста в программу терапии включают рибавирин.
Продолжительность лечебного курса зависит от генотипа. Для первого он составляет 1 год, а для второго и третьего достаточно полугода регулярного приема препаратов. При этом вероятность выздоровления у первого генотипа составляет всего 50%, а у двух других более 85%.
В 2018 году было одобрено лечение пациентов, достигших 12 лет, препаратами прямого действия – ледипасвиром и софосбувиром. Терапию проводят всего 3 месяца, а ее эффективность составляет 97 % и более.
Если после 6 месяцев после проведенной терапии результат ПЦР отрицательный, значит можно говорить о полном выздоровлении.
Вспомогательная терапия
Для того чтобы поддержать больной орган и снизить на него нагрузку, малышей переводят на диету (стол № 5). Детям категорически запрещается кушать кондитерские сладости, сдобу, шоколад, газировку, копчености, солености, жирную пищу.
По решению врача, основная терапия может быть дополнена:
- гепатопротекторами;
- витаминными комплексами;
- антиоксидантами;
- сорбентами.
Приветствуются народные методы лечения медом, мумие, прополисом (при условии отсутствия аллергии), настоями из шиповника, кукурузных рыльцев, морковным, тыквенным соками и другими средствами, которые одобрит доктор.

Противопоказания
Не всем детям подходят те или иные лекарства. Среди противопоказаний могут быть заболевания внутренних органов, индивидуальная непереносимость. У каждого препарата есть определенный список ограничений, который врач рассматривает применительно к каждому конкретному случаю.
| Категорические противопоказания | Ограничения |
| При наличии эпилепсии, психозов | В возрасте, младше 2 лет |
| Если есть отклонения от нормы в показателях тромбоцитов и нейтрофилов крови | При наличии патологий аутоиммунного характера |
| Диагностирован декомпенсированный цирроз | Если ребенок страдает декомпенсированным диабетом |
Прогноз и профилактика
Прогноз лечения хронического гепатита С в детском возрасте зависит от многих факторов: генотипа возбудителя, стадии заболевания, эффективности медикаментозной терапии, наличия осложнений. Чем раньше выявлено заболевание и предприняты необходимые меры, тем выше вероятность полного выздоровления.
Для ответа на вопрос о том, сколько живут дети с ВГС, необходимо знать степень поражения печени. Если есть вероятность ее самовосстановления, то через некоторое время орган приходит в норму и ребенок может жить полноценной жизнью. При необратимых изменениях длительность жизни зависит от того, насколько удается поддерживать функционал железы.
Меры профилактики сводятся к следующим правилам:
- тщательный контроль использования предметов личной гигиены (при наличии взрослого инфицированного члена семьи);
- предупреждение заражения плода во время беременности, родов и грудного вскармливания;
- проведение искусственного зачатия (ЭКО методом ИКСИ) в случае, если заражен только отец;
- стерилизация медицинских инструментов;
- отказ от посещения салонов маникюра, педикюра в период беременности;
- информирование подростков о возможных путях заражения ВГС.
Гепатит С при беременности может иметь неблагоприятные последствия для ребенка в виде инфицирования вирусами. Поэтому при планировании зачатия родителям необходимо сдать анализы крови для исключения такой вероятности. Если беременная пациентка уже больна, то она должна четко следовать всем клиническим рекомендациям врача. Именно этот период особенно опасен, так как возможно развитие врожденного гепатита С.
При наличии инфекции только у отца, детей рожать можно, но при этом лучше прибегнуть к ЭКО (искусственному оплодотворению). Это исключит инфицирование будущей матери, а соответственно и ребенка.
Источник
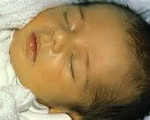
Врожденные гепатиты у детей – это группа гетерогенных заболеваний, возникающих в результате внутриутробного воздействия патогенных факторов на печень плода. Клинически такие патологии могут проявляться холестатическим синдромом, гепатоспленомегалией, отставанием в психофизическом развитии, неврологической симптоматикой. Лабораторная диагностика основывается на определении уровня АлАТ, АсАТ, билирубина, щелочной фосфатазы, HBs- HBe- HBc-антигенов, РСК, ПЦР, ИФА. Основное лечение – этиотропная терапия, коррекция рациона и водно-электролитного баланса. При необходимости проводится патогенетическая фармакотерапия, хирургическая коррекция или трансплантация печени.
Общие сведения
Врожденные гепатиты у детей – это полиэтиологическая группа острых или хронических воспалительных, дистрофических и пролиферативных заболеваний печени, возникающих во внутриутробном периоде либо во время родов. Суммарная распространенность всех форм составляет 1:5 000-10 000. Среди всех новорожденных порядка 15% инфицируются трансплацентарно и 10% – непосредственно во время родов. Вероятность развития врожденного гепатита у детей зависит от этиологического фактора. При остром вирусном гепатите В она составляет до 90%, при HCV-инфекции – около 5%. Прогностически благоприятными формами врожденных гепатитов у детей считаются холестатические, неблагоприятными – с выраженной гепатоцеллюлярной недостаточностью. Во втором случае летальность на первом году жизни достигает 40%.
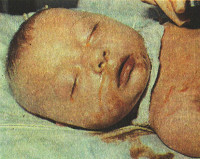
Врожденные гепатиты у детей
Причины врожденных гепатитов у детей
Ведущую роль в этиологии врожденных гепатитов у детей играют вирусные инфекции из группы TORCH: цитомегаловирус, вирусы гепатита В и простого герпеса человека, вирусы Эпштейна-Барр, ECHO, краснухи. Также развитие этой группы патологий могут вызывать перенесенные во время беременности бактериальные и паразитарные заболевания: сифилис, листериоз, туберкулез, токсоплазмоз. К факторам риска со стороны матери относятся бесконтрольный прием медикаментов с гепатотоксическими свойствами, употребление алкоголя, табачных изделий, наркотических веществ. Со стороны ребенка спровоцировать развитие врожденного гепатита у детей могут наследственные ферментопатии: муковисцидоз, галактоземия, дефицит α1-антитрипсина и тирозина. Довольно часто точную этиологию определить не удается. В таком случае устанавливается диагноз идиопатический врожденный гепатит.
Механизм заражения при врожденных гепатитах у детей основывается на трансплацентарной (вертикальной) передаче вирусных или инфекционных агентов от матери к ребенку или их интранатальной аспирации вместе с околоплодными водами. Реже заражение происходит при контакте кожи и слизистых оболочек ребенка с инфицированными родовыми путями. Развитие врожденного гепатита во внутриутробном периоде обычно происходит в III триместре. Риск заражения ребенка в первой половине беременности при остром гепатите В или С составляет до 10%. Воздействие TORCH-инфекций на плод в I-II триместре может привести к спонтанному аборту.
В основе патогенеза врожденных гепатитов у детей помимо структурных изменений гепатоцитов (баллонной или вакуольной дистрофии и др.) лежит холестатический синдром. Его главное морфологическое проявление – имбибиция цитоплазмы желчными пигментами и образование желчных тромбов в начальных отделах внутрипеченочных ходов. Также при врожденных гепатитах у детей возможна гипо- или аплазия внепеченочных отделов желчевыводящих путей, что еще больше усугубляет холестаз.
Симптомы врожденных гепатитов у детей
Сроки возникновения симптоматики врожденного гепатита у детей, а также его клиническая характеристика зависят от этиологии. Идиопатическая форма развивается на протяжении первых 2-10 дней жизни ребенка. Основные проявления – желтушность склер, слизистых оболочек и кожных покровов. Интенсивность может варьировать в течение нескольких суток, после чего кожа приобретает зеленоватый оттенок. Также идиопатический врожденный гепатит у детей может сопровождаться нарушением общего состояния (вялость, апатия), дефицитом массы тела и ее медленной прибавкой, гепатоспленомегалией разной степени выраженности, увеличением живота, асцитом, частой рвотой. Уже с первых дней моча приобретает темный или «кирпичный» цвет, спустя 2-3 недели становится ахоличным кал. В тяжелых случаях врожденных гепатитов у детей наблюдаются неврологические расстройства – снижение тонуса рефлексов, вялые парезы, нарушение актов глотания и сосания. Реже выявляются судороги и менингеальная симптоматика. Длительность заболевания составляет от 14 дней до 3 месяцев. Врожденный гепатит, вызванный HBV-вирусом, имеет аналогичную клиническую картину, однако он дебютирует на 2-3 месяце жизни.
Первые симптомы бактериальных врожденных гепатитов у детей возникают на 2-3 сутки после рождения. Как правило, отмечается субфебрильная или фебрильная температура тела, диарея, увеличение печени. Часто развиваются пневмонии и инфекционно-токсический шок, появляются признаки энцефалита. В зависимости от возбудителя наблюдаются характерные клинические особенности. Для ЦМВ характерны геморрагии, микроцефалия или гидроцефалия, поражения сетчатки, легких и почек. При краснухе отмечается незаращение артериальной протоки, поражение хрусталика и внутреннего уха. Токсоплазмозный врожденный гепатит у детей сопровождается кожными высыпаниями, гидро- и микроцефалией, хориоретинитом. При герпес-вирусном гепатите, помимо других симптомов, возникают высыпания на коже, слизистых оболочках рта и конъюнктивы, а также геморрагический синдром и ДВС-синдром. При заболевании сифилитической этиологии формируется специфическая сыпь на коже и слизистых, обнаруживается периостит.
Диагностика и лечение врожденных гепатитов у детей
Диагностика врожденных гепатитов у детей включает в себя сбор анамнеза, объективное обследование ребенка, лабораторные анализы и инструментальные методы исследования. Анамнестические данные дают возможность определить, в каком возрасте возникли первые признаки заболевания и какими они были. Также они могут указывать на потенциальные этиологические факторы. При физикальном обследовании педиатром внимательно осматриваются все кожные покровы и видимые слизистые оболочки на предмет желтухи и высыпаний. Оцениваются размеры печени и селезенки, размеры живота, определяются возможные неврологические расстройства.
При врожденных гепатитах у детей наблюдаются неспецифические изменения лабораторных анализов. Наиболее информативными являются печеночные трансаминазы – АлАТ и АсАТ, уровень которых значительно повышается. Также отмечается повышение уровня билирубина (как прямой, так и непрямой фракций), щелочной фосфатазы. При исследовании кала удается выявить отсутствие в нем желчи (ахолия), в моче определяется наличие уробилина. В диагностике врожденных гепатитов у детей крайне важными являются вирусологические и иммунологические исследования, которые позволяют установить этиологию заболевания. Среди них используются определение HBs- HBe- HBc-антигенов в крови, Ig M и G при ИФА, бактериальные посевы крови и ликвора, ПЦР и РСК.
Среди инструментальных методов исследования при врожденных гепатитах у детей информативными могут быть УЗИ и биопсия. При ультразвуковом исследовании определяются структурные изменения паренхимы печени, желчного пузыря и желчевыводящих путей. Пункционная биопсия печени используется с целью подтверждения диагноза на фоне нечеткости клинической картины и лабораторных результатов. По данным цитологического исследования тканей печени при врожденных гепатитах у детей может выявляться фиброз, склероз или некроз печеночных ацинусов, наличие гигантских клеток, лимфо- и плазмоцитарная инфильтрация, имбибиция цитоплазмы желчными пигментами.
Специфическое этиотропное лечение врожденных гепатитов у детей осуществляется в соответствии с их этиологией. При идиопатических формах применяется только патогенетическая и симптоматическая терапия. Проводится коррекция рациона ребенка, при подтверждении острой патологии у матери показан перевод на искусственные смеси, в других случаях – грудное вскармливание, нормализация водно-электролитного баланса. Смеси, применяемые у таких детей, должны быть богатыми на триглицериды, кальций, фосфор, цинк и водорастворимые витамины. При наличии холестатического синдрома в рацион ребенка также включают витамины A и E. Помимо коррекции питания могут назначаться гепатопротекторы, желчегонные, глюкокортикостероиды, интерфероны в зависимости от клинической ситуации. При наличии структурных аномалий или атрезии желчевыводящих путей выполняется их хирургическая коррекция. В тяжелых случаях врожденного гепатита у детей показана трансплантация печени.
Прогноз и профилактика врожденных гепатитов у детей
Прогноз при врожденном гепатите у детей зависит от этиологии, тяжести состояния ребенка и эффективности лечения. Показатель смертности на первом году жизни составляет 25-40%. Сюда преимущественно относятся формы, которые сопровождаются выраженной гепатоцеллюлярной недостаточностью. Еще у 35-40% детей формируются хронические заболевания печени и различные осложнения. Наиболее распространенными среди них являются холестатический синдром, синдромы недостаточности витаминов D, E и K, цирроз печени и фиброзирующий хронический гепатит, портальная гипертензия и острая печеночная недостаточность, энцефалопатия, задержка физического развития.
Специфическая профилактика врожденных гепатитов у детей проводится при выявлении у матери в крови HBs-антигенов или подтверждении диагноза острого гепатита. Таким детям уже в первый день жизни осуществляется вакцинация донорскими иммуноглобулинами и рекомбинантной вакциной. В 1 и 6 месяцев показана повторная вакцинация без иммуноглобулинов. Неспецифические профилактические меры включают в себя контроль над используемой донорской кровью и медицинским инструментарием, антенатальную охрану плода, регулярное посещение женской консультации и прохождение соответствующих обследований во время беременности.
Источник

