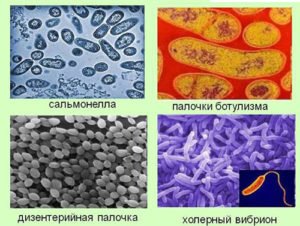
Современные методы лечения кишечной инфекции
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
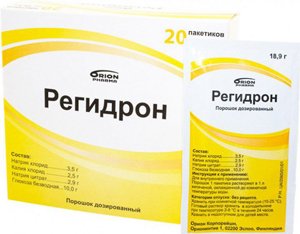 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
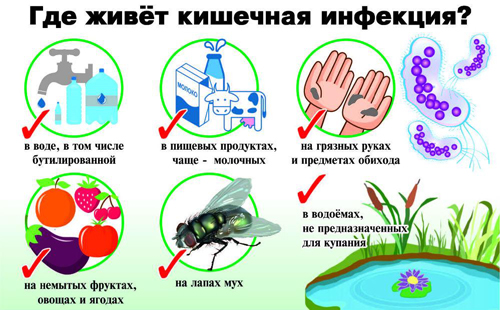
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник
Лечебное
питание Диетотерапия
является постоянным и ведущим компонентом
терапии ОКИ
на всех этапах болезни
Острая
фаза болезни. В
настоящее время водно-чайные паузы и
голодные диеты не рекомендуются, т.к.
доказано, что даже при тяжелых формах
ОКИ
пищеварительная функция большей части
кишечника сохраняется, а голодные
диеты значительно ослабляют защитные
функции организма и замедляют
процессы репарации кишечника.
При
легкой форме ОКИ
сохранятся
возрастная диета с некоторыми
ограничениями. Дети до года получают
обычное для них вскармливание с
уменьшением суточного объема кормлений
на 15-20% (по аппетиту); детям старше года
— пища с механическим щажением
(стол 4 протертый) и показано дополнительное
введение кисломолочных смесей 2 раза
в день. Нормальный объем питания
восстанавливается
на 3-4 день.
При
среднетяжелой и тяжелой формах болезни
рекомендуется
уменьшение объема пищи на 30-50% и увеличение
кратности кормлений
до 5-8 раз в сутки, с восстановлением
объема питания на 5-7 день. Оптимальным
видом питания грудных детей является
непастеризованное грудное
молоко.
В
питании детей старше 6 месяцев
кисломолочные смеси сочетают с 5-10%
рисовой и гречневой кашей на воде и
овощным пюре (суп-пюре) с последующим
расширением объема и ассортимента
питания в соответствии с возрастом
ребенка и характером его вскармливания
до болезни. Детям старше года в первые
дни болезни необходима легко усвояемая
протертая пища (отварной
рис, супы, пюре из овощей) с ограничением
жира и добавлением парового
мяса и рыбы с 3-4 дня (стол 4 протертый).
На 2-3 недели из рациона
исключаются продукты, усиливающие
брожение и перистальтику кишечника
(цельное молоко, ржаной хлеб, сырые
овощи, кислые фрукты и ягоды).
ВОЗ
абсолютным показанием для назначения
антибиотиков считает следующие
заболевания: дизентерию, брюшной тиф,
амебиаз, холеру (независимо
от тяжести течения болезни).
Для
решения вопроса о целесообразности
назначения антибиотика необходимо,
на основании клинической картины
заболевания, определить, к какой
патогенетической группе относится ОКИ
у данного больного — группе «инвазивных»
диарей (с проникновением возбудителя
в клетку и развитием воспалительного
процесса в кишке) или группе «водянистых»
диарей, в патогенезе
которых главную роль играет нарушение
секреции и обратного всасывания
воды и солей (секреторные диареи) или
нарушение расщепления углеводов
(осмотическая диарея).
Показания
к антибактериальной терапии. Антибиотики
или химиопрепараты
показаны:
1.
Больным с инвазивными ОКИ (колиты,
энтероколиты, гастроэнтероколиты
шигеллезной, сальмонеллезной,
кампилобактериозной, иерсиниозной,
эшерихиозной и неустановленной
этиологии) в острой фазе
болезни
или при клинически выраженном обострении
(рецидиве);
а)
при тяжелых формах болезни — независимо
от этиологии и возраста;
б)
при
среднетяжелых формах болезни:
-детям до 2-х лет;
-больным
группы риска — независимо от возраста;
-при
шигеллезах — независимо от возраста;
-при
явлениях геморрагического колита,
в) при легких
формах болезни:
-детям
до года группы риска;
-при
явлениях геморрагического колита.
2.
Больным холерой, брюшным тифом и амебной
дизентерией — независимо
от возраста больного и тяжести болезни.
3.
Больным любого возраста с генерализованными
(тифоподобными,септическими)
формами ОКИ независимо от тяжести
болезни.
Антибиотики или
химиопрепараты не показаны:
Больным
с «водянистыми» (секреторными,
осмотическими и др.) диареями
(гастриты,гастроэнтериты, энтериты
установленной и не установленной
этиологии, в том числе, широко
распространенная в настоящее
время ротавирусная инфекция) — независимо
от тяжести
болезни
и возраста детей. В этой группе больных
применяются энтеросорбенты
(Смекта) в комплексе с оральной
регидратацией (по показаниям).
Больным
с легкими (исключая детей группы риска
до года) и среднетяжелыми
(исключая детей группы риска до 2 лет)
формами
ОКИ «инвазивного» генеза при отсутствии
геморрагического колита.
Детям
со стертой (субклинической) формой ОКИ
и при любой форме бактерионосительства
(транзиторное, постинфекционное) —
независимо от возраста детей и
этиологии болезни. Альтернативой
антибиотикам
могут быть специфические бактериофаги
в монотерапии или
(по показаниям) в сочетании с
иммунотерапией.
При
постинфекционных кишечных дисфункциях,
связанных с развитием
дисбактериоза, вторичных ферментопатий
(панкреатопатия, лактазная недостаточность,
синдром целиакии и др.), аллергоэнтеропатий.
Детям
этой группы проводятся патогенетическая
и симптоматическая терапия
по показаниям (специальные диеты,
энтеросорбенты (Смекта), пробиотики,
ферменты, антигистаминные препараты
II
ряда и др.).
Антибиотики
и химиопрепараты для эмпирической
терапии ОКИ у детей
условно разделены на 3 группы.
Препараты
I
ряда («стартовые»)
назначаются обычно эмпирически уже
при
первой встрече с больным (чаще в
амбулаторных условиях, реже – при
поступлении больного в стационар в
первые часы болезни). К ним относятся
широко распространенные недорогие
препараты, которые при приеме внутрь
мало всасываются в кишечнике и оказывают
бактериостатическое или
бактерицидное действие в просвете
кишки, что патогенетически обосновано
в первые часы болезни. Это производные
нитрофурана: нифуроксазид(эрцефурил,
энтерофурил); триметоприм/ сульфаметоксазол
– детям старше
2 месяцев; аминогликозиды -гентамицин,
канамицин (внутрь) и другие.
Препараты
II
ряда (альтернативные)
— назначаются обычно в стационаре:
а) при
неэффективности препаратов 1 ряда;
б) при
среднетяжелых и тяжелых формах болезни,
а также в случаях поступления
в поздние сроки — в качестве «стартовых»,
поскольку в эту
фазу «инвазивных» ОКИ возбудитель уже
проникает за пределы просвета
кишки.
В
качестве альтернативных препаратов
рекомендуются амоксициллин/клавулановая
кислота (детям первых месяцев жизни),
налидиксовая кислота
и аминогликозиды II
поколения_(амикацин и нетилмицин!
внутрь, а
по строгим показаниям — в сочетании с
парентеральным их введением; макролиды
II
поколения — азитромицин.
Препараты
III
ряда («резерва»),
рекомендуются применять только в
стационарных
условиях (преимущественно, в отделениях
реанимации и интенсивной
терапии):
а) при
тяжелых и генерализованных формах ОКИ
детям группы риска — как «стартовые»;
б) при
среднетяжелых и тяжелых формах болезни
— в случае неэффективности препаратов
II
ряда;
в) при
сочетании ОКИ с бактериальными
осложнениями ОРВИ.
В
качестве препаратов «резерва»
используются обычно антибиотики
широкого спектра антибактериального
действия с высокой биодоступностью,
проникающие в ткани, оказывающие
бактерицидное действие
на внутриклеточно расположенные
микроорганизмы. К ним относятся:
рифампицин, цефалоспорины III
и IV
поколения — цефтибутен и цефтазидим,
фторхинолоны — норфлоксацин — детям
старше 12 лет (остальным
— только по витальным показаниям),
карбапенемы – имипенем/циластатин,
меропенем. Расширять показания для
применения препаратов
«резерва» недопустимо из-за возможного
развития к ним резистентности возбудителей
(особенно_это касается рифампицина) и
дороговизны.
Препараты «резерва» целесообразно
периодически менять,
основываясь на результатах антибиотикограммы
и анализа эффективности терапии.
Методы введения
антибактериальных препаратов.
В
большинстве случаев
при локализованных формах ОКИ достаточно
бывает перорального введения
препарата. При генерализованном течении
ОКИ (тифоподобном, септическом),
а также у детей «группы риска» с большой
вероятностью генерализации
у них инфекционного процесса (особенно
при сальмонеллезе, вызванном
S.typhimuriumKopengagen,
стафилококковой
инфекции и др.) пероральное
введение целесообразно сочетать с
парентеральным. Лучше всего использовать
один и тот же препарат (например, амикацин
или нетилми-цин).
При выраженном колитическом синдроме
(с болями в животе, тенезмами, гемоколитом),
а также при повторной рвоте и невозможности
введения препарата per
osоправдано
ректальное его введение — в свечах или
в теплом
масле (шиповника, облепиховом и т.д.) в
полуторной возрастной дозе.
Продолжительность
курса антибактериальной
терапии в острой фазе локализованных
ОКИ не должна превышать
5-7 дней.
Показанием для смены
препарата является его клиническая
неэффективность в течение 3-х дней. При
наличии генерализации инфекционного
процесса (сальмонеллезы, иерсиниоз,
кампилобактериоз) терапия продолжается
до стойкой нормализации температуры.
Энтеросорбенты
Препаратом
выбора в
лечении легких
и среднетяжелых форм ОКИ особенно у
детей первого года жизни является
Смекта. При
тяжелом течении ОКИ
оптимальна комбинация данного препарата
с
антибиотиками. Включение Смекты в
комплексную терапию больных с тяжелыми
формами ОКИ и эксикозом II—IIIстепени
позволяет быстрее и эффективнее
компенсировать потери жидкости и
электролитов, нормализовать КЩС,
сократить продолжительность и частоту
внутривенных введений.
Необходимым
условием повышения терапевтической
эффективности энтеросорбентов
является их и назначение как можно в
более ранние сроки болезни. Использование
Смекты с
первых часов
болезни значительно улучшает
исход заболевания, особенно у детей
раннего возраста, может оказывать
«обрывающее» действие на течение ОКИ.
Курс
лечения Смектой составляет обычно 5-7
дней. Препарат применяют
детей с рождения, до года в средней
дозировке по 1 пакетику в день, от 1 года
до 2-х лет: 1-2 пакетика в день, от 2-х лет:
2-3 пакетика в день.
СПЕЦИФИЧЕСКИЕ
БАКТЕРИОФАГИ
Преимущества
бактериофагов по сравнению с антибиотиками:
высокая
чувствительность к ним патогенных
микроорганизмов, в том
числе, полирезистентных к антибиотикам,
которая имеет незначительную
тенденцию к снижению за последние
10-15 лет;в связи с узким
спектром действия — отсутствие угнетения
нормальной микрофлоры, а в ряде случаев
— бифидогенное действие;отсутствие
токсического действия на организм и
угнетения его защитных
систем;
• возможность
сочетания с другими лекарственными
препаратами (за
исключением бактерийных биологических
препаратов).
Показания
для назначения специфических поливалентных
бактериофагов:
• в
сочетании с другими антибактериальными
препаратами — при среднетяжелых формах
ОКИ в острой фазе болезни (после
купирования симптомов интоксикации)
сочетании с патогенетической терапией
— для проведения 2-го курса этиотропной
терапии при недостаточной эффективности
первого курса
(антибиотиков или химиопрепаратов);
при
повторном бактериовыделении — в виде
монотерапии или в сочетании
с иммунопротекторами;для
лечения дисбактериоза кишечника,
сопровождающегося ростом кишечной
палочки с измененными свойствами и
протеев (колипротейный бактериофаг)
или вызванных ассоциацией условнопатогенных
микроорганизмов (интестифаг, пиофаг).
Фаги
назначаются за 1-2 часа до еды курсом 7
дней, который, при необходимости,
можно повторять с перерывом 4-5 дней.
Нельзя сочетать фаготерапию с приемом
биопрепаратов (пробиотиков) -из-за
разных значений рН
кишечной среды, требующихся для их
действия. Основным путем введения
фагов является оральный, но более
эффективна комбинация орального с
ректальным (в клизмах).
Для
лечения амебиаза
используют различные этиотропные
препараты,
которые
подразделяются на следующие группы:
амебоциды
прямого действия —
хиниофон (ятрен), дийодохин,
энтеросептол, мексаформ, интестопан,
осарсол, мономицин
и др.; эффективны при локализации
амеб в просвете
кишки;амебоциды
косвенного действия —
препараты тетрациклиновой
группы; эффективны при локализации
амеб как в просвете
кишки, так и ее стенке. Их назначают
после
острых
клинических проявлений амебиаза в
сочетании с тканевыми
амебоцидами;тканевые
амебоциды —
эметина гидрохлорид, дегидроэметин,
амбильгар; действуют на амеб
преимущественно в стенке
кишки и в печени;тканевые
амебоциды —
хлорохин (делагил, хингамин), резохин;
преимущественно действуют на амеб в
печени и в других
органах, но не в кишечнике;амебоциды
универсального действия
— метронидазол (флагил,
трихопол, клион), тинидазол (фасижин);
эффективны при любых формах амебиаза.
Набор препаратов,
дозировка и длительность лечения
зависят от клинических форм амебиаза.
В. Патогенетическая
и симптоматическая терапия
Патогенетическая
и симптоматическая терапия показаны
во все фазы инфекционного
процесса, она является основным методом
лечения в острой фазе
болезни ОКИ водянистой группы и всех
ОКИ, независимо от этиологии,
— в фазу репарации и реконвалесценции.
1.Пероральная
регидратация (см.
кишечные токсикозы).
Соседние файлы в папке Для студентов
- #
- #
- #
- #
- #
- #
- #
- #
Источник