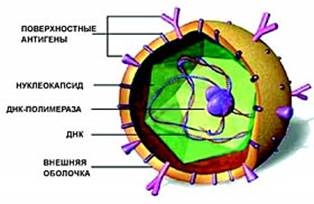
Вирус гепатита в частица дейна
Вирус гепатита В (частица Дейна)
Гепатит – это воспалительное поражение печени, которое также затрагивает множество других органов и систем. В зависимости от причины развития заболевания современная медицинская наука различает несколько типов гепатитов. Гепатит, обозначающийся как тип В, обусловлен воздействием на организм пациента определенного вируса.
Инфицирование вирусом гепатита В – масштабная медицинская проблема планетарного значения. По данным ВОЗ, во всем мире примерно 2 миллиарда людей в то или иное время были заражены им, а около 350 миллионов человек имеют признаки заболевания.
Как передается вирус гепатита В?
Инфекционный агент переходит от человека к человеку при контакте с различными биологическими жидкостями: кровью, слюной, мочой, спермой, влагалищным секретом и т.д. При этом человек может даже не подозревать, что он является носителем этого вируса.
Такие пути передачи заболевания определяют и факторы риска заражения:
любые манипуляции, нарушающие слизистые оболочки и кожные покровы;
оказание стоматологической помощи;
нестерильное оборудование для инъекций или акупунктуры;
пирсинг или нанесение татуировок;
некоторые парикмахерские услуги и т.д.
Большое значение имеет и половой путь передачи вируса гепатита В. Любые микротравмы слизистой оболочки в половых органах могут послужить входными воротами для инфекции. Инфицирование может происходить даже при поцелуях, если на губах или во рту здорового партнера присутствуют язвочки, эрозии, микротрещины и т.д. Очень часто инфицированию гепатитом В подвержены и инъекционные наркоманы.
Еще один путь заражения вирусом гепатита В – так называемый вертикальный, то есть передача инфекционного агента от матери к ребенку во время родов в процессе прохождения плодом родовых путей.
Кроме того, вирус гепатита В распространяется и бытовым путем. Использование общих бритв, лезвий, маникюрных ножниц, банных принадлежностей, зубных щеток – все это несет риск заражения. Даже мельчайшие, незаметные глазу или находящиеся в высушенном виде капли мочи, пота, слюны или крови могут вызвать заболевание у здоровых членов семьи.
Сам вирус чрезвычайно устойчив во внешней среде. Он способен переносить высокие температуры, многократное замораживание и оттаивание, длительное воздействие повышенной кислотности и т.д. При этом его способность передаваться от зараженных людей здоровым (контагиозность) превышает эту способность вируса иммунодефицита человека более чем в 100 раз.
Каковы симптомы гепатита В?
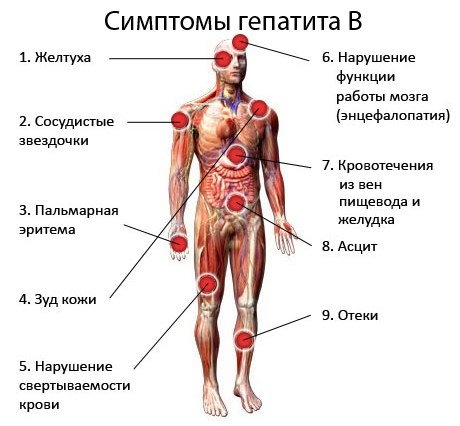
Симптомы гепатита B
От момента заражения вирусом до появления клинических признаков заболевания проходит примерно 12 недель, хотя этот срок может варьировать и до нескольких месяцев.
Манифестация гепатита В в острой форме проявляется в первую очередь желтухой – желтоватым оттенком глазных яблок и кожных покровов. Желтуха обусловлена массовой гибелью клеток печени – гепатоцитов. Содержащиеся в клетках печеночные ферменты попадают в кровь, разносятся ее током по всему телу и вызывают появление характерной окраски кожи.
В некоторых случаях острый гепатит В может протекать и в безжелтушной форме. Пациент жалуется только лишь на общее недомогание и снижение работоспособности.
Исход острого гепатита может быть двоякий:
В благоприятном случае заболевание излечивается само собой, под воздействием иммунной системы организма. Функции печени восстанавливаются примерно через полгода, хотя иногда остаточные явления сохраняются на всю жизнь. Кроме того, у таких пациентов формируется стойкий иммунитет к вирусному гепатиту В.
При неблагоприятном исходе гепатит переходит в хроническую форму.
Хронический гепатит В имеет волнообразное течение с возникновением периодических обострений. Наиболее частыми симптомами при этом являются нарушения оттока желчи.
Кроме того, для длительного заболевания хроническим гепатитом В характерны следующие проявления:
поражения центральной нервной системы с нарушениями сна и повышенной утомляемостью;
воспалительные заболевания суставного аппарата;
постепенная замена гепатоцитов клетками соединительной ткани с прогрессирующим нарушением функций печени;
развитие печеночного цирроза;
развитие первичного рака печени.
Стадии развития болезни
Стадии развития болезни
Шанс хронизации гепатита В зависит от возраста человека, что обусловлено устойчивостью и активностью его иммунной системы. Так, статистически известно, что более 90% взрослых людей после острого гепатита полностью выздоравливают, а вот при заражении этим вирусом новорожденных заболевание переходит в хроническую форму в 95% случаев.
Как диагностируется гепатит В?
Диагностика этой патологии основана на сборе данных об эпидемиологическом окружении пациента, а также на анализе жалоб и клинической картины заболевания. Подтверждение окончательного диагноза происходит при помощи серии лабораторных анализов, дающих информацию о функции печени, о наличии ДНК вируса в организме и др. Все эти обследования в клинике проводятся с использованием самых современных высокочувствительных лабораторных комплексов. А опыт и знания наших врачей станут гарантией установления точного диагноза.
Лечение гепатита В
Терапия заболевания направлена на облегчение состояния больного и улучшение функций иммунной системы. Кроме того, применяются противовирусные препараты. Больным предписывается полный покой с исключением любых физических нагрузок. Также используется диета, исключающая алкоголь, жирную, жареную и острую пищу.
Профилактика гепатита В
Кроме соблюдения техники безопасности при контактах с биологическими жидкостями, широко применяется также вакцинация. Она обеспечивает надежную защиту с первых дней жизни, а кроме того, не допускает и заболевание гепатитом D, поскольку вирус, его вызывающий, не размножается без наличия вируса гепатита В.

Источник
Âèðóñíûé ãåïàòèò Â
Ãåïàòèò  èíôåêöèîííîå çàáîëåâàíèå ÷åëîâåêà, õàðàêòåðèçóþùååñÿ èçáèðàòåëüíûì ïîðàæåíèåì ïå÷åíè âèðóñîì. Ýòà ôîðìà ãåïàòèòà ÿâëÿåòñÿ íàèáîëåå îïàñíîé ïî ñâîèì ïîñëåäñòâèÿì ñðåäè âñåõ èçâåñòíûõ ôîðì âèðóñíûõ ãåïàòèòîâ. Åãî âîçáóäèòåëåì ÿâëÿåòñÿ âèðóñ ãåïàòèòà  (HBV).
Âïåðâûå àíòèãåí âèðóñà ãåïàòèòà  áûë îáíàðóæåí Á. Áëþìáåðãîì â 1964 ã. â ñûâîðîòêå êðîâè àâñòðàëèéñêîãî àáîðèãåíà, à ñàì âîçáóäèòåëü áûë îáíàðóæåí â 1970 ã. Ä. Äåéíîì [è äð.] è ïîëó÷èë íàçâàíèå ÷àñòèö Äåéíà, ïîñêîëüêó íå áûëî ïîëíîé óâåðåííîñòè â òîì, ÷òî ýòî äåéñòâèòåëüíî âèðóñ, à íå åãî êîìïîíåíòû.  ïîñëåäóþùåì âñå ñîìíåíèÿ îòïàëè, òàê êàê â ñîñòàâå ÷àñòèö Äåéíà áûëè îáíàðóæåíû ãåíîìíàÿ ÄÍÊ è âèðóñíàÿ ÄÍÊ-çàâèñèìàÿ ÄÍÊ-ïîëèìåðàçà.  ñîñòàâå âèðèîíà èìåþòñÿ òðè îñíîâíûõ àíòèãåíà, äëÿ êîòîðûõ â 1974 ã. áûëè ââåäåíû ñëåäóþùèå îáîçíà÷åíèÿ:
1. HBsAg ïîâåðõíîñòíûé (superficial), èëè ðàñòâîðèìûé (soluble), èëè àâñòðàëèéñêèé àíòèãåí.
2. HBcAg ñåðäöåâèííûé àíòèãåí (ñor-àíòèãåí).
3. HBeAg àíòèãåí e, ëîêàëèçîâàí â ñåðäöåâèíå âèðèîíà è, â îòëè÷èå îò HBcAg, íå òîëüêî ïðèñóòñòâóåò â ñîñòàâå âèðèîíà, íî è öèðêóëèðóåò â êðîâè â ñâîáîäíîì âèäå èëè â âèäå êîìïëåêñà ñ àíòèòåëîì àíòè-HBeAg. Îí âûäåëÿåòñÿ â êðîâü èç ãåïàòîöèòîâ ïðè àêòèâíîé ðåïëèêàöèè HBV.
Ïîâåðõíîñòíûé àíòèãåí HBsAg ñóùåñòâóåò â âèäå òðåõ ìîðôîëîãè÷åñêè ðàçëè÷íûõ âàðèàíòîâ: 1) ïðåäñòàâëÿåò ñóïåðêàïñèä öåëüíîãî âèðèîíà; 2) â áîëüøîì êîëè÷åñòâå âñòðå÷àåòñÿ â âèäå ÷àñòèö äèàìåòðîì 20 íì, èìåþùèõ ñôåðè÷åñêóþ ôîðìó; 3) â âèäå íèòåé äëèíîé 230 íì. Õèìè÷åñêè îíè èäåíòè÷íû.  ñîñòàâå HBsAg èìååòñÿ îäèí îáùèé àíòèãåí à è äâå ïàðû âçàèìîèñêëþ÷àþùèõ òèïîñïåöèôè÷åñêèõ äåòåðìèíàíòîâ: d/y è w/r, ïîýòîìó ñóùåñòâóþò ÷åòûðå îñíîâíûõ ñóáòèïà HBsAg (è ñîîòâåòñòâåííî HBV): adw, adr, ayw è ayr. Àíòèãåí à îáåñïå÷èâàåò ôîðìèðîâàíèå îáùåãî ïåðåêðåñòíîãî èììóíèòåòà êî âñåì ñóáòèïàì âèðóñà.
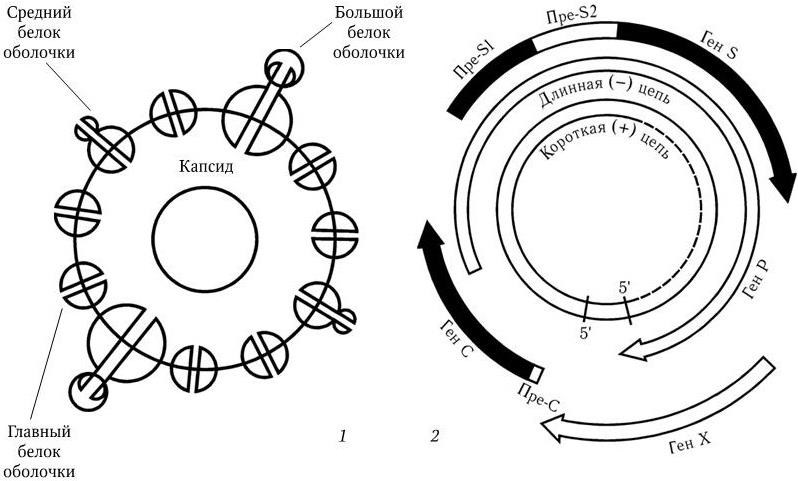
Ñîáñòâåííî âèðèîí ÷àñòèöà Äåéíà èìååò ñôåðè÷åñêóþ ôîðìó è äèàìåòð 42 íì. Ñóïåðêàïñèä âèðèîíà ñîñòîèò èç òðåõ áåëêîâ: ãëàâíîãî (îñíîâíîãî), áîëüøîãî è ñðåäíåãî (ðèñ. 88, 1). Ãåíîì çàêëþ÷åí â êàïñèä è ïðåäñòàâëåí äâóíèòåâîé êîëüöåâèäíîé ÄÍÊ ñ ì. ì. 1,6 ÌÄ. ÄÍÊ ñîñòîèò ïðèáëèçèòåëüíî èç 3200 íóêëåîòèäîâ, îäíàêî åå «ïëþñ» íèòü íà 20 50 % êîðî÷å «ìèíóñ» íèòè. Ñ 5′-êîíöîì äëèííîé íèòè êîâàëåíòíî ñâÿçàí âèðóññïåöèôè÷åñêèé áåëîê. 5′-êîíöû îáåèõ íèòåé êîìïëåìåíòàðíû è îáðàçóþò «ëèïêèå» ïîñëåäîâàòåëüíîñòè äëèíîé â 300 íóêëåîòèäîâ, áëàãîäàðÿ ÷åìó íèòè çàìûêàþòñÿ â êîëüöî. Ñîäåðæàíèå à + Ö â âèðèîííîé ÄÍÊ 48 49 ìîë %.  ñåðäöåâèíå âèðèîíà íàõîäèòñÿ êðîìå ãåíîìíîé ÄÍÊ-âèðóñíàÿ ÄÍÊ-çàâèñèìàÿ ÄÍÊ-ïîëèìåðàçà. «Ìèíóñ» íèòü ÄÍÊ HBV ñîäåðæèò âñåãî ÷åòûðå ãåíà (S, C, P è X), íî îíè îðãàíèçîâàíû î÷åíü êîìïàêòíî (ðèñ. 88, 2). Ãåíû S, C, P, X ñèëüíî ïåðåêðûâàþòñÿ è êîíòðîëèðóþò ñèíòåç ñëåäóþùèõ ïðîäóêòîâ. Ãåí S êîäèðóåò ñèíòåç ãëàâíîãî áåëêà îáîëî÷êè è ñîäåðæèò âñþ èíôîðìàöèþ î ïîâåðõíîñòíîì àíòèãåíå HBsAg. Êðîìå òîãî, îí êîäèðóåò ñèíòåç ñðåäíåãî è áîëüøîãî áåëêîâ îáîëî÷êè. Áåëêè ñîäåðæàò îáùèé ÑÎÎÍ-êîíåö, íî èõ òðàíñëÿöèÿ íà÷èíàåòñÿ ñ òðåõ ðàçëè÷íûõ èíèöèàòîðíûõ êîäîíîâ. Ãåí Ñ êîäèðóåò ñèíòåç êàïñèäíûõ áåëêîâ (HBcAg è HBeAg); õîòÿ ýòè áåëêè êîäèðóþòñÿ îäíèì ãåíîì, ïóòè èõ òðàíñëÿöèè ðàçëè÷íû. Ãåí Ð ñàìûé áîëüøîé. Îí âêëþ÷àåò â ñåáÿ ÷àñòü âñåõ òðåõ äðóãèõ ãåíîâ è êîäèðóåò ôåðìåíòû, íåîáõîäèìûå äëÿ ðåïëèêàöèè âèðóñà.  ÷àñòíîñòè, îí êîäèðóåò îáðàòíóþ òðàíñêðèïòàçó, äîìåí ôåðìåíòà ÐÍÊ-àçû Í, 5′-êîíöåâîé áåëîê «ìèíóñ» öåïè. Ãåí X êîäèðóåò áåëêè, ðåãóëèðóþùèå ýêñïðåññèþ (âûðàæåíèå) âñåõ âèðóñíûõ ãåíîâ, â ÷àñòíîñòè áåëîê ñ ì. ì. 17 êÄ, êîòîðûé ÿâëÿåòñÿ òðàíñàêòèâàòîðîì òðàíñêðèïöèè ãåíîâ.
Áåëêè, îáðàçóþùèå ïîâåðõíîñòíûé àíòèãåí, ñóùåñòâóþò â ãëèêîçèëèðîâàííîé (gp) è íåãëèêîçèëèðîâàííîé ôîðìå. Ãëèêîçèëèðîâàííûìè ÿâëÿþòñÿ gp27, gp33, gp36 è gp42 (öèôðû îáîçíà÷àþò ì. ì. â êÄ). Ñóïåðêàïñèä HBV ñîñòîèò èç ãëàâíîãî, èëè îñíîâíîãî, S-áåëêà (92 %); ñðåäíåãî Ì-áåëêà (4 %) è áîëüøîãî, èëè äëèííîãî, L-áåëêà (1 %).
Ãëàâíûé áåëîê p24/gp27, èëè îñíîâíîé áåëîê (áåëîê S), ÿâëÿåòñÿ îñíîâíûì êîìïîíåíòîì îáîëî÷êè HBV.  îòñóòñòâèå äðóãèõ îáîëî÷å÷íûõ áåëêîâ îí ïîëèìåðèçóåòñÿ è îáðàçóåò ñôåðè÷åñêèå ÷àñòèöû äèàìåòðîì 20 íì, êîòîðûå ñîñòîÿò èç 100 ïîëèïåïòèäíûõ ìîëåêóë.
Ðèñ. 88. Ñòðóêòóðà âèðèîíà HBV (1) è åãî ãåíîìà (2)
Áîëüøîé áåëîê p39/gp42, èëè äëèííûé áåëîê (áåëîê L), ïðèñóòñòâóåò âî âñåõ òðåõ ôîðìàõ HBsAg. Îí èãðàåò âàæíóþ ðîëü â ìîðôîãåíåçå âèðèîíîâ è â âûõîäå èõ èç êëåòêè. L-áåëîê ñîäåðæèò ïîñëåäîâàòåëüíîñòü áåëêà Ì, êîòîðàÿ íà N-êîíöå äîïîëíåíà ïîñëåäîâàòåëüíîñòÿìè èç 108 (ayw) èëè 119 (adw, adr, ayr) àìèíîêèñëîòíûõ îñòàòêîâ, êîäèðóåìûõ ïðå-S1-îáëàñòüþ S-ãåíà.
Ñðåäíèé áåëîê gp33/gp36, èëè áåëîê Ì, òàêæå ïðèñóòñòâóåò âî âñåõ òðåõ ìîðôîëîãè÷åñêèõ ôîðìàõ HBsAg. Áåëîê Ì ñîäåðæèò íà N-êîíöå ó÷àñòîê èç 55 àìèíîêèñëîòíûõ îñòàòêîâ, êîäèðóåìûõ ïðå-S2-îáëàñòüþ S-ãåíà. Ïðåäïîëàãàåòñÿ, ÷òî ýòîò ó÷àñòîê èãðàåò âàæíóþ ðîëü â ðàñïîçíàâàíèè âèðóñîì ãåïàòèòà  êëåòîê ïå÷åíè îãðàíè÷åííîãî êðóãà õîçÿåâ (÷åëîâåê, îáåçüÿíà øèìïàíçå). Ïîñëåäîâàòåëüíîñòè áåëêîâ, êîäèðóåìûõ ïðå-S-îáëàñòÿìè S-ãåíà, îáëàäàþò âûñîêîé èììóíîãåííîñòüþ, à èõ äåòåðìèíàíòû ðàñïîëîæåíû íà ïîâåðõíîñòè âèðèîíà. Ïîýòîìó àíòèòåëà ïðîòèâ ýòèõ àíòèãåíîâ èãðàþò âàæíóþ ðîëü â ôîðìèðîâàíèè èììóíèòåòà ïðîòèâ ãåïàòèòà Â.
Ñèíòåç âèðóñíûõ áåëêîâ æåñòêî êîíòðîëèðóåòñÿ íà óðîâíå òðàíñêðèïöèè è òðàíñëÿöèè. Ïðè òðàíñêðèïöèè âèðóñíîãî ãåíîìà ñèíòåçèðóþòñÿ äâà òèïà ìÐÍÊ: à) ìåíüøàÿ 2100 íóêëåîòèäîâ êîäèðóåò ãëàâíûé è ñðåäíèé áåëêè îáîëî÷êè;
á) áî?ëüøàÿ 3500 íóêëåîòèäîâ, ò. å. äëèííåå ñàìî?é ãåíîìíîé ÄÍÊ; îíà ñîäåðæèò êîíöåâûå ïîâòîðû äëèíîé 100 íóêëåîòèäîâ. Ýòîò âèä ìÐÍÊ êîäèðóåò áåëîê êàïñèäà è ïðîäóêòû ãåíà Ð. Îíà òàêæå ÿâëÿåòñÿ ìàòðèöåé äëÿ ðåïëèêàöèè âèðóñíîé ÄÍÊ.  ñîñòàâå ãåíîìà åñòü ýíõàíñåðû (óñèëèòåëè òðàíñêðèïöèè) ðåãóëÿòîðíûå ýëåìåíòû, êîòîðûå àêòèâèðóþò ýêñïðåññèþ âñåõ âèðóñíûõ ãåíîâ è äåéñòâóþò ïðåèìóùåñòâåííî â êëåòêàõ ïå÷åíè.  ÷àñòíîñòè, ãåí S ýêñïðåññèðóåòñÿ íà î÷åíü âûñîêîì óðîâíå òîëüêî â êëåòêàõ ïå÷åíè è ïîä âëèÿíèåì ñòåðîèäíûõ ãîðìîíîâ. Ýòî îáñòîÿòåëüñòâî è îáúÿñíÿåò, ïî÷åìó õðîíè÷åñêèé ãåïàòèò  è ðàê ïå÷åíè (ãåïàòîìà) íàáëþäàþòñÿ ó ìóæ÷èí ÷àùå, ÷åì ó æåíùèí, ó êîòîðûõ óðîâåíü ñòåðîèäíûõ ãîðìîíîâ íèæå.
Äðóãèå ðåãóëÿòîðíûå ýëåìåíòû âèðóñà ãåïàòèòà  ìîäóëèðóþò (êîíòðîëèðóþò) óðîâíè ñèíòåçà îòäåëüíûõ áåëêîâ. Íàïðèìåð, áîëüøîé áåëîê ñèíòåçèðóåòñÿ ëèøü â ìàëîì êîëè÷åñòâå. Áîëüøå âñåãî åãî íà ïîâåðõíîñòè èíôåêöèîííûõ âèðèîíîâ. À ãëàâíûé áåëîê è, â ìåíüøåé ñòåïåíè, ñðåäíèé áåëîê ñèíòåçèðóþòñÿ â îãðîìíîì êîëè÷åñòâå è ïîêèäàþò êëåòêè â ñîñòàâå ÷àñòèö ïîâåðõíîñòíîãî àíòèãåíà, êîòîðûõ â ñûâîðîòêå êðîâè ñîäåðæèòñÿ âî ìíîãî ðàç áîëüøå, ÷åì çðåëûõ âèðèîíîâ. Êîëè÷åñòâî ÷àñòèö ïîâåðõíîñòíîãî àíòèãåíà ìîæåò ñîñòàâëÿòü 1011 1013 íà 1 ìë êðîâè (íåñêîëüêî ñîòåí ìêã).
Âèðóñ ãåïàòèòà  âûäåëåí â íîâîå ñåìåéñòâî âèðóñîâ Hepadnaviridae, ðîä Orthohepadnavirus. Ñõîäíûå ñ íèì ãåïàäíàâèðóñû îáíàðóæåíû ó ðàçëè÷íûõ æèâîòíûõ (çåìëÿíûõ áåëîê, ñóðêîâ, áóðóíäóêîâ, ïåêèíñêèõ óòîê).
Ðåïðîäóêöèÿ ãåïàäíàâèðóñîâ ïðîèñõîäèò íåñêîëüêî íåîáû÷íûì îáðàçîì.  ÷àñòíîñòè, ðåïëèêàöèÿ ãåíîìíîé ÄÍÊ ïðîèñõîäèò ÷åðåç ïðîìåæóòî÷íîå çâåíî ÐÍÊ, ò. å. ñ ìåõàíèçìîì îáðàòíîé òðàíñêðèïöèè.
Æèçíåííûé öèêë âèðóñà ãåïàòèòà Â.
1. Àäñîðáöèÿ íà êëåòêå.
2. Ïðîíèêíîâåíèå â êëåòêó ñ ïîìîùüþ ìåõàíèçìà ðåöåïòîðîïîñðåäîâàííîãî ýíäîöèòîçà (îêàéìëåííàÿ ÿìêà ? îêàéìëåííûé ïóçûðåê ? ëèçîñîìà ? âûõîä íóêëåîêàïñèäà è ïðîíèêíîâåíèå âèðóñíîãî ãåíîìà â ÿäðî ãåïàòîöèòà).
3. Âíóòðèêëåòî÷íîå ðàçìíîæåíèå.
 õîäå ïðîíèêíîâåíèÿ â êëåòêó ïðîèñõîäèò óäëèíåíèå (äîñòðàèâàíèå) êîðîòêîé («ïëþñ») öåïè ÄÍÊ.  ÿäðå êëåòî÷íàÿ ÄÍÊ-çàâèñèìàÿ ÐÍÊ-ïîëèìåðàçà ñèíòåçèðóåò ÐÍÊ ðàçìåðîì 3500 íóêëåîòèäîâ (ïðåãåíîì) è ìÐÍÊ, ìåíüøèå ïî ðàçìåðàì, äëÿ ñèíòåçà âèðóñíûõ áåëêîâ. Çàòåì ïðåãåíîì è âèðóñíàÿ ÄÍÊ-ïîëèìåðàçà óïàêîâûâàþòñÿ âî âíîâü ñèíòåçèðîâàííûé êàïñèä, êîòîðûé ïåðåíîñèòñÿ â öèòîïëàçìó. Çäåñü è ïðîèñõîäèò îáðàòíàÿ òðàíñêðèïöèÿ ïðåãåíîìà. Íà íåì ñèíòåçèðóåòñÿ íîâàÿ «ìèíóñ» íèòü ÄÍÊ. Ïîñëå çàâåðøåíèÿ ñèíòåçà «ìèíóñ» íèòè ÄÍÊ ïðåãåíîìíàÿ ÐÍÊ ðàçðóøàåòñÿ. Âèðèîííàÿ ÄÍÊ-ïîëèìåðàçà íà «ìèíóñ» öåïè ñèíòåçèðóåò «ïëþñ» öåïü. Âèðóñíàÿ ÄÍÊ, òåïåðü óæå äâóõöåïî÷å÷íàÿ, ìîæåò ñóùåñòâîâàòü â êëåòêå äîâîëüíî äîëãî è âîçâðàùàòüñÿ â ÿäðî äëÿ ñëåäóþùåãî öèêëà ðåïëèêàöèè. Åñëè íîâàÿ âèðóñíàÿ ÷àñòèöà íå ïîäâåðãàåòñÿ äàëüíåéøåé ðåïëèêàöèè, òî ñôîðìèðîâàâøèéñÿ íóêëåîêàïñèä, ïðîõîäÿ ÷åðåç ìåìáðàíó êëåòêè, ïîêðûâàåòñÿ ñóïåðêàïñèäîì, îòïî÷êîâûâàåòñÿ îò êëåòêè, è â íåì íåìåäëåííî ïðåêðàùàåòñÿ óäëèíåíèå êîðîòêîé «ïëþñ» öåïè ÄÍÊ. Âîò ïî÷åìó äëèíà ýòîé íèòè âàðüèðóåò. Ïðè òèïè÷íîé îñòðîé ôîðìå ãåïàòèòà  â êðîâè ïîñëåäîâàòåëüíî ïîÿâëÿþòñÿ ñëåäóþùèå ñåðîëîãè÷åñêèå ìàðêåðû: HBsAg, HBeAg è àíòèòåëà (IgM, IgG): àíòè-HBcAg, àíòè-HBeAg è àíòè-HBsAg.
 ñîñòàâå âèðóñà ãåïàòèòà  íåò îíêîãåíà, îäíàêî óñòàíîâëåíî, ÷òî, âíåäðÿÿñü â êëåòî÷íóþ õðîìîñîìó (â ðàçíûå åå ó÷àñòêè), âèðóñíàÿ ÄÍÊ ìîæåò èíäóöèðîâàòü â íèõ ðàçëè÷íûå ãåíåòè÷åñêèå ïåðåñòðîéêè äåëåöèè, òðàíñëîêàöèè, àìïëèôèêàöèè, êîòîðûå è ìîãóò ñòàòü ïðè÷èíîé ðàçâèòèÿ ðàêà ïå÷åíè îäíîãî èç ñàìûõ òÿæêèõ ïîñëåäñòâèé âèðóñíîãî ãåïàòèòà Â.
Ðåçèñòåíòíîñòü. Âèðóñ ãåïàòèòà  îáëàäàåò âûñîêîé óñòîé÷èâîñòüþ. Ïðè êîìíàòíîé òåìïåðàòóðå ñîõðàíÿåò æèçíåñïîñîáíîñòü â òå÷åíèå 3 ìåñ., â çàìîðîæåííîì ñîñòîÿíèè íåñêîëüêî ëåò. Âèðóñ ïîëíîñòüþ èíàêòèâèðóåòñÿ ïðè àâòîêëàâèðîâàíèè (120 °C), ïðè êèïÿ÷åíèè â òå÷åíèå 30 ìèí, ñóõèì æàðîì ïðè òåìïåðàòóðå 180 °C â òå÷åíèå 60 ìèí, ïðè 60 °C â òå÷åíèå 10 ÷. Óñòîé÷èâ â êèñëîé ñðåäå, íî ðàçðóøàåòñÿ â ùåëî÷íîé. Âèðóñ ïîãèáàåò ïðè îáðàáîòêå Í2Î2, õëîðàìèíîì, ôîðìàëèíîì, ôåíîëîì è ïðè ÓÔ-îáëó÷åíèè.
Ýïèäåìèîëîãèÿ. Èñòî÷íèêîì çàðàæåíèÿ âèðóñîì ãåïàòèòà  ÿâëÿåòñÿ òîëüêî ÷åëîâåê. Âîïðåêè ïðîøëûì ïðåäñòàâëåíèÿì î òîì, ÷òî çàðàæåíèå âèðóñîì ãåïàòèòà Â
ïðîèñõîäèò èñêëþ÷èòåëüíî ïàðåíòåðàëüíûì ïóòåì, òåïåðü äîêàçàíî, ÷òî îí îáíàðóæèâàåòñÿ â ðàçëè÷íûõ ñåêðåòàõ è ýêñêðåòàõ: â ñëþíå, íîñîãëîòî÷íûõ âûäåëåíèÿõ, èñïðàæíåíèÿõ, ñëåçíîé æèäêîñòè, â ñïåðìå, ìåíñòðóàëüíîé êðîâè è ïð. Òàêèì îáðàçîì, çàðàæåíèå ïðîèñõîäèò íå òîëüêî ïàðåíòåðàëüíûì ïóòåì, íî è ïîëîâûì, è âåðòèêàëüíûì (îò ìàòåðè ïëîäó), ò. å. ïðàêòè÷åñêè çàðàæåíèå âèðóñîì ãåïàòèòà  âîçìîæíî ðàçíûìè ñïîñîáàìè.
Îò ãåïàòèòà B â ìèðå ïîãèáëî ñòîëüêî æå ëþäåé, ñêîëüêî çà âñå ãîäû Âòîðîé ìèðîâîé âîéíû. ×èñëî íîñèòåëåé HBV, ïî äàííûì ÂÎÇ, ñîñòàâëÿåò îò 0,1 äî 20 % íàñåëåíèÿ ðàçíûõ ñòðàí èëè ðåãèîíîâ.
Ïàòîãåíåç è êëèíèêà. Âèðóñ ãåìàòîãåííûì ïóòåì çàíîñèòñÿ íåïîñðåäñòâåííî â ïå÷åíü.  ïàòîãåíåçå ãåïàòèòà âàæíóþ ðîëü èãðàþò àóòîèììóííûå ãóìîðàëüíûå è êëåòî÷íûå ðåàêöèè. Ïðåäïîëàãàåòñÿ, ÷òî ïîðàæåíèå ãåïàòîöèòîâ ñâÿçàíî íå ñòîëüêî ñ íåïîñðåäñòâåííûì äåéñòâèåì ñàìîãî âèðóñà, ñêîëüêî ñ èììóíîëîãè÷åñêèìè ðåàêöèÿìè õîçÿèíà, âîçíèêàþùèìè â ñâÿçè ñ ìîäèôèêàöèåé êëåòî÷íîé ìåìáðàíû âèðóñíûìè áåëêàìè, êîòîðûå èíäóöèðóþò ïîÿâëåíèå àóòîàíòèòåë ê êëåòêàì ïå÷åíè. Ïîýòîìó ðàçâèâàþùèéñÿ õðîíè÷åñêèé ãåïàòèò è öèððîç ïå÷åíè ìîæíî ðàññìàòðèâàòü êàê àóòîèììóííîå çàáîëåâàíèå.
Êëåòî÷íûå àóòîèììóííûå ðåàêöèè ê âèðóñíûì áåëêàì, ñîäåðæàùèìñÿ â ìåìáðàíå ãåïàòîöèòîâ, îïîñðåäóþòñÿ Ò-öèòîòîêñè÷åñêèìè ëèìôîöèòàìè è äðóãèìè êèëëåðíûìè êëåòêàìè ïå÷åíè. Ïîýòîìó îñòðóþ äèñòðîôèþ ïå÷åíè ìîæíî ðàññìàòðèâàòü êàê ðåàêöèþ îòòîðæåíèÿ ñâîåîáðàçíîãî ãåòåðîòðàíñïëàíòàòà.
Èíêóáàöèîííûé ïåðèîä äëèòñÿ îò 45 äî 180 äíåé, â ñðåäíåì ñîñòàâëÿåò 60 90 äíåé. Êëèíè÷åñêîå òå÷åíèå ãåïàòèòà  õàðàêòåðèçóåòñÿ áîëüøèì ðàçíîîáðàçèåì;
áîëåçíü ìîæåò ïðîòåêàòü: â ëàòåíòíîé ôîðìå, âûÿâëÿåìîé ëèøü ëàáîðàòîðíûìè ìåòîäàìè, â òèïè÷íîé æåëòóøíîé ôîðìå è â çëîêà÷åñòâåííîé ôîðìå, çàêàí÷èâàþùåéñÿ ëåòàëüíî. Ïðîäîëæèòåëüíîñòü ïðåäæåëòóøíîé ñòàäèè ñîñòàâëÿåò îò îäíîãî äíÿ äî íåñêîëüêèõ íåäåëü. Æåëòóøíûé ïåðèîä, êàê ïðàâèëî, äëèòåëüíûé è õàðàêòåðèçóåòñÿ õîðîøî âûðàæåííûìè ñèìïòîìàìè (æåëòóõà, ãèïåðáèëèðóáèíåìèÿ, ïîòåìíåíèå ìî÷è, æåëòóøíîñòü ñêëåð). Çàòÿæíàÿ ôîðìà íàáëþäàåòñÿ ó 15 20 % áîëüíûõ, à ó 90 % èç íèõ ðàçâèâàåòñÿ õðîíè÷åñêèé ãåïàòèò Â. Ó áîëüíûõ ñ çàòÿæíîé ôîðìîé íåðåäêî íàáëþäàþòñÿ àóòîèììóííûå ïðîöåññû, ñîïðîâîæäàþùèåñÿ ïîâûøåííûì ñîäåðæàíèåì ïðîòèâîïå÷åíî÷íûõ àíòèòåë, êîòîðûå âûÿâëÿþòñÿ ñ ïîìîùüþ èììóíîñîðáåíòíîãî àíàëèçà (ÈÔÌ). Ó äåòåé ãåïàòèò  ïðîòåêàåò â áîëåå ëåãêîé ôîðìå è ÷àñòî áåç ðàçâèòèÿ æåëòóõè, ó äåòåé ìëàäøåãî âîçðàñòà ïðåèìóùåñòâåííî áåññèìïòîìíî.
Ïîñòèíôåêöèîííûé èììóíèòåò (ãóìîðàëüíûé è êëåòî÷íûé) äëèòåëüíûé, ïîæèçíåííûé, îáóñëîâëåí âèðóñíåéòðàëèçóþùèìè àíòèòåëàìè (àíòè-HBsAg) ïðè îòñóòñòâèè â êðîâè ïîâåðõíîñòíîãî àíòèãåíà. Íåðåäêî íàáëþäàåòñÿ ñêðûòàÿ èììóíèçàöèÿ âñëåäñòâèå ïîâòîðíîãî êîíòàêòà ñ HBV, êîòîðàÿ ÿâëÿåòñÿ ïðè÷èíîé øèðîêîãî ðàñïðîñòðàíåíèÿ èììóíèòåòà ê âèðóñó ñðåäè íàñåëåíèÿ. Îáû÷íî áîëüíûå ñ îñòðîé ôîðìîé ãåïàòèòà  âûçäîðàâëèâàþò ïîëíîñòüþ ïî ìåðå íàêîïëåíèÿ àíòèòåë ê íåìó. Îäíàêî â íåêîòîðûõ ñëó÷àÿõ, íåñìîòðÿ íà âûñîêèé óðîâåíü âèðóñíîãî àíòèãåíà â êðîâè (îáñòîÿòåëüñòâî, îáúÿñíÿþùåå, ïî÷åìó ïàðåíòåðàëüíîå çàðàæåíèå ïðîèñõîäèò íàèáîëåå ÷àñòî), àíòèòåëà ê íåìó íå âûðàáàòûâàþòñÿ. Âèðóñ ñîõðàíÿåòñÿ â ïå÷åíè, è ÷åëîâåê íà äîëãîå âðåìÿ, èíîãäà ïîæèçíåííî, ñòàíîâèòñÿ õðîíè÷åñêèì íîñèòåëåì. Ýòî îáñòîÿòåëüñòâî ñâÿçàíî, î÷åâèäíî, ñî ñëàáûì èììóííûì îòâåòîì. Îäíèì èç íàèáîëåå ÷àñòûõ èñõîäîâ õðîíè÷åñêîãî ãåïàòèòà  ÿâëÿåòñÿ öèððîç ïå÷åíè è ðàê ïå÷åíè, êîòîðûé ðàçâèâàåòñÿ ïî èñòå÷åíèè ëàòåíòíîãî ïåðèîäà ïðîäîëæèòåëüíîñòüþ äî 30 50 ëåò.
Ìåòîäû äèàãíîñòèêè ãåïàòèòà Â.  íàñòîÿùåå âðåìÿ îñíîâíûì ìåòîäîì äèàãíîñòèêè ãåïàòèòà  ÿâëÿåòñÿ èñïîëüçîâàíèå ðåàêöèè îáðàòíîé ïàññèâíîé ãåìàããëþòèíàöèè (ÐÎÏÃÀ) äëÿ îáíàðóæåíèÿ âèðóñà èëè åãî ïîâåðõíîñòíîãî àíòèãåíà HBsAg. Êàê óæå îòìå÷àëîñü, â êðîâè ïîâåðõíîñòíîãî àíòèãåíà ñîäåðæèòñÿ âî ìíîãî ðàç áîëüøå, ÷åì ñàìîãî âèðóñà (â 100 1000 ðàç). Äëÿ ðåàêöèè ÐÎÏÃÀ èñïîëüçóþò ñåíñèáèëèçèðîâàííûå àíòèòåëàìè ïðîòèâ âèðóñà ãåïàòèòà  ýðèòðîöèòû. Ïðè íàëè÷èè àíòèãåíà â êðîâè ïðîèñõîäèò ðåàêöèÿ ãåìàããëþòèíàöèè. ÐÎÏÃÀ ïðîñòà, óäîáíà, î÷åíü ñïåöèôè÷íà. Äëÿ îáíàðóæåíèÿ àíòèòåë ê âèðóñíîìó àíòèãåíó HBsAg èñïîëüçóþò ðàçëè÷íûå èììóíîëîãè÷åñêèå ìåòîäû (ÐÑÊ, ÐÏÃÀ, ÈÔÌ, ÐÈÌ è äð.). Êðîìå òîãî, äëÿ îáíàðóæåíèÿ HBV è åãî àíòèãåíîâ èñïîëüçóþò âàðèàíòû ÏÖÐ.
Äëÿ îáíàðóæåíèÿ â ñûâîðîòêå áîëüíîãî àíòèòåë ê âèðóñíîìó àíòèãåíó (HBsAg) ìîãóò áûòü èñïîëüçîâàíû ðàçëè÷íûå èììóíîëîãè÷åñêèå ìåòîäû (ÐÑÊ, ÐÏÃÀ, ðåàêöèÿ ïðåöèïèòàöèè, ÈÔÌ, ÐÈÌ è äð.).
Ñïåöèôè÷åñêàÿ ïðîôèëàêòèêà. Ïðèíèìàÿ âî âíèìàíèå âûñîêèé óðîâåíü çàáîëåâàåìîñòè ãåïàòèòîì Â, à òàêæå, ÷òî â ìèðå î÷åíü ìíîãî íîñèòåëåé HBV, ïî ðåêîìåíäàöèè ÂÎÇ ïðèâèâêè ïðîòèâ ãåïàòèòà  ÿâëÿþòñÿ îáÿçàòåëüíûìè è äîëæíû ïðîâîäèòüñÿ íà ïåðâîì ãîäó æèçíè. Äëÿ âàêöèíàöèè ïðåäëîæåíî äâà òèïà âàêöèí. Äëÿ ïðèãîòîâëåíèÿ îäíîé èç íèõ â êà÷åñòâå ñûðüÿ èñïîëüçóþò ïëàçìó âèðóñîíîñèòåëåé, ïîñêîëüêó â íåé âèðóñíûé àíòèãåí ñîäåðæèòñÿ â êîëè÷åñòâàõ, äîñòàòî÷íûõ äëÿ ïðèãîòîâëåíèÿ âàêöèíû. Ãëàâíîå óñëîâèå äëÿ ïðèãîòîâëåíèÿ ýòîãî òèïà âàêöèí èõ ïîëíàÿ áåçîïàñíîñòü, ò. å. ïîëíàÿ èíàêòèâàöèÿ âèðóñà, ÷òî è ïðåäóñìàòðèâàåòñÿ òåõíîëîãèåé ïðèãîòîâëåíèÿ âàêöèíû. Äëÿ èçãîòîâëåíèÿ âàêöèíû äðóãîãî òèïà ïðèìåíÿþò ìåòîäû ãåííîé èíæåíåðèè, â ÷àñòíîñòè, äëÿ ïîëó÷åíèÿ àíòèãåííîãî ìàòåðèàëà èñïîëüçóþò ðåêîìáèíàíòíûé êëîí äðîææåé, âûðàáàòûâàþùèõ ïîâåðõíîñòíûé àíòèãåí âèðóñà ãåïàòèòà Â. Î äèâàêöèíå ïðîòèâ ãåïàòèòîâ A è B ñì. ñ. 6.
Îáå âàêöèíû îáëàäàþò âûñîêîé ýôôåêòèâíîñòüþ (çàùèùàþò 95 % ïðèâèòûõ). Ïðîäîëæèòåëüíîñòü ïîñòâàêöèíàëüíîãî èììóíèòåòà íå ìåíåå 5 6 ëåò. Â Ðîññèè ñîçäàíû âàêöèíû êàê äëÿ âçðîñëûõ ëþäåé, òàê è äëÿ íîâîðîæäåííûõ è äåòåé ðàííåãî âîçðàñòà íàèáîëåå âàæíûé êîìïîíåíò áîðüáû ñ ãåïàòèòîì Â â ãëîáàëüíîì ïëàíå. Ïîëíûé êóðñ ïðèâèâêè ñîñòîèò èç òðåõ èíúåêöèé:
I äîçà ñðàçó ïîñëå ðîæäåíèÿ; II äîçà ÷åðåç 1 2 ìåñ.; III äîçà äî êîíöà 1-ãî ãîäà æèçíè.
Ýòè ïðèâèâêè âêëþ÷åíû â ðàñøèðåííóþ ïðîãðàììó èììóíèçàöèè ÂÎÇ è ñîâìåùàþòñÿ ñ êàëåíäàðåì åå ïðîâåäåíèÿ (ïî ðåêîìåíäàöèè ÂÎÇ, íà 1-ì ãîäó æèçíè ïðîâîäÿò ïðèâèâêè ïðîòèâ òóáåðêóëåçà, ïîëèîìèåëèòà, ãåïàòèòà Â, êîðè, ñòîëáíÿêà, äèôòåðèè, êîêëþøà).
Ãàììà-ãëîáóëèí, ñîäåðæàùèé àíòèòåëà ïðîòèâ HBV, ïðèìåíÿþò äëÿ ýêñòðåííîé ïàññèâíîé èììóíîïðîôèëàêòèêè ëèöàì, èìåâøèì êîíòàêò ñ áîëüíûì ãåïàòèòîì Â. Äëÿ ëå÷åíèÿ ãåïàòèòà B (îñòðîé è õðîíè÷åñêîé ôîðì) èñïîëüçóþò èíòåðôåðîí è àìèêñèí (äëÿ èíäóêöèè åãî ýíäîãåííîãî ñèíòåçà). Ïðè ëå÷åíèè õðîíè÷åñêîãî ãåïàòèòà B ýôôåêòèâåí íîâûé ïðåïàðàò ëàìèâóäèí (ñèíòåòè÷åñêèé íóêëåîçèä).
Источник

