Влияние гепатита на щитовидную железу
Заболевания печени, например, гепатит С, негативно влияет на щитовидную железу. Гепатиты повышают вероятность возникновения аутоиммунных заболеваний и других патологий, в свою очередь, изменения щитовидки влияют на деятельность печени. Щитовидная железа гормональный орган, регулирующий работу всего организма на клеточном уровне.
Правильный обмен веществ и работа нервной системы, зависят от состояния железы.
Почему печень и щитовидка взаимосвязаны?
Свою миссию щитовидка выполняет посредством влияния тиреоидных гормонов, которые:
- стимулируют тканевое дыхание;
- управляют синтезом белков, скоростью поглощения кислорода;
- снабжают клетки сахарами и аминокислотами.
 Сбои в работе щитовидной железы влияют на функционирование печени.
Сбои в работе щитовидной железы влияют на функционирование печени.
Гормоны, выполнив свои функции, инактивируются в печени и других органах. Печень корректирует количество тиреоидных гормонов в крови. Неактивные гормоны скапливаются в желчи, а далее в кишечник и выходят наружу или часть гормонов вновь всасывается в кровь. Если нарушена метаболическая или антитоксическая функция, тиреоидные гормоны не разрушаются. Следовательно, они концентрируются в крови и появляются симптомы тиреотоксикоза и гипертиреоза. При гипотиреозе развивается дефицит энергии, нарушается синтез веществ. Гормоны, которые усиленно вырабатывает щитовидная железа, активно всасываются в ткани, печень увеличивается как при гепатите. Состояние щитовидки напрямую зависит от состояния органов и систем организма.
Вернуться к оглавлению
Как железа влияет на печень?
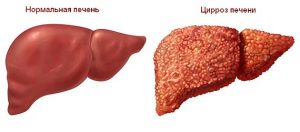 У больных циррозом печени наблюдают увеличение щитовидной железы.
У больных циррозом печени наблюдают увеличение щитовидной железы.
На фоне патологических изменений в щитовидной железе, происходят функциональные и структурные нарушения в печени. Печеночная проба показывает увеличение уровня некоторых ферментов и концентрации органических веществ, нарушается обмен белка. Увеличение печеночных ферментов бывает связано с лечением, направленным на устранение конкретной болезни. Изменения в функциях железы провоцируют развитие гепатомегалии (увеличение размеров печени), дискинезии (нарушение моторной функции) желчевыводящих путей, холестатической желтухи, вызванной отсутствием доступа желчи в кишечник, желчнокаменной болезни. Патологии могут развиться через некоторое время после старта терапии антитиреоидными лекарствами. У 15—76% больных токсическим зобом нарушено функционирование печени. Причины — венозный застой, снижение синтеза желчи. Цирроз тоже влияет на щитовидку и способствует ее увеличению.
Вернуться к оглавлению
Проблемы со щитовидкой на фоне гепатитов
Заболеваниями щитовидки страдает 2—3% населения, при гепатите формы С — 5—20%.
Нарушения работы железы практически не выражены, но могут проходить в тяжелых формах:
- Гипотиреоз слабая работа щитовидки. Симптоматика:
- инертное поведение;
- ломкость волос;
- усталость;
- сухость кожи.
- Гипертиреоз избыточная активность железы. Симптоматика:
- возбудимость;
- нервная дрожь;
- повышенное давление;
- потливость, жар;
- тремор.
 Медикаментозная терапия при лечении гепатитов нарушает работу щитовидной железы.
Медикаментозная терапия при лечении гепатитов нарушает работу щитовидной железы.
Корме этого, к повреждениям щитовидной железы приводит противовирусная терапия, которую назначают при хронических вирусных гепатитах. Чаще всего, когда диагностируется гепатит В или С, обнаруживается аутоиммунный тиреоидит щитовидки. Эта форма распространена среди молодых женщин и связана с внепеченочными проявлениями. Если патология щитовидки проявляется во время лечения, проводится корректировка терапии, назначаются дополнительные медпрепараты или варьируют дозировку. По статистике, у 1/3 пациентов с гепатитом, получающих в терапии а-интерфероны, проявляются нарушения функционирования щитовидной железы. Среди повреждений щитовидки на фоне применения а-интерферона называют:
- аутоиммунный тиреоидит;
- диффузный токсический зоб;
- деструктивный тиреоидит.
Традиционная медицина признает, что полностью вылечить щитовидную железу и восстановить ее функции невозможно. Лечение в основном направлено на поддержку стабильного гормонального фона и купирование развития болезни, которая вызвала изменения. В лечении щитовидной железы, важным является восстановление печени и детоксикация всего организма, это важная часть терапии, без которой восстановить функции железы невозможно.
Источник
Существует связь между инфекционным гепатитом и заболеванием щитовидной железы. Причина этой связи не совсем ясна, но исследования показывают, что у вас может быть слегка повышенный риск развития нарушенной функции гормонов щитовидной железы или рака щитовидной железы, если у вас гепатит. Хотя существует много видов гепатита, в том числе алкогольный гепатит, воспалительное заболевание печени и несколько разновидностей инфекционного гепатита, именно хроническая инфекция гепатита С наиболее последовательно связана с заболеваниями щитовидной железы.
Гепатит С и уровень гормонов щитовидной железы
Гепатит может влиять на уровень гормонов щитовидной железы. Хронический гепатит С связан с гипотиреозом, который является недостаточной функцией щитовидной железы. Это не было связано с гипертиреозом, который является сверхактивной функцией щитовидной железы.
Обзор гепатита С
Антитела щитовидной железы
Развитие гипотиреоза при хроническом гепатите С, по-видимому, по меньшей мере частично вызвано антителами против щитовидной железы. Антитела — это белки, которые обычно помогают организму бороться с инфекцией. Иногда, по неизвестным причинам, человек может производить антитела, которые обращаются против собственного тела, создавая аутоиммунную реакцию. Эти антитела против щитовидной железы предотвращают выработку щитовидной железой нужного уровня гормонов щитовидной железы, что приводит к гипотиреозу.
Антителоидные аутоантитела являются одним из объяснений дисфункции щитовидной железы при гепатите, но эксперты считают, что есть и другие. Общая причина связи между этими двумя условиями не полностью понятна.
Интересно, что функция щитовидной железы обычно не улучшается после медикаментозного лечения гепатита С. Но после пересадки печени функция щитовидной железы может улучшаться, а антитела против щитовидной железы могут уменьшаться.
Как понять функциональные тесты щитовидной железы и нормальные диапазоны
Гепатит С и рак щитовидной железы
Из-за своего воздействия на печень гепатит С существенно увеличивает риск рака печени (печени). Гепатит С также связан с увеличением некоторых других видов рака, включая лимфому, рак поджелудочной железы и рак щитовидной железы.
Ваша печень играет роль в производстве белков, необходимых для поддержания адекватной функции вашей иммунной системы. Большинство людей знают, что иммунная система борется с инфекциями, но также помогает защитить от рака. Считается, что влияние гепатита С на иммунную систему играет роль в повышенном риске рака щитовидной железы при гепатите С.
Тем не менее, неизвестно, почему гепатит С, а не другие виды гепатита, которые также влияют на печень, вызывает этот эффект. Также неизвестно, почему гепатит С повышает риск развития некоторых видов рака, но не других.
Осложнения гепатита С
Интерфероновая терапия и заболевания щитовидной железы
Терапия пегилированным интерфероном и рибавирином (PegIFN-α / RBV) представляет собой тип иммунологического лечения, используемого при инфекции гепатита С. Это уменьшает вирусную нагрузку, которая представляет собой количество вируса в организме, и уменьшает многие симптомы и последствия гепатита.
Считается, что это лечение вызывает гипотиреоз у одних людей и гипертиреоз у других. В то время как связь между PegIFN-альфа / рибавирин и заболеванием щитовидной железы была отмечена в течение многих лет, она остается несколько спорной.
Симптомы щитовидной железы и изменения гормона щитовидной железы, как правило, не улучшаются, если лечение прекращено. Тем не менее, хотя заболевание щитовидной железы является отмеченным побочным эффектом лечения PegIFN-α / RBV, повышенный риск заболеваний щитовидной железы и рака щитовидной железы был отмечен среди людей с гепатитом C до лечения PegIFN-α / RBV.
Как лечится гепатит С
Слово от DipHealth
Если у вас хронический гепатит С, ваша основная проблема, безусловно, связана с вашей функцией печени. Существуют и другие последствия инфекции гепатита С, которые описываются как внепеченочные проявления заболевания. Заболевание щитовидной железы является одной из проблем хронической инфекции гепатита С, и часто рекомендуется проводить периодические тесты функции щитовидной железы, чтобы при необходимости можно было диагностировать и лечить симптомы заболевания щитовидной железы.
- Поделиться
- кувырок
- Эл. адрес
- Текст
Была ли эта страница полезной? Спасибо за ваш отзыв! Какие у вас проблемы? Источники статьи
Kozielewicz D, Wietlicka-Piszcz M, Halota W. Отдаленные результаты дисфункции щитовидной железы у пациентов с хроническим гепатитом C, получавших пегилированный интерферон альфа и рибавирин. Przegl Epidemiol. 2017; 71 (4): 555-569.
Penteado KR, Coelho JC, Parolin MB, Matias JE, Freitas AC. Влияние терминальной стадии заболевания печени и трансплантации печени на гормоны щитовидной железы. Арк Гастроэнтерол. Апрель-июнь 2015 года; 52 (2): 124-8. doi: 10.1590 / S0004-28032015000200009.
Shen Y, Wang XL, Xie JP, Shao JG, Lu YH, Zhang S, Qin G. Нарушение щитовидной железы у пациентов с хронической инфекцией гепатита C: систематический обзор и метаанализ. J Gastrointestin Liver Dis. 2016 июнь; 25 (2): 227-34. doi: 10.15403 / jgld.2014.1121.252.chc.
Wang P, Jing Z, Liu C et al. Инфекция вирусом гепатита С и риск рака щитовидной железы: систематический обзор и метаанализ. Arab J Gastroenterol. 2017 март; 18 (1): 1-5. doi: 10.1016 / j.ajg.2017.01.003. Epub 2017 фев 20.
Источник
Болезни печени, в том числе гепатит С, влияют на состояние щитовидной железы. На фоне заражения вирусом развивается гипо- или гипертиреоз, что означает недостаточную или, наоборот, избыточную работу железы. Нарушения функциональности щитовидки мало выражены, хотя и проходят в тяжелой форме, вызывая неприятную симптоматику.

Связь вируса и щитовидной железы
Если человек болен гепатитом, то автоматически повышается риск развития аутоиммунных заболеваний, а также других патологий, среди которых нарушение функции щитовидки. Важно отметить, что эти изменения негативно сказываются на работе печени. Дело в том, что здоровая железа регулирует уровень гормонов в организме, а также контролирует следующие функции:
- работу ЦНС;
- метаболизм;
- синтез белков;
- скорость насыщения клеток кислородом.
Вернуться к оглавлению
Как щитовидка влияет на работу печени?
При сбое в работе щитовидной железы случаются нарушения функции и структуры печени. Сюда относится увеличение уровня ферментов, органических веществ, нарушенный обмен белка. Отмечается увеличение размера печени, нарушается моторная деятельность органа. Подобные изменения вызывают симптоматику:
- боли в правом подреберье;
- нездоровый цвет лица;
- тошноту;
- неприятный запах изо рта;
- повышенную утомляемость, усталость.
У пациентов с циррозом в большинстве случаев наблюдается увеличение щитовидной железы. Йод, поступивший в организм, пройдя через щитовидку, попадает в печень, превращаясь в тиреоидные гормоны, где уже происходит их редукция. Так, щитовидная железа поставляет гормоны, которые существенно отражаются на работе печеночного гомеостаза. Липопротеины низкой плотности повышаются за счет тиреоидных гормонов.
Вернуться к оглавлению
Болезни щитовидки от печени
 Противирусные препараты приводят к некоторым осложнениям.
Противирусные препараты приводят к некоторым осложнениям.
Пациентам, страдающим гепатитом, назначается противовирусная терапия, содержащая а-интерферон, который вызывает сбои в щитовидной железе. При неполадках в работе одного из главных очистительных органов человеческого организма, возникают следующие заболевания щитовидки:
- гипотириоз;
- гипертириоз;
- аутоиммунный тиреоидит;
- диффузный зоб;
- деструктивный тиреоидит.
Вернуться к оглавлению
Что делать?
Для поддержания здоровья больным, страдающим гепатитом С, рекомендуется придерживаться таких правил:
- Избавиться от вредных привычек.
- Во время лечения токсичными для печени медикаментами обязательно принимать препараты-гепатопротекторы.
- Избегать стрессов, эмоциональных перегрузок.
- Правильно питаться: не употреблять в пищу слишком жирные, тяжелые для метаболизма печени продукты. Добавить в рацион отвары и компоненты, полезные для щитовидки.
Официально не существует лекарств, которые помогают полностью вылечить щитовидную железу. Медикаментозное лечение назначается для поддержания гормонального здоровья, препараты помогут замедлить разрушительное действие на организм.
При лечении щитовидной железы, важно уделить особое внимание восстановлению защитных функций печени, при имеющемся вирусе гепатита С. Потому следует принимать курсами необходимые лекарства, строго под контролем врача, больше бывать на свежем воздухе, соблюдать диету. Если возникают изменения в работе эндокринной системы, которые имеют свои ярко выраженные симптомы (повышенная потливость, гормональные нарушения, быстрая утомляемость, ощущение «комка в горле», проблемы с репродуктивной системой), нужно немедленно обращаться к доктору.
Источник
Фундаментальная роль печени в метаболических процессах и ее тесная связь с органами эндокринной системы обусловливают ее поражение при патологии щитовидной железы. Поражение печени при гипертиреозе в большинстве случаев ограничивается бессимптомным изменением лабораторных показателей и гораздо реже приобретает клиническое воплощение. Частота биохимических отклонений у пациентов с впервые диагностированным гипертиреозом достигает 45—90% [1], и уточнение тиреоидного статуса признается оправданным при повышении печеночных ферментов неясной этиологии [2, 3]. Клинически значимые случаи поражения печени на фоне гипертиреоза редки и представлены единичными описаниями. Одна из наиболее основательных «коллекций» принадлежит D. Mazo и соавт. [4], обобщившим сведения о 8 случаях, 2 из которых завершились летальным исходом, а один потребовал трансплантации печени.
Заболевания печени у больных гипертиреозом могут выступать в трех ипостасях: лекарственные гепатиты, развивающиеся в ответ на прием тиреостатиков, сопутствующие аутоиммунные заболевания печени и, наконец, гепатопатии как непосредственное проявление тиреотоксикоза [4—6]. Гепатотоксичность тиреостатиков проявляется менее чем в 0,5% случаев [4] и чаще бывает связана с применением пропилтиоурацила, чем метимазола, в основном метаболизирующегося почками. Отмечены случаи токсического гепатита и на фоне лечения радиоактивным йодом [7]. Универсальная аутоиммунная природа патологического процесса объясняет случаи сочетания болезни Грейвса с аутоиммунным гепатитом [4, 5, 8] и первичным билиарным циррозом [6].
Из трех вариантов поражения печени при тиреотоксикозе лишь последний, очевидно, может рассматриваться в контексте патогенного влияния тиреоидных гормонов. В уже упомянутой статье D. Mazo и соавт. [4] из 8 описанных случаев 2 было представлено аутоиммунным гепатитом, еще 3 — лекарственным гепатитом, индуцированным пропилтиоурацилом, и лишь оставшиеся 3 случая — собственно отражением тиреотоксикоза. Механизм развития тиреотоксического гепатита объясняется диспропорцией между кровоснабжением и метаболическими затратами печени, развивающейся в условиях повышенного сердечного выброса [6, 9]. Правожелудочковая сердечная недостаточность, вызванная тиреогенной миокардиодистрофией, может усугубить повреждение печени [4, 9]. Концепция прямого токсического действия избытка гормонов щитовидной железы на печень убедительного подтверждения не нашла [9], хотя и продолжает обсуждаться [5].
Описание клинического случая
Больной М., 56 лет, поступил в городскую клиническую больницу с жалобами на желтуху, потемнение мочи, слабость, одышку при незначительной физической нагрузке, отеки ног, увеличение живота, похудание. Из анамнеза выяснилось, что последние 5 лет у больного наблюдается постоянная форма мерцательной аритмии (попытки восстановления синусового ритма не предпринимались), а 6 мес назад был установлен диагноз цирроза печени. Самочувствие больного ухудшилось в течение последних 2 мес, когда появились и усилились вышеуказанные жалобы.
При поступлении состояние расценено как тяжелое. Больной истощен (после устранения отеков: рост 176 см, масса тела 52 кг, индекс массы тела 16,8 кг/м2), кожа и склеры интенсивно желтушны. Границы сердца расширены влево, тоны аритмичные 98 в минуту, на верхушке сердца и у основания мечевидного отростка систолический шум. Живот равномерно увеличен за счет асцита. Печень плотная, с гладкой поверхностью, чувствительная при пальпации, выступает из-под края реберной дуги на 5 см.
Общий анализ крови документировал легкую анемию (гемоглобин 108 г/л, эритроциты 3,5´1012/л), которая сопровождалась сниженным уровнем железа (8,6 мкмоль/л) и достаточно высоким уровнем ферритина (230 мкг/л). Отмечены гипербилирубинемия (общий билирубин 279,2 мкмоль/л, прямой билирубин 224,6 мкмоль/л, непрямой билирубин 54,6 мкмоль/л), повышение уровня трансаминаз (АСТ 101,4 Ед/л, АЛТ 58 Ед/л), низкие значения фибриногена (1,02 г/л) и общего холестерина (1,87 г/л), диспротеинемия (альбумины 40,7%, γ-глобулины 33,1%), уробилинурия. Маркеры вирусных гепатитов В и С оказались отрицательными.
УЗИ установило повышенную эхогенность печени и умеренную гепатомегалию — косовертикальный размер 167 мм (норма до 150 мм). Зафиксировано увеличение диаметра воротной вены — 13,5 мм (норма до 12 мм) и нижней полой вены — 21 мм (норма до 15—16 мм). Диаметры желчных протоков, размер селезенки в пределах нормы. Подтверждено значительное количество жидкости в брюшной полости.
Эзофагогастродуоденоскопия существенных изменений не выявила.
ЭКГ подтвердила наличие фибрилляции предсердий с частотой активации желудочков 78—136 в минуту, признаки гипертрофии левого желудочка.
Таким образом, заболевание было представлено желтухой, гепатомегалией, нарушением ритма по типу фибрилляции предсердий, сердечной недостаточностью, отечно-асцитическим синдромом. Отклонения лабораторных показателей укладывались в цитолитический, мезенхимально-воспалительный и гепатодепрессивный (гипоальбуминемия, гипофибриногенемия, гипохолестеринемия) синдромы. С учетом выявленного диффузного поражения печени и неизмененных желчных протоков наиболее вероятным признано предположение о печеночном характере желтухи. Стандартное лечение сердечной недостаточности (ингибиторы ангиотензин-превращающего фермента, диуретики, β-адреноблокаторы, сердечные гликозиды) в сочетании с препаратом урсодезоксихолевой кислоты привели к быстрому устранению отеков и асцита, значительному уменьшению одышки; желтуха тем не менее сохранялась.
Выполненная для уточнения диагноза магнитно-резонансная томография констатировала отсутствие изменений формы, размеров, структуры и плотности печени и селезенки, просвета внутрипеченочных протоков, лимфоузлов брюшной полости и забрюшинного пространства; диаметры воротной и нижней полой вен на фоне проведенного лечения приобрели нормальные значения, свободной жидкости в брюшной полости не отмечалось.
Отрицательные маркеры вирусных гепатитов, отсутствие холедохоэктазии и структурных изменений печеночной ткани не давали оснований говорить о первичном поражении печени и желчевыводящей системы. Мерцательная аритмия, тотальная сердечная недостаточность, кардиомегалия в сочетании с систолическим шумом свидетельствовали о возможном пороке сердца. В подобных обстоятельствах желтуха и гепатомегалия могли рассматриваться как проявление кардиального фиброза печени, однако в эту версию не укладывался высокий и стойкий уровень билирубина и выраженные лабораторные признаки гепатодепрессии.
Проведенная эхокардиография выявила признаки легочной гипертензии и легочного сердца: дилатацию полостей предсердий (левое 4,3 см, правое 6,9×5,0 см) и правого желудочка (3,0 см), увеличение диаметра легочной артерии 2,8 см, трикуспидальную регургитацию II степени. Клапанные створки оказались интактны, нарушений локальной сократимости миокарда не отмечено, фракция выброса составила 65%.
При так называемой «кардиогенной печени» происходит поражение печеночной ткани вследствие повышения центрального венозного давления и недостаточности артериальной перфузии. В клинической картине на первый план выступает гепатомегалия, тогда как желтуха обычно выражена незначительно. На фоне правожелудочковой недостаточности могут развиваться гипербилирубинемические кризы со значительным подъемом билирубина, преимущественно его прямой фракции. Наиболее часто кардиальный цирроз печени развивается при пороках трехстворчатого клапана или констриктивном перикардите и в большинстве случаев протекает латентно, без выраженных обострений. Таким образом, имевшаяся у больного правожелудочковая недостаточность несомненно могла привести к застойным явлениям в печени, но оставался необъяснимым тот факт, что полная ликвидация отечно-асцитического синдрома (на фоне стандартного лечения сердечной недостаточности), исчезновение признаков портальной гипертензии, нормализация размеров печени не восстановили функциональное состояние последней.
В круг болезней с одновременным вовлечением сердца с развитием фибрилляции предсердий и печени входят поражения щитовидной железы, протекающие с явлениями гипертиреоза. При целенаправленном осмотре больного были выявлены положительные глазные симптомы Дельримпля и Штельвага, выраженный блеск глаз, тремор тела и конечностей, экзофтальм. Ультразвуковое исследование установило пониженную эхогенность и увеличение объема щитовидной железы до 26,2 см3. Признаки манифестного тиреотоксикоза были документированы уровнем гормонов: Т4 свободный 45,0 пмоль/л (норма 10,0—23,2 пмоль/л), Т4 общий 37,0 нмоль/л (норма 52—155 нмоль/л), Т3 0,4 нг/мл (норма 0,8—2,8 нг/мл), ТТГ 0 мкМЕ/мл (норма 0,23—3,4 мкМЕ/мл).
Лабораторные и клинические признаки тиреотоксикоза дали основание к назначению тиамазола, что привело к уменьшению желтухи и быстрой положительной динамике лабораторных показателей. При контрольном лабораторном исследовании отмечено значительное снижение гипербилирубинемии и нормализация уровня трансаминаз: общий билирубин 55,6 мкмоль/л, прямой билирубин 50,9 мкмоль/л, АСТ 35,4 Ед/л, АЛТ 35,1 Ед/л. Уровень тиреоидных гормонов составил: Т4 свободный 19,6 пмоль/л; Т4 общий 58,0 нмоль/л, Т3 0,99 нг/мл, ТТГ 0,1 мкМЕ/мл.
Окончательный диагноз: диффузный токсический зоб I степени (по ВОЗ), тиреотоксикоз тяжелой степени. Тиреогенная миокардиодистрофия, кардиомегалия, постоянная форма фибрилляции предсердий, СН IIБ стадии. Тиреотоксический гепатит тяжелого течения, гипербилирубинемический криз, отечно-асцитический синдром. Анемия хронических заболеваний легкой степени. Недостаточность питания II степени.
Интенсивная желтуха при тяжелом течении тиреотоксикоза описывалась в публикациях, относящихся еще к 20—40-м годам прошлого века. Однако ошибочно считать, что в настоящее время при современном уровне диагностики и лечения проблема поражений печени при заболеваниях щитовидной железы перестала быть актуальной.
Многообразие этиологических факторов вовлечения печени при гипертиреозе, универсальность клиники и отсутствие специфических гистологических маркеров печеночных поражений затрудняют установление правильного диагноза. Нарушение функции печени у пациентов с гипертиреозом включают лекарственно-индуцированные поражения, сопутствующие аутоиммунные заболевания и собственно тиреотоксический гепатит. Нами описан клинический случай тиреотоксического гепатита, развившийся на фоне болезни Грейвса и осложненного отечно-асцитическим синдромом и гипербилирубинемическим кризом. Сопутствующая тиреогенная миокардиодистрофия с кардиомегалией и фибрилляцией предсердий затрудняла диагностику и потребовала исключения «кардиогенной печени».
Комментируя приведенный случай, хотелось бы обратить внимание на изолированное повышение концентрации свободного Т4 при исходно пониженных уровнях общего Т4 и Т3. Очевидно, выраженное снижение белково-синтетической функции (факт гепатодепрессии подтвержден лабораторно) привело к снижению синтеза белков-переносчиков тиреоидных гормонов, и только уровень свободного (не связанного с белками) Т4 оказался информативным. Показательно, что на фоне лечения концентрации общего Т4 и Т3 возросли, что косвенно свидетельствовало о нормализации функции печени.
В завершение сошлемся на приведенный в работе D. Mazo и соавт. [4] алгоритм ведения пациента с поражением печени, связанным с гипертиреозом (см. рисунок).
Алгоритм ведения пациентов с поражением печени на фоне гипертиреоза [4].
Информация о финансировании и конфликте интересов
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Проведенная поисково-аналитическая работа по подготовке рукописи проведена на личные средства членов авторского коллектива.
Медицинские сведения о пациенте публикуются с его письменного согласия.
Участие авторов: концепция и дизайн исследования — Д.В. Пикулев, А.В. Клеменов; сбор и обработка материалов — Д.В. Пикулев, А.В. Клеменов; анализ полученных данных, написание текста — А.В. Клеменов, Д.В. Пикулев; редактирование текста — А.В. Клеменов.
Source: www.mediasphera.ru
Читайте также
Вид:


Источник