Заболевание почек при вирусных гепатитах
Поражение почек при инфекционных заболеваниях. Почки при гепатитах и ГЛПСОдним словом, это есть острая инфекционная форма, и притом такая, где причина, производящая желудочно-кишечный катар, составляет также причину изменений паренхиматозных органов — печени, селезенки и иногда почек». Вовлечение в патологический процесс почек наблюдается не только при тех заболеваниях, при которых главной мишенью является печень, но и при других общих инфекционных болезнях, при которых наряду с ведущими клиническими симптомами возможно развитие почечной недостаточности. В основе патогенеза поражения почек при инфекционных болезнях лежат интоксикация и как следствие ее — расстройства гемодинамики, в первую очередь снижение или резкое падение артериального давления (коллапс, шок), нарушения микроциркуляции (особенно повышение сосудистой проницаемости и развитие сладж-феномена), а также водно-электролитные и другие обменные и гормональные сдвиги. При некоторых инфекционных болезнях, например, геморрагической лихорадке с почечным синдромом, поражение почек, равно как и других органов, связано с нарушением нервно-трофических функций. Диагностика поражений почек при инфекционных болезнях основывается на клинических симптомах (боль в пояснице, олигоанурия, полиурия, дизурические явления, отеки), на изменениях в моче (протеинурия, эритроцитурия, лейкоцитурия, цилиндрурия и др.) В последние десятилетия существенную помощь в дифференциальной диагностике оказывают ультразвуковое исследование почек, аксиальная компьютерная томография, радиоизотопное и ангиографическое исследования и др.
Инфекционные болезни, при которых почки поражаются первично, единичны. Наиболее ярким примером первичного вирусного поражения почек может служить геморрагическая лихорадка с почечным синдромом. Близки к ней по тяжести поражения почек лептоспирозы, при которых локализация лептоспир в почках более постоянна, чем в печени. При некоторых формах вирусных гепатитов В и особенно Е почки поражаются опосредованно после первичной репликации вируса в гепатоцитах и вызываемых им поражений паренхимы печени с расстройством многих видов обмена (гепаторенальный синдром). Отвергнуть одновременное вирусное поражение почек при гепатитах не представляется возможным В опытах анафилаксии с десенсибилизацией на морских свинках при исследовании гомогенатов ткани почек, умерших от токсической гепатодистрофии при вирусном гепатите, нам удалось показать наличие в них антигена, не содержащегося в почках погибших от случайной травмы (1964-1973). Вирусное поражение и печени, и почек с большей долей вероятности имеет место при желтой лихорадке. При ГЛСПС, начинающейся остро, появляются лихорадка, боль в пояснице, жажда, рвота, быстро нарастает интоксикация. Морфологическим эквивалентом болезни, как писал Е.М. Тареев, является геморрагический межуточный нефрит с кровоизлияниями с некротическими изменениями канальцев Этим изменениям предшествует поражение различных отделов ЦНС и периферической нервной системы с кровоизлияниями в железах внутренней секреции, прежде всего в надпочечниках и передней доле гипофиза, реже в других эндокринных органах. Даже прикосновение к поясничной области вызывает боль. В связи с отеком, гиперемией и увеличением размеров почек резкое поколачивание может привести к разрыву капсулы почки и смертельному внутреннему кровотечению(!). При ГЛСПС в начальной стадии развивается олигурия, вплоть до анурии с последующей полиурией на 2-й неделе болезни Печень слегка увеличена. В крови умеренный лейкоцитоз в начале болезни сменяется лейкопенией; тромбоцитопения, РОЭ увеличена. Умеренно повышена активность трансфераз. Высокие уровни мочевины и креатинина. В моче большое количество белка, цилиндры, эритроциты; лейкоциты в небольшом количестве. ГЛСПС регистрируется в любое время года (у дачников часто в начале летнего сезона, что обусловлено контактом с экскрементами полевых мышей) Ареал болезни очень широк (Дальний Восток, Урал, Средняя и Верхняя Волга, Самарская, Тверская, Ярославская области и другие регионы). В последнее десятилетие наблюдается учащение случаев заболеваний ГЛСПС в Подмосковье. Болезнь имеет тяжелое и среднетяжелое течение. Заболевают дачники, грибники, охотники и рыболовы В начале заболевания больным ставят, как правило, ошибочные диагнозы гриппа или ОРВИ, иерсиниоза или лептоспироза. — Также рекомендуем «Поражение почек при лептоспирозе. Гепаторенальный синдром» Оглавление темы «Диагностика и лечение вирусных гепатитов»: |
Источник
Вирусные гепатиты – группа заболеваний инфекционного характера, прежде всего поражающие печень. Гепатиты существуют в нескольких разновидностях: А, В, С, D, Е.
Гепатит А
Альтернативное название – болезнь Боткина. Это острое инфекционное заболевание, относящееся к группе кишечных инфекций. Отличается относительно легким течением и созданием стойкого иммунитета.
Причина болезни – РНК-содержащий энтеровирус-72. Вирус устойчив к проявлениями внешней среды. Выделение энтеровируса происходит с фекалиями больного в последнюю часть инкубационного периода и первую неделю заболевания.
Источником распространения инфекции является заболевший. Способ передачи вируса – фекально-оральный, реализующийся алиментарным, контактно-бытовым и водным путями. Восприимчивость к вирусу – всеобщая. Чаще всего эпидемические вспышки наблюдаются в детских коллективах. Характерны сезонные всплески заболеваемости. Люди, не переболевшие ранее, способны заразиться в любом возрасте.
Прежде всего вирус попадает на слизистую оболочку кишечника, накапливаясь там в энтероцитах. Далее вирус попадает в печень, из-за чего возникает разрушение (цитолиз) гепатоцитов. Степень тяжести повреждений зависит от форм клинического гепатита – от стертых до выраженных проявлений.
Инкубация длится от 7 до 45 суток. В связи с неполной осведомленностью относительно клинической картины выраженных форм и эпидемиологического анамнеза, имеются сложности выявления пациентов со стертыми формами, которые несут наибольшие риски распространения гепатита. Выраженные формы характерны острым дебютом с синдромом гепатита и интоксикации.
Определяющий фактор в постановке диагноза – синдром гепатита – проявляется характерными симптомами:
- увеличение печени;
- ощущение тяжести в области передней стенки живота (надчревной области), обостряющееся после приема пищи;
- тошнота, рвота;
- кал становится глинистым и светлым;
- моча приобретает оранжевый, а позднее – коричневый оттенок.
Синдром общей интоксикации характерен следующими симптомами:
- стремительным увеличением температуры тела;
- бессонницей;
- мышечной и головной болью;
- отсутствием аппетита;
- общей слабостью.
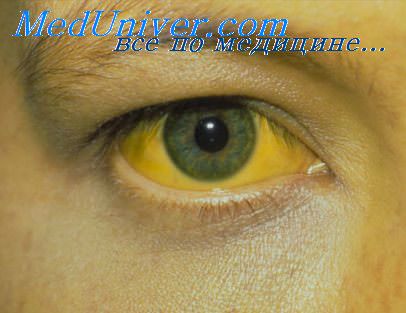
Высокая температура наблюдается 2-3 суток и практически всегда нормализуется к пятому дню. Самочувствие больного улучшается, хотя кожа и склеры, будучи до этого субиктеричными, приобретают интенсивно-желтый окрас.
Зуд кожи усиливается, особенно в вечернее и ночное время. После 10–12 суток симптомы желтухи уменьшаются, прекращается тошнота, пропадает сухость во рту, моча приобретает нормальный цвет, возвращается аппетит, восстанавливаются силы, нормализуется сон. К концу третьей недели (иногда – позднее) наступает полное выздоровление.
Диагностические мероприятия в инфекционном очаге не представляют сложности. Диагноз подтверждается обнаружением в моче желчных пигментов, повышенными показателями АлАТ (меньшее значение имеет АсАТ), билирубинемией, тимоловой пробой. Последний показатель высокий с первых дней заболевания, в отличие от прочих видов гепатита. Эти же диагностические процедуры дают возможность постановки диагноза гепатита при стертых (безжелтушных) формах заболевания.
У выздоровевших пациентов наблюдается наличие специфических противовирусных антител. Развития хронических форм и рецидивов не отмечается.
Требуется поддержание постельного режима на протяжении 10–15 суток, соблюдение диеты № 5, прием Холензима, Лиобила, Аллохола (1-2 таблетки после приема пищи) для восстановления функции желчеотделения.
В период острого течения заболевания нельзя снижать температуру тела. Оптимальный показатель – 38 °С. Такой уровень способствует формированию в организме иммунологической резистентности и скорейшему выздоровлению. В период гипертермии рекомендуется прикладывание ко лбу пузырей со льдом, смазывание туалетным уксусом кожных покровов рук и шеи, клизмы с раствором натрия гидрокарбоната в 2%-ной концентрации, холодные примочки.
Для восстановления желчеотделения, помимо указанных выше препаратов, используется желчегонный сбор. Одну столовую ложку сбора кладут в стакан кипящей воды и настаивают 15 минут. Употребляют настой по 50 мл за 30 минут до приема пищи трижды в день. Также рекомендуются другие лекарственные препараты на выбор:
- фламин или сульфат берберина (1 таблетка трижды в день перед приемом пищи);
- настой на основе кукурузных рыльцев, бессмертника и мяты;
- спустя час после трапезы принимается подогретая до 38 °С, негазированная щелочная минеральная вода (Славяновская, Поляна Квасова, Смирновская, Моршинская, Феодосийская, Боржоми, Одесская и другие).
Профилактические мероприятия включают:
- изоляцию больных до полного выздоровления;
- камерную дезинфекцию хлорсодержащими средствами вещей заболевших;
- лабораторные обследования и 35-дневный мониторинг лиц, поддерживающих контакты с больными;
- беременным женщинам и детям, не достигшим 14 лет, внутримышечно вводится донорский иммуноглобулин (0,5–1,5 мл препарата применяется однократно, не позднее 7–10 суток после предполагаемого инфицирования).
Гепатит В
Гепатит этого типа – инфекционное заболевание, которое поражает преимущественно печень и протекает в хронической, затяжной, острой формах.
Частица Дейна является возбудителем заболевания. Частица выявляется в печени и сыворотки крови инфицированных пациентов. Имеется три вирусспецифических антигена:
- антиген инфекционности;
- сердцевинный;
- поверхностный (австралийский).
Возбудитель этого вида является высокоустойчивым.
Распространителем инфекции является больной (при всех формах заболевания) во время инкубационного периода. У источника инфекции имеется поверхностный антиген в биологических жидкостях и крови. Инфекция передается через половые контакты, поврежденные кожные покровы и слизистые оболочки.
Парентерально проникая в кровяное русло, возбудитель фиксируется на мембранах гепатоцитов, на которые оказывается цитотоксическое воздействие сенсибилизированными вирусом гепатита лимфоцитами. Степень тяжести заболевания и его последствий зависят от аутоиммунных реакций. Они обусловлены взаимодействием антител с антигенами внутриклеточных мембранных структур гепатоцитов и направлены на элиминацию поврежденных клеток и закрепление там возбудителя.
Выявление циркуляции иммунных комплексов после 3–4 месяцев с момента начала заболевания является показателем риска того, что вирусный гепатит В может перейти в хроническую стадию. Для прогноза заболевания благоприятным признаком является исчезновение поверхностного антигена и образование антител по отношению к нему, что указывает на отсутствие репликации вируса.
Латентный период длится от 45 до 180 суток. Признаки заболевания нарастают постепенно – на первый план выходят синдром острого гепатита и признаки интоксикации организма. Однако температура тела не повышается. Начальный период растягивается на 2–3 недели. Симптоматика заболевания обусловлена внешними, функциональными и морфологическими нарушениями печени. В результате дестабилизируются функции дезинтоксикации и обмена веществ в организме.
Симптомы синдрома гепатита:
- увеличенная печень – она чувствительна к пальпации;
- ощущение непреходящей тяжести в надчревной области, становящееся более отчетливым после еды или смены положения тела;
- возможно увеличение селезенки;
- отвращение к пищевым запахам;
- тошнота;
- изменение окраса мочи;
- кожный зуд;
- субиктеричность склер.
Признаки синдрома общей интоксикации:
- быстрое наступление усталости;
- общая слабость;
- нарушения сна;
- сухость в ротовой полости;
- отсутствие аппетита;
- ощущение тяжести в голове.
При игнорировании анамнеза заболевания, эпидемиологического анамнеза, лабораторных исследований – боль в суставах часто ошибочно квалифицируется как ревматический артрит.
Предварительный диагноз «вирусный гепатит В» ставится на основе сочетания ряда факторов:
- присутствие в моче желчных пигментов;
- билирубинемия;
- высокий уровень аминотрансфераз при том, что результаты тимоловой пробы нормальны, а изменения в лейкоцитарной формуле крови незначительны (лейкопения);
- замедленная или нормальная СОЭ.
Перечисленные симптомы могут фиксироваться не только в дожелтушном периоде, но и при безжелтушных формах, в которых также может протекать вирусный гепатит В. Последние встречаются в 10 раз чаще желтушных. С наступлением желтушного периода симптоматика расширяется, нарастает печеночная недостаточность:
- ранние симптомы приобретают более выраженный характер;
- происходит обесцвечивание кала;
- появляются рвота, анорексия;
- нарушается гемокоагуляция;
- возникают микрогематурия и олигурия;
- снижаются концентрационные возможности почек;
- нарушается деятельность поджелудочной железы, что проявляется клиническими симптомами и ферментными сдвигами.
Процесс выздоровления продвигается медленно, а период восстановления растягивается до 3 месяцев и более. Такие сроки обусловлены разнообразными сопутствующими болезнями, экзогенными интоксикациями, бактериальными поражениями желчевыводящих путей и желчного пузыря, употреблением иммунодепрессантов.
Затянувшиеся сроки лечения гепатита B могут объясняться последовательным инфицированием гепатитом А, который проявляется присущими ему симптомами и часто проходит в тяжелой форме. Возможна и обратная ситуация, когда происходит последовательное заражение гепатитом B в дополнение к имеющемуся гепатиту A. В таком случае требуется проведение серологических исследований.
Иногда наблюдается трансформация затянувшегося вирусного гепатита B в ХПГ – хронический персистирующий гепатит, а затем в ХАГ – хронический активный гепатит. Чаще всего переход ХПГ в ХАГ вызван дельта-суперинфекцией, что в дальнейшем чревато двумя вариантами: медленное (до 10 лет) и быстрое (до 1,5 лет) формирование цирроза печени.
Диагностические мероприятия базируются на информации из эпидемиологического анамнеза, данных биохимических и клинических исследований, полученных в динамике. Диагноз подтверждается при выявлении маркеров вируса – HBc, HBe, HBs и антител к этим антигенам – анти-HBc, анти-HBe, анти-HBs.
Самыми чувствительными методиками являются иммуноферментные и радиоиммунологические анализы (ИФА и РИА). Информативно, в первую очередь, нахождение в сыворотке крови пациентов в период острого течения заболевания анти-НВс класса lgM, а позднее – класса lgG. Нахождение HBsAg является маркером присутствия в организме возбудителя в инкубационный период.
При остром, хроническом, затяжном развитии гепатита B, в том числе латентных формах, ХАГ, ХПГ, это ведет к развитию цирроза печени. Выявление анти-НВs при одновременно отсутствующем HBsAg – признак выздоровления.
Гепатит D
Возбудитель гепатита D – PHK-содержащий вирус, способный к репликации в гепатоцитах только опираясь на наружную оболочку HBsAg (вирус гепатита В).
Источником сочетанной инфекции могут быть пациенты как с острой формой гепатита, так и с хронической. Особую опасность представляют лица с наркотической зависимостью. Инфицирование осуществляется парентерально через кровь, как и в случаях заражения вирусным гепатитом B.
При одновременном инфицировании двумя вирусами развивается сочетанное острое заболевание – коинфекция. Последовательное заражение уже болеющих – носителей HBsAg приводит к суперинфекции. В обоих названных случаях дельта-инфекция отягощает течение заболевания.
Клиническое течение коинфекции похоже на развитие гепатита B. Отличается клиника коинфекции менее продолжительным инкубационным периодом.
Симптомы инфекции:
- дожелтушный период (а иногда и желтушный) сопровождается повышенной температурой тела;
- боли в области правого подреберья;
- тошнота;
- ярко выраженный астенический синдром;
- двухволновое течение, сопровождающееся резким ростом билирубина в крови;
- гипоальбуминемия с гамма-глобулинемией;
- высокий уровень аминотрансфераз (в первую очередь АсАТ);
- в некоторых случаях – повышенные показатели тимоловой пробы.
Развитие болезни в тяжелой форме может спровоцировать стремительно развивающуюся печеночную недостаточность, что поставит жизнь больного под угрозу. Однако чаще всего наступает постепенное выздоровление с хорошей динамикой биохимических и клинических показателей и образованием антител к дельта-антигену.
Супер-инфекция дельта-вирусом сопряжена с трансформацией латентных видов вирусной инфекции (носительство HBsAg) в выраженные клинически, а также переходом хронических форм заболевания в ХАГ. Также суперинфекция характерна волнообразным развитием с биохимическими и клиническими симптомами обострений:
- увеличенная температура тела;
- озноб;
- отечно-асцитический синдром с развитием цирроза печени.
Биохимические сдвиги сходны с изменениями при коинфекции.
Диагностирование заболевание основано на результатах биохимических и клинических исследований и информации из эпидемиологического анамнеза. Диагноз подтверждается выявлением методикой ИФА анти-дельта lgG и lgМ.
При стремительно растущей печеночной недостаточности у пациентов с геморрагическим синдромом, гепатоспленомегалией, выраженными расстройствами белково-синтетической функции, наблюдаются повышенные титры анти-дельта, указывающие на усиление аутоиммунных процессов.
Гепатит С
Как и иные вирусные гепатиты, эта форма заболевания имеет инфекционную природу. Возбудителем является РНК-содержащий вирус, классифицируемый как один из представителей флавивирусов. Распространители инфекции – больные гепатитом С в хронической форме.
Инфекция передается через кровь, прежде всего при гемотрансфузиях (посттрансфузионный гепатит). Возможны спорадические случаи и групповые вспышки заболевания. Латентный период продолжается от 2 недель до полугода (обычно – до 60 суток), а антитела к вирусу вырабатываются поздно (к 6-8 неделе), но долго сохраняются.
Течение гепатита С имеет схожие признаки с легкими формами гепатита В. Невзирая на слабую выраженность симптомов, при всех разновидностях гепатита С (скрытая, легкая, латентная) наблюдается увеличение печени.
При остром дебюте первый период заболевания продолжается 2–3 недели и проходит на фоне болей в суставах, расстройств пищеварения, слабости. Повышение температуры и желтуха, в отличие от гепатита В, встречаются редко. Во многих случаях симптомом гепатита С является депрессия, проявляющаяся еще до постановки диагноза.
Переход в хроническую стадию заболевания наблюдается примерно у 90% взрослых пациентов и 20% детей. Прогноз хронического гепатита С сходен с гепатитом В – ХПГ с трансформацией в ХАГ, а затем в цирроз или рак печени. Когда гепатит С обретает сочетанный характер с другими видами гепатита, заболевание значительно утяжеляется, возникает угроза летального исхода.
Помимо увеличенных печени и селезенки, симптоматика хронического гепатита С включает повышенный уровень ферментов печени и анти-ВГС на протяжении не менее полугода, при исключении прочих видов хронических болезней печени.
Для постановки диагноза чаще всего используются два теста:
- иммуноферментный анализ;
- иммуноблоттинг.
Обе методики имеют недостатки: они дают результат при текущей и разрешившейся болезни, однако не всегда определяют антитела в 3–6 месячный период после инфицирования. Также отрицательный ответ могут получить больные с иммуносупрессией и доноры крови.
Основа лечения – комбинированная противовирусная терапия с использованием Рибавирина и интерферона. Терапия гепатита С приносит результат лишь в 50–80% случаев. Хотя новейшие препараты – Телапревир и Боцепревир – позволяют получить положительный эффект в 95–98% случаев.
Гепатит Е
Заболевание провоцируется РНК-содержащим вирусом, который имеет схожесть с ротавирусами. Ныне ученые научились клонировать вирус и разработали тест-систему для постановки диагноза.
Распространители инфекции – больные гепатитом Е (в конце инкубационного периода и во время острого течения заболевания). Заболевание передается прежде всего водным путем. Вспышки эпидемий заболевания отмечены в странах, имеющих жаркий климат.
Развитие заболевания схоже с течением гепатита А. Заболевание обычно проходит в легкой форме и завершается выздоровлением.
Особенность гепатита Е – осложнения заболевания у беременных. Возможны выкидыши, стремительно нарастающие симптомы острой печеночной недостаточности. Летальный исход при гепатите Е у беременных превышает 25%.
Лечение
Вирусные гепатиты B, D, E лечатся на основании тех же рекомендаций, которые указаны выше по отношению к гепатиту А. Больные должны госпитализироваться в специализированные отделения.
Профилактика
Предотвратить вирусные гепатиты B, D и C можно соблюдая ряд правил:
- исключить переливания крови и ее препаратов от доноров, не прошедших проверку;
- исключить манипуляции с необработанными соответствующим образом медицинскими инструментами;
- при наличии возможности использовать инструментарий одноразового пользования;
- не употреблять или отказаться от употребления инъекционных наркотиков.
Вирусные гепатиты – серьезная угроза для работников медицинских учреждений. Медики подвержены заболеваемости гепатитом больше представителей других профессий. Особенно распространены случаи заражений среди врачей и медсестер поликлиник и стационаров хирургической направленности, стоматологов, а также среди работников станций переливания крови и лабораторий, специализирующихся на заборе и исследованиях крови. Для предотвращения инфицирования необходимо использовать перчатки.
Также важным условием сокращения заболеваемости является пропаганда профилактических мер.
Source: veneradoc.ru
Источник