Меню при циррозе печени в стадии декомпенсации
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
» Цирроз печени
Диета при циррозе печени
Коварная болезнь на ранних стадиях может даже не дать знать о себе, протекая бессимптомно. Далее при циррозе отмечаются ухудшение аппетита, похудение, желтуха, кожный зуд, образование гематом и открытие кровотечений. Человек быстро утомляется и теряет интерес к жизни.
Различают такие стадии заболевания:
- Компенсации. Печень уже повреждена, но продолжает выполнять свои функции, так как организм использует компенсаторные возможности гепатоцитов.
- Субкомпенсации. Симптомы болезни на этой стадии начинают проявляться. Орган уже не способен функционировать в полную силу.
- Декомпенсации. Болезнь обретает тяжесть крайней степени, развивается печеночная недостаточность. Без срочного лечения высока вероятность летального исхода.
Страшнейшими осложнениями данного недуга являются дисциркуляторная энцефалопатия и асцит. При первой у больного может нарушаться сознание, наблюдаются изменения личности и расстройства интеллекта, может развиться печеночная кома. При асците возрастает риск внутренних кровотечений и перитонита.
Особенно тяжело болезнь протекает у женщин.
Диета при циррозе печени: особенности, меню и блюда
Выбирайте неострые сорта сыра
Суть диеты при циррозе – употребление легко усваиваемой, витаминизированной пищи, отказ от жиров, химических и генетически модифицированных продуктов, полный запрет на алкоголь. Больным с асцитом также следует сократить потребление соли.
На стадии компенсации для больных, у которых цирроз протекает без симптомов, рекомендуется диета 5. Ее особенности заключаются в следующем:
- сбалансированное употребление макронутриентов: 90 г белков, 90 г жиров, не больше 350 г углеводов;
- отказ от приготовления блюд способом жарки;
- исключение из рациона бульонов, специй и прочих продуктов, усиливающих выработку желудочного сока;
- контроль за содержанием холестерина в употребляемой пище (ограничение на жирное мясо и субпродукты);
- обогащение рациона растительной пищей (на диете при циррозе печени необходимо есть свежие овощи, обладающие желчегонным эффектом);
- употребление блюд горячими и комнатной температуры, но ни в коем случае не из холодильника.
На диете при компенсационном циррозе есть необходимо дробно, с практически равными промежутками. Продукты лучше отваривать, тушить или запекать. При этом следует воздержаться от использования растительного масла или животных жиров.
Меню диеты номер 5 для больных циррозом составляется из таких блюд и продуктов:
- отварное или запеченное мясо курицы, индейки и других птиц, а также говядина и крольчатина;
- нежирная рыба;
- отварные яйца (не более одного в день);
- молочные каши из круп и злаков;
- макароны;
- молоко и кисломолочные продукты с низким содержанием жира;
- неострые сыры;
- фрукты, ягоды, компоты и кисели из них;
- овощи, соки и бульоны из них;
- супы на воде или овощном бульоне;
- слабый чай, кофе с молоком, отвар шиповника;
- серый хлеб и хлебные сухари;
- мед;
- ограниченное количество сладостей.
Фрукты на данной диете не должны быть кислыми.
Как можно увидеть из списка продуктов, питание при данном заболевании вполне сбалансированное и разнообразное. Если цирроз печени протекает параллельно с сахарным диабетом, дополнительно необходимо контролировать содержание сахара в крови и перейти на диету номер 9.
Меню и блюда при циррозе печени
Цирроз печени относится к заболеваниям, которые прочно вошли в нашу жизнь и делают ее очень проблематичной. При циррозе разрушение печени необратимо, остановить его невозможно. Зато можно замедлить темп нарастания болезни и отмирания клеток. Для этого важно:
- обсудить меры лечения с врачом;
- ограничить потребление лекарств;
- перестать заниматься тяжелыми физическими упражнениями;
- следить за количеством выпитой жидкости;
- сесть на диету.
Самое главное правило – это диета. Правильное питание помогает восстановить печеночные клетки, поддержать иммунную систему, предупредить прогресс заболевания.
В зависимости от вида и стадии цирроза печени, врачом назначается определенная диета.
Диета при циррозе печени, меню и блюда
На компенсированной стадии меню должно включать в себя пищу, содержащую в себе полноценные белки с липотропными веществами и аминокислотами. К таким продуктам относятся:
- кислое и свежее молоко, творог;
- нежирная говядина и курица;
- яйца;
- крупы (гречка, пшено, соевая мука, овсянка).
Блюда для больного циррозом
- Завтрак:
- нежирный творог
- серый или чёрный (ржаной хлеб)
- варёные яйца
- каши (овсяные, манные, рисовые)
- Нежирная рыба
- отварная или печеная в духовке/микроволновке курица
- Нежирная говядина, крольчатина
- Салаты из сырых и отварных овощей на растительном масле (оливковое #8212; лучший вариант)
А также сезонные фрукты.
Большие объемы белка крайне необходимы при алкогольном циррозе.
Диета на декомпенсированной стадии или в предкоматозном состоянии предполагает убрать практически весь белок. Разрешается оставить ежедневную порцию в 20-30 г. Необходимо исключить белки, если состояние остается без изменений
Большинство жиров, потребляемых больным, должны быть растительного происхождения и составлять не более 90 г в день. Животные жиры должны быть исключены. Также жиры исключаются при таких побочных явлениях, как рвота, диарея.
Ограничение углеводов уместно только в том случае, если цирроз печени сопровождается ожирением.
Продукты, которые можно употреблять при декомпенсированном циррозе:
- хлеб черный и белый (черствый);
- мед, печенье, сахар, варенье;
- фрукты;
- фруктовые компоты, пудинги, желе, муссы.
Категорически запрещаются: бобовые, сдобное печенье, щавель, кофе, какао, лук, чеснок, острые блюда, крепкий чай, пряности.
При отечности нужно ограничить объемы жидкости и убрать из рациона соль. Рекомендуется употреблять продукты, богатые калием: инжир, изюм, чернослив, фрукты, овощи.
При запорах врач может прописать употребление моркови, чернослива, абрикос, свеклы, кефира, молока, меда.
В тяжелом состоянии показано употреблять лишь легкоусвояемые углеводы.
Пища принимается маленькими порциями пять-шесть раз в день.
Диета при циррозе печени
Циррозом называют тяжелое заболевание печени. Поскольку питание напрямую влияет на самочувствие больного, то диета при циррозе печени является важным условием во время лечения.
Так как нарушается функционирование печени, которая исполняет роль фильтра в организме, важно исключить из рациона алкоголь, продукты длительной обжарки, ненатуральную пищу. Перед приемом гепатопротекторов, БАДов, витаминов следует проконсультироваться с врачом. Только он сможет вам дать правильные рекомендации. Информация из интернета может служить лишь как вспомогательная.
Диета при циррозе печени компенсированного характера
Компенсированный цирроз отличается сохранением способности органа нейтрализовать аммиак, синтезирующийся в ходе обмена белков. Диета при таком типе заболевания обогащается полноценными белками, при этом их количество доводится до 130 г. Человеку важно насыщать организм белками, содержащими незаменимые аминокислоты и липотропные вещества. В связи с этим к рекомендованным продуктам относят говядину, кислое молоко, творог, свежее молоко, рыбу нежирных сортов, яичный белок, продукты из пшена, соевой муки, блюда из гречневой и овсяной круп.
Увеличение количества белка очень важно с целью предупреждения развития цирроза, который возник на фоне несбалансированного питания, злоупотребления алкогольными напитками. Диета при циррозе печени обогащена белками также в случае низкого уровня полезных белков в крови. Именно белок вызывает активизацию функции печеночных клеток по восстановлению и других защитных сил организма человека.
Диета при циррозе печени декомпенсированного характера
Декомпенсированный цирроз отличается неспособностью усваивать белки. В связи с этим организм негативно реагирует на мочевую кислоту. То есть диета при циррозе печени преследует цель по ограничению поступления животных белков. Обычно разрешено не более 1-2 порций молочных продуктов в сутки. Жиры ограничиваются до 90 г в день. Полностью следует исключить говяжий, бараний, кулинарный, свиной жиры, маргарин. Каши можно заправлять кусочком сливочного масла либо небольшим количеством растительного. От такого метода обработки пищи, как жарка, следует отказаться.
Меню диеты при циррозе печени состоит в остальном из каш на воде, небольшого количества фруктов, овощей, сахара. В случае появления желтухи, аллергии, диареи, рвоты жиры почти полностью исключаются. Если болезнь протекает тяжело, нарушается усвоение пищи, то следует перейти на питание через капельницу. Питьевой режим при декомпенсированном циррозе ограничен. В связи с этим более предпочтительны вторые блюда в меню, нежели первые. Напитки ограничены до 500 мл в день, предпочтительнее пить компоты и некрепкие чаи.
Диета при циррозе печени и асците
Асцит – это нарушение, которое приводит к накоплению жидкости в брюшной полости, печеночная недостаточность. При асците необходимо ежедневно взвешиваться, замерять окружность живота, сравнивать количество выпитой жидкости и мочи за сутки. В питании главное обеспечить организм энергией, витаминами, белками и иными необходимыми веществами.
Самые главные условия в диете при циррозе печени и асците:
- сокращение потребления жидкости до 750-1000 мл за сутки;
- ограничение до 2-3 г в день количества поваренной соли.
В данном диетическом рационе необходимо строго соблюдать дисциплину, поскольку питание отличается пресностью. Чтобы улучшить вкус блюд можно применять томатный, лимонный сок, чеснок, лук, бессолевой кетчуп и горчицу, тмин, перец, лист лавровый, овощи, характеризующиеся пряным ароматом и привкусом.
Примерное меню бессолевой диеты при циррозе печени:
- на завтрак готовим себе порцию манной каши с добавлением сахара, сливок либо печеных фруктов, одно яйцо, бессолевые сухари или хлеб в количестве 60 г с медом и несоленым маслом, кофе либо чай с молоком;
- в обеденную трапезу включаем 60 г мяса птицы или говядины, либо 90 г белого мяса рыбы, зелень либо листовой салат, картофель, печеные или свежие фрукты;
- во время полдника разрешается несоленое масло, 60 г бессолевого хлеба, варенье либо джем, кофе либо чай с молоком;
- вечерний прием пищи состоит из бессолевого супа, мяса рыбы, птицы либо говядины, зелени или листового салата, картофеля, свежих или печеных фруктов, сметаны, кофе или чая с молоком.
Разрешенные и запрещенные продукты на диете при циррозе печени
Меню диеты при циррозе печени включает такие разрешенные продукты:
- хлебобулочные изделия в подсушенном виде. Лучше отдавать предпочтение муке высшего сорта;
- овощные, крупяные супы, молочные супы с фруктами и макаронами, вегетарианские борщи и щи;
- молочные и сметанные соусы;
- индейка, молодая нежирная баранина, курица, говядина, кролик;
- омлеты, вареные яйца, не более одного желтка в день;
- кисломолочные и молочные продукты пониженной жирности;
- овощи в вареном и свежем состоянии;
- каши на воде, на молоке и воде;
- сладкие фрукты в перетертом, сыром, засушенном виде;
- зефир, мед, сахар, джемы, варенья, желе;
- рафинированные масла;
- чай с молоком и без, фруктовые или овощные морсы и соки, компоты, отвар шиповника, кисели.
Запрещенными продуктами в диете при циррозе печени являются:
- жирное мясо, гусь, утка, печень, мозги, почки, консервы, копчености, колбасы;
- ржаной и свежий хлеб, слоеное и сдобное тесто, пирожки жареные;
- острый соленый сыр, жирный творог, ряженка, сливки, сметана;
- жирная, копченая, соленая рыба, консервы;
- грибные, мясные, рыбные бульоны, зеленые щи, окрошка, суп из бобовых;
- яйца вкрутую, жареные яйца;
- шоколад, мороженое кремовые изделия, кислые плоды;
- шпинат, бобовые, редис, щавель, чеснок, зеленый лук, редька, маринованные овощи, грибы, репа;
- горчица, перец, хрен;
- жирные и острые закуски, копчености, консервы, икра;
- говяжье, свиное, баранье сало, кулинарный жир.
В дополнение хочется сказать: придерживайтесь рекомендаций квалифицированных медиков и оставайтесь здоровыми!
Источники: https://aranetta.ru/diets/pri-cirroze-pecheni.html, https://wheremed.com/dieta-pri-cirroze-pecheni/314, https://vesvnorme.net/diety/dieta-pri-cirroze.html
Комментариев пока нет!
Source: www.izlechisebya.ru
Источник
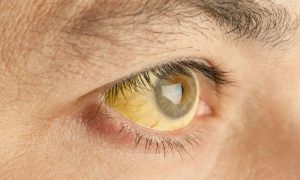
Самым опасным недугом, поражающим природный фильтр в человеческом организме, является декомпенсированный цирроз печени. Ткани органа практически полностью рубцуются и замещаются инертным фибрином, и в результате печень не может выполнять свои функции. Основными признаками декомпрессии при печеночном циррозе являются сильное истощение, отказ от еды, постоянная тошнота, желтушность склер и кожи, боли в животе, импотенция, кровотечения. Несвоевременное лечение болезни приводит к смерти из-за развития асцита, портальной гипертензии, бактериального перитонита.
Декомпенсированный болезнь печени – самое опасное проявление болезни, при котором орган видоизменяется и не может выполнять свои функции.
Что это?
Цирроз печени — опасное заболевание, которое протекает в три стадии:
- компенсированный цирроз;
- субкомпенсированное поражение печени;
- декомпенсированный этап.
Наибольшую опасность представляет последняя степень, когда практически все клетки печени уже воспалились и погибли, заместившись соединительной тканью, не выполняющей важных функций по очистке крови.
Первые стадии болезни не отличаются стремительностью, но декомпенсированный цирроз печени всегда развивается быстро, с тяжелой формой интоксикации всего организма.
Если на начальных этапах болезни больше характерна бессимптомность или незначительное ухудшение внимания, беспокойный сон, то цирроз печени в стадии декомпенсации проявляется более выражено. На этом этапе болезни проявляются желтуха, геморрагическая сыпь, как следствие подкожных микрокровотечений, наблюдаются тяжелые изменения со стороны психики. Больной начинает вести себя неадекватно, проявляются симптомы амнезии с дезориентацией. Такое состояние объясняется токсическим воздействием на мозг продуктов распада печеночных клеток и измененного состава крови. Постепенно клиническая картина нарастает, что приводит к коме и усугублению прогноза до летальности.
Здоровая печеночная ткань вырабатывает коагулянты, селезенка — тромбоциты. Этап декомпенсации характеризуется полным прекращением синтеза этих кровяных телец, что приводит к открытию массивных внутренних кровотечений. Особенно опасно развитие на этой стадии портальной гипертензии, провоцируемой повышением давления в главной вене организма — воротной. Именно по этому сосуду вся кровь, находящаяся во внутренних органах, поступает в печень для очистки и перенаправления.
Другим опасным явлением на стадии декомпенсированного цирроза является асцит, который характеризуется скоплением жидкости в брюшной полости. Часто гипертензия сопровождается отеками, варикозным расширением вен внутренних органов (чаще желудка и пищевода), конечностей. Из-за изменения плотности костей и тканей человек теряет вес.
По мере прогрессирования декомпенсированной болезни и ее осложнений проявляются визуальные симптомы цирроза:
- желтуха;
- опухание живота;
- синяки по всему телу;
- жар;
- пальпирование затвердевшей печени.
Вернуться к оглавлению
Причины
Цирроз печени может перейти в стадию декомпенсации под влиянием некоторых неблагоприятных факторов, среди которых следует выделить:
Спровоцировать патологию печени с декомпенсацией могут злоупотребление алкоголем, гепатит, медикаменты.
- злоупотребление спиртосодержащими напитками;
- прием наркотиков;
- неправильные режим и питание;
- постоянный контакт с вредными химикатами и радиоактивными веществами;
- прием сильнодействующих медикаментов;
- недостаточность сердечной функции;
- вирусный гепатит.
Вернуться к оглавлению
Симптомы
Поздняя стадия циррозного поражения печени всегда проявляется в следующих признаках:
- желтизна кожных покровов и глазных склер;
- бледность и синюшность отдельных участков тела;
- сильный жар (вплоть до 40°С);
- резкое истощение (вплоть до анорексии);
- ослабленность, потеря трудоспособности;
- отказ от еды;
- бессонница;
- неадекватность поведения с необъяснимой агрессией, раздражительностью;
- тремор конечностей;
- сильное увеличение объема живота;
- пупочные, паховые грыжи;
- носовые, пищеводные, желудочные кровотечения разной интенсивности;
- сильный болевой синдром, распространяющийся справа под ребрами;
- диспепсия со стороны ЖКТ (диарея, чередующаяся с запорами, вздутие, метеоризм, подташнивание со рвотой).
Признаки могут появляться по отдельности, но в большинстве случаев на декомпенсированном этапе они присутствуют все сразу. При этом симптомы быстро нарастают вплоть до своего максимума.
На завершающей стадии цирроза врач может выявить следующие признаки при осмотре больного:
- астеничное телосложение при животе, в простонародье именуемом «голова медузы»;
- уменьшение мышц плеч;
- пониженные тонус и сила мышечной ткани;
- геморрагии по всему телу в виде точечной, красноватой сыпи;
- покрасневшие ладони при общей желтушности;
- пальпируемые печень и селезенка, которые ощущаются как болезненные, бугристые, плотные выпуклости (в особо тяжелых случаях печень существенно уменьшена и деформирована);
- глухой перкуссионный звук в животе из-за скопления большого количества жидкости в плевральной полости.
Вернуться к оглавлению
Диагностика
Чтобы оценить состояние пораженного болезнью органа и остальных систем организма, больной подвергается тщательному обследованию, которое заключается в таких процедурах:
Выявить декомпенсированную форму цирроза печени можно комплексным обследованием и анализами.
- сдача лабораторных анализов;
- прохождение УЗИ — для выявления размеров и структуры печени по эхо-признакам, визуализации образовавшихся плотных крупных и небольших узелков;
- лапароскопическое обследование — для определения типа и степени поражения органа с оценкой его общего состояния и функциональной активности;
- взятие биопсии тканей больного органа — для оценки степени тяжести нарушений на клеточном уровне.
Клинические изменения на декомпенсированной стадии цирроза следующие:
- по биохимии — превышение уровня билирубина, АсТ, АлТ;
- по общим тестам крови — скачок СОЭ при сниженном гемоглобине;
- по общему исследованию мочи — наличие эритроцитов, солей, белка.
Вернуться к оглавлению
Прогноз
Выживаемость больных с декомпенсированным циррозом печени — неоднозначна. Показатели зависят от тяжести клинической картины. По статистике только в 50% случаев возможно продление жизни на срок более двух лет. Для увеличения срока выживаемости всем больным с первыми проявлениями декомпенсации необходимо обратиться за хирургическим лечением.
Вернуться к оглавлению
Осложнения декомпенсированного цирроза печени
Большинство негативных последствий цирроза проявляются на последней стадии. Наиболее часто развиваются кровотечения в желудочно-кишечном тракте и пищеводе. Причина их начала — повышение давления в портальной вене с последующим разрывом расширенных мелких и крупных сосудов. Одновременно учащаются носовые, десенные, маточные кровотечения. Именно потеря крови, в частности, рецидивирующая, является основным фактором смертности при циррозе.
Вторым по опасности осложнением декомпенсации является асцит, при котором сильно увеличивается живот, притупляется перкуссионный звук, развиваются грыжи разной локализации. При асците часто присоединяется вторичная инфекция с развитием бактериального перитонита. Симптомы:
- резкое повышение температуры (до 42°С);
- резкие, разлитые боли в брюшной полости;
- снижение кишечных шумов и перистальтической активности.
Без квалифицированной помощи осложнение заканчивается смертью.
Третьим по интенсивности последствием декомпенсации является прогрессирующая печеночная недостаточность, которая быстро переходит в энцефалопатию с поражением клеток головного мозга токсинами. Осложнение проявляется:
- эмоциональной нестабильностью;
- нарушением настроения;
- бессонницей;
- потерей работоспособности.
На последних стадиях обнаруживаются тяжелые психические отклонения, неадекватность, которые заканчиваются впадением больного в кому, завершающуюся смертью.
Вернуться к оглавлению
Лечение
Терапевтическая схема при декомпенсированном циррозе печени определяется при сопоставлении многих факторов. В частности, длительность лечения зависит от тяжести поражения печеночных тканей, возрастной группы и образа жизни пациента, наличия осложнений.
Основные правила:
- Для снятия отека с асцитом снижается суточная доза потребляемой жидкости, исключается соль из меню, назначаются мочегонные медпрепараты. Количество потребляемой жидкости корректируется индивидуально.
- Полный отказ от вредных привычек с корректировкой образа жизни.
- Переход на здоровое питание с исключением тяжелой и вредной пищи. Повышение количества белка в рационе.
- Прием поливитаминных и минеральных комплексов.
- Переливание альбумина и назначение анаболических стероидов с плазмой при критическом снижении белка в крови.
- Для лечения анемии — прием железа.
- Назначение гепатопрототекторов и растительных препаратов для восстановления и регенерации поврежденных клеток печени.
- Проведение антивирусной или антибактериальной терапии при присоединении вторичной инфекции.
- Хирургическое вмешательство, трансплантация печени, которые могут быть единственным решением для устранения быстро прогрессирующей болезни.
Но положительный результат возможен лишь в 45% случаев. Перед операцией пациенты проходят тщательную диагностику. Трансплантация проводится только при 50%-х шансах на выживание и отсутствии вредных привычек в анамнезе больного. Операция позволяет продлить жизнь на срок от 3-х до 5-ти лет.
Успех лечения зависит от своевременности обнаружения начала декомпенсации. Уникальность печени заключается в ее свойстве восстанавливать свои функции даже при 40%-м поражении.
Вернуться к оглавлению
Диета
На стадии декомпенсации печеночной болезни назначается строжайшая диета. Основные рекомендации заключаются в следующем:
- отказ от тяжелой, калорийной, приправленной, вредной пищи;
- максимизация содержания белка в меню;
- отказ от животных жиров;
- правильное, сбалансированное питание дробными приемами малых порций.
Запрещено употреблять:
- бобовые культуры;
- сдобную выпечку;
- крепкий чай, кофе, какао;
- щавель;
- овощи с эфирными маслами (лук, чеснок, редис, редька).
В диету разрешено включить:
- протертые супы;
- молоко и молочные продукты, в частности, свежий творог;
- кисель;
- отвар шиповника;
- компот, морс.
Вернуться к оглавлению
Народные средства
Снять неприятную симптоматику и болевые ощущения помогут рецепты народной медицины. Самыми популярными средствами являются:
- Сбор равных пропорций корневища цикория, хвоща, тысячелистника, зверобоя. 1 ст. л. смеси заваривается в 250 мл кипятка. Пить напиток можно по истечении 4-х часов в 3 приема за день.
- Сбор из корня пырея (2 объема), шиповника (2 объема), крапивы (1 объем). 1 ст. л. смеси заваривается в 250 мл воды на огне в течение 10 минут. Пить напиток нужно по стакану дважды в день.
Любое средство народной медицины для лечения патологии нужно согласовывать с лечащим доктором.
Источник: infopechen.ru
Читайте также
Вид:


Источник